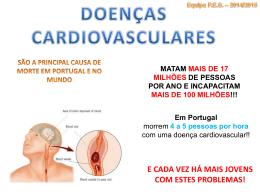
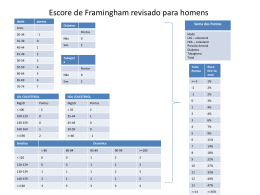
Metabolismo de lipídeos III Metabolismo de colesterol, lipoproteínas e aterosclerose Bioquímica para Enfermagem – Bloco III Prof. Olavo Amaral Janeiro de 2013 O que vimos até agora... - Lipídeos são moléculas hidrofóbicas com diversas funções. - Representam a maior reserva energética do corpo. Origem dos ácidos graxos - Os ácidos graxos podem ser oriundos da dieta com transporte para os tecidos. A partir da dieta... Ácidos graxos da dieta são absorvidos no intestino e convertidos em triglicerídeos. Triglicerídeos são conjugados a proteínas e fosfolipídeos e exportados para a corrente sanguínea como quilomícrons. A partir da dieta... A lipase lipoproteica, presente nos capilares do tecido adiposo e músculo, é ativada pelas proteínas dos quilomícrons e quebra triglicerídeos em ácidos graxos. No tecido adiposo, ácidos graxos são convertidos novamente a triglicerídeos e armazenados. Síntese de ácidos graxos - Além disso, ácidos graxos podem ser formados por outros compostos (carboidratos, proteínas) consumidos em excesso! = Síntese de ácidos graxos - Os ácidos graxos são sintetizados a partir do acetil-CoA proveniente da quebra de carboidratos e aminoácidos. Gasto de ATP! Acetil-CoA (2C) Acetil-CoA carboxilase (ACC) Malonil-CoA (3C) Síntese de ácidos graxos - Malonil-CoA é conjugado a acetil-CoA, gerando CO2 e água e oxidando NADPH em NADP+. - Repetindo o processo, vamos formando ácidos graxos maiores. Síntese de ácidos graxos - Fígado é o principal responsável pela síntese de ácidos graxos, que serão exportados para o tecido adiposo para armazenamento como triglicerídeos. Mobilizando ácidos graxos A hidrólise dos Triacilgliceróis: - Mobilização dos ácidos graxos armazenados ocorre no jejum. - Neste caso, entra em ação a lipase sensível a hormônios, ativada por glucagon e adrenalina e responsável pela quebra de triglicerídeos em ácidos graxos (lipólise). Mobilizando ácidos graxos A hidrólise dos Triacilgliceróis: - Com isso, ácidos graxos vão ser liberados na corrente sanguínea, e circular ligados à albumina para serem captados pelos tecidos. Albumina β-oxidação - Um ácido graxo é quebrado em múltiplos acetil-CoA, gerando equivalentes redutores (NADH, FADH2) - Acetil-CoA pode entrar no ciclo de Krebs e ser oxidado a CO2, gerando mais energia. Regulação - Quando vamos querer sintetizar lipídeos e quando vamos querer quebrá-los? Regulação Síntese de ácidos graxos Beta-oxidação Regulação Insulina/glucagon Síntese de ácidos graxos Beta-oxidação Regulação Insulina/glucagon ATP/ADP e outros Síntese de ácidos graxos Beta-oxidação Regulação integrada - Passo chave da regulação da síntese: acetil-CoA carboxilase (transforma acetil-CoA em malonil-CoA). Regulação integrada - Estimulada por insulina / inibida por glucagon. - Esimulada por citrato, inibida por ácidos graxos. Regulação integrada - CAT I, enzima chave para a beta-oxidação, é inibida por malonil-CoA. - Desta forma, a regulação da síntese de ácidos graxos e betaoxidação estão integradas para prevenir ciclos fúteis. OK? OK, mas... - Por que as gorduras tem uma fama tão má? Obesidade - A obesidade por si só causa vários problemas. Obesidade - Além do tecido adiposo, no entanto, onde mais a gordura tem uma má fama? Lipídeos e doença cardiovascular Lipídeos e doença cardiovascular - Qual a relação? Lipídeos e doença cardiovascular - Qual a principal causa de doença cardiovascular? Aterosclerose Aorta com placas de ateroma Coronária obstruída Aterosclerose - Deposição de lipídeos e outros materiais na parede dos vasos, levando a um estreitamento. - Sintomatologia crônica (e.g. angina, claudicação) por diminuição da luz dos vasos - Obstrução aguda (e.g. infarto, AVC), normalmente por trombose/embolia associada. Aterosclerose - O que isso tem a ver com os níveis de lipídeos? Aterosclerose - É muito fácil (e potencialmente errado) dizer que “tem gordura na placa, logo comer gordura faz mal”. - Como estabelecemos uma relação entre um fator de risco e uma doença? Framingham Heart Study - 1948 – Estudo começa a seguir 5.209 homens e mulheres na cidade de Framingham, EUA. -Diversas entrevistas e exames iniciais e ao longo do estudo. -Seguimento ao longo do tempo para avaliar a incidência de doença cardiovascular. -1971 – 2ª geração -2002 – 3ª geração - Mais de 1000 artigos publicados com dados do estudo. -http://www.framinghamheartstudy.org/ Framingham Heart Study Fatores de risco maiores para doença cardiovascular - Idade/sexo - Fumo - Hipertensão arterial - Diabetes - Níveis de colesterol sanguíneo (total, LDL, HDL) Framingham Heart Study Fatores de risco maiores para doença cardiovascular - Idade/sexo - Fumo - Hipertensão arterial - Diabetes - Níveis de colesterol sanguíneo (total, LDL, HDL) Outros - História familiar - Sedentarismo - Obesidade - Outros marcadores (proteína C reativa, homocisteína) Framingham Heart Study Framingham heart score - Idade/sexo - Fumo - Hipertensão arterial - Diabetes - Níveis de colesterol sanguíneo (total, LDL, HDL) A partir dos 5 fatores maiores, calcula risco de um evento cardiovascular em 10 anos. http://hp2010.nhlbihin.net/atpiii/calculator.asp Framingham Heart Study O que se concluiu... - Níveis sanguíneos de colesterol estão fortemente associados com a prevalência de doença cardiovascular. Goldstein e Brown, Science, 2006 Colesterol - O que é o colesterol mesmo? Colesterol - Um lipídeo, porém de estrutura diferente (e mais complexa) do que a dos ácidos graxos. Para que serve o colesterol? Para que serve o colesterol? - Componente de membranas biológicas - Formação de hormônios esteróides, ácidos biliares e vitaminas lipossolúveis De onde vem o colesterol? De onde vem o colesterol? - Dieta - Síntese endógena TRIACILGLICEROL De onde vem o colesterol? Como sintetizar o colesterol? Como sintetizar o colesterol? - Apesar de ser uma molécula complicada (27 carbonos!), todo o colesterol pode ser sintetizado a partir de acetilCoA! Síntese de colesterol 1. Síntese de mevalonato a partir de acetil-CoA Etapa comprometida da síntese (até o HMG-CoA, pode ir para corpos cetônicos) Síntese de colesterol 2. Mevalonato é convertido em isoprenos, que forma o esqualeno, que é convertido em colesterol. Síntese de colesterol O processo é complexo, mas nosso foco é a regulação! Regulação da síntese de colesterol - HMG-CoA redutase (passo comprometido) é estimulada por insulina, e inibida por glucagon e colesterol. Aterosclerose - Ok, mas como o colesterol circulante causa a formação da placa de ateroma? Aterosclerose - Como o colesterol circula? Transporte de lipídeos - Sendo insolúveis em água, lipídeos não podem ser transportados livremente no sangue. Transporte de lipídeos - Proteínas específicas estão envolvidas no transporte de lipídeos. Quilomícrons (transportam lipídeos após a dieta) Albumina (transporta ácidos graxos no jejum) Transporte de lipídeos - Proteínas específicas estão envolvidas no transporte de lipídeos. Lipoproteínas (transportam lipídeos após a dieta) Albumina (transporta ácidos graxos no jejum) Lipoproteínas - Conjunto de apolipoproteínas e dos lipídeos carregados por elas.. Lipoproteínas - Quilomícrons são a lipoproteína que leva os lipídeos do intestino para os tecidos que captam os triglicerídeos. Lipoproteínas - Ao chegarem nos tecidos, quilomícrons perdem seus triglicerídeos pela ação da lipase lipoproteica. E depois? - Remanescentes de quilomícrons, contendo apolipoproteínas, colesterol e alguns triglicerídios remanescentes, são captados pelo fígado. Remanescente Original E depois? - Parte do colesterol será utilizado, por exemplo, para a formação de ácidos biliares. E o excesso? - O colesterol restante, juntamente com os triglicerídeos sintetizados pelo fígado a partir de nutrientes em excesso da dieta, é exportado em um segundo tipo de proteína, o VLDL (Very Low Density Lipoprotein) Por que “very low density”? - Quanto menos lipídeo, menor o tamanho e maior a densidade da lipoproteína. Por que “very low density”? - Quanto menos lipídeo, menor o tamanho e maior a densidade da lipoproteína. VLDL vs. quilomícrons - Menor tamanho. - Menos triglicerídeos e mais colesterol. - Apolipoproteínas diferentes. Quilomícron VLDL Destinos do VLDL - VLDL circula e também cede ácidos graxos aos tecidos através da ação da lipase lipoproteica, perdendo triglicerídeos. Destinos do VLDL - Remanescentes do VLDL (Intermediate Density Lipoprotein - IDL) podem ser recaptados pelo fígado ou se converterem a Low Density Lipoprotein (LDL) pela ação da lipase hepática. Original Remanescente Destinos do VLDL - Remanescentes do VLDL (Intermediate Density Lipoprotein - IDL) podem ser recaptados pelo fígado ou se converterem a Low Density Lipoprotein (LDL) pela ação da lipase hepática. LDL - Ex-VLDL depletado de triglicerídeos, rico em colesterol e proteínas. LDL - Popularmente chamado de “colesterol mau”, pois níveis plasmáticos altos estão associados a doenças cardiovasculares. Qual a função do LDL? - LDL leva colesterol para os tecidos, sendo internalizado por endocitose mediada por receptores. Qual a função do LDL? - Captação é regulada pela quantidade de colesterol na célula. - Quanto mais colesterol houver na célula, menos receptores para LDL serão expressos. Resumindo o processo... Aterosclerose - Por que o LDL circulante está associado com a formação da placa de ateroma? O que o LDL tem de mau? - LDL se difunde para o espaço extracelular na camada íntima da parede das artérias, o que pode ser precipitado por pequenas lesões vasculares. O que o LDL tem de mau? - Em algumas circunstâncias (e.g. inflamação crônica), LDL sofre oxidação no plasma e/ou nos tecidos. O que o LDL tem de mau? - LDL oxidada deixa de ser reconhecida por seus receptores normais, mas passa a ser reconhecida e captada por receptores menos específicos (“scavenger”) em macrófagos. O que o LDL tem de mau? - LDL oxidada é captada por receptores de macrófagos, que captam grandes quantidades de colesterol formando “células espumosas” que se depositam nas paredes dos vasos. O que o LDL tem de mau? - Essas células acabam sofrendo apoptose, o que libera LDL oxidado e atrai outros macrófagos para a placa de ateroma nascente. O que o LDL tem de mau? - Inflamação gerada pelas próprias células espumosas parece ajudar a perpetuar a placa, que passa a tornar-se obstrutiva. O que o LDL tem de mau? - Inflamação gerada pelas próprias células espumosas parece ajudar a perpetuar a placa, que passa a tornar-se obstrutiva. O que o LDL tem de mau? - Instabilização e ruptura da placa levam à formação de trombos e obstrução aguda (infarto, AVC, etc.) O que o LDL tem de mau? - Instabilização e ruptura da placa levam à formação de trombos e obstrução aguda (infarto, AVC, etc.) OK, e quem é o colesterol “bom”? OK, e quem é o colesterol “bom”? - High Density Lipoprotein - HDL. - Níveis sanguíneos inversamente relacionados com doença cardiovascular. HDL - Lipoproteína sintetizada no fígado e intestino, rica em proteínas e pobre em colesterol. HDL - Realiza o transporte reverso do colesterol. - Capta colesterol dos remanescentes de quilomícrons/VLDL e dos tecidos periféricos (macrófagos e outras células periféricas), levando-os de volta ao fígado e outros tecidos que usam o colesterol. HDL - Aparentemente este transporte reverso de colesterol é capaz de diminuir a formação de placas de ateroma. Conclusão Conclusão - “Perfil lipídico” (relação LDL/HDL) é um importante fator de predição de risco cardiovascular. - Perfis lipídicos desfavoráveis devem ser tratados a fim de modificar este risco. E no diabetes? - Dislipidemia, com excesso de triglicerídeos e redução dos níveis de HDL é um evento comum em diabéticos do tipo 2. E no diabetes? - Por que isso acontece? Hipertrigliceridemia - A lipoproteina lipase (LPL) é ativada por insulina. - Com a menor ação da insulina, a captação de triglicerídeos pelos tecidos diminui, aumentando os níveis plasmáticos Insulina Hipertrigliceridemia - Sem a ação inibitória da insulina, a lipase sensível a hormônios irá promover a quebra de triglicerídeos em ácidos graxos. Hipertrigliceridemia - Excesso de ácidos graxos livres é captado no fígado, estimulando a síntese de VLDL. - Sinalização de insulina normal leva à degradação da ApoB, proteína do VLDL, mas isto está inibido no diabetes. Hipertrigliceridemia - Em resumo... Lipase sensível a hormônio Non-sterified free fatty acid Alterações no LDL A hidrólise dos Triacilgliceróis: - O acúmulo de VLDLs favorece a formação LDLs menores e mais densas. Cholesterol ester transfer protein (CEPT): aumentada em pacientes diabéticos. Transfere colesterol da HDL para VLDL. Alterações no LDL A hidrólise dos Triacilgliceróis: - A hiperglicemia gera glicação das LDLs menores e mais densas. - Uma vez glicado, o LDL fica mais susceptível à oxidação, favorecendo sua deposição na placa de ateroma.. Alterações no LDL A hidrólise dos Triacilgliceróis: - A hiperglicemia gera glicação das LDLs menores e mais densas. - Uma vez glicado, o LDL fica mais susceptível à oxidação, favorecendo sua deposição na placa de ateroma.. Alterações no LDL Lipase sensível a hormônio Non-sterified free fatty acid Alterações no HDL - Níveis de HDL plasmático são reduzidos no diabetes. - Isso está associado ao aumento da atividade da lipase hepática, que atua no catabolismo de partículas de HDL. Com isso tudo... - Diabetes é um fator de risco muito importante para a doença cardiovascular. - Doença cardiovascular é a principal causa de mortalidade entre diabéticos. E era isso... - Dúvidas? OK, chega... - Mais sobre estes assuntos no estudo dirigido!
Baixar