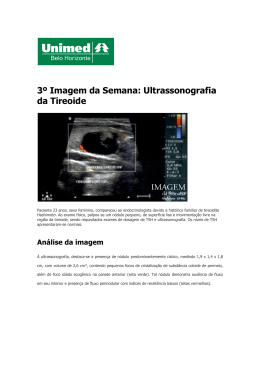
Laís Helena Dumbra Toloni n° 36 Achados comuns na prática clínica Afastar sempre a possibilidade de neoplasia maligna, caracterizar status funcional e anatômico da glândula Investigação: história clínica completa, exame clínico, testes de função tiroidiana, imagem (US) PAAF (se necessário). Nódulos são 8x mais comuns em mulheres O risco de malignidade é 3x maior em homens CA tireóide é mais comum em crianças e idosos Rápido crescimento, rouquidão, disfagia, dor (indicam invasão tissular) História familiar de CA tireóide ou MEN tipo 2 (neoplasia endócrina múltipla) História de irradiação prévia no pescoço na infância/adolescência Nódulo solitário Endurecido Pouco móvel à deglutição Linfoadenomegalia regional Dosagem TSH e T4 livre (maioria dos pctes com câncer é eutiróideo) Elevação calcitonina sugere CA medular de tiróide Anticorpos específicos para tireóide normalmente são negativos Tireoglobulina (Tg) para seguimento Rastreamento genético para MEN tipo 2 Alto custo Maioria das neoplasias são hipocaptantes, assim como as lesões benignas = baixa especificidade Indicação: patologia nodular associada a hipertiroidismo Classificação Chamas Melhor exame: 95% de sensibilidade, visualiza nódulos não Tipo I Nódulonúmero sem vascularização palpáveis, avalia e volume destes Tipo Diferencia cistos de nódulos sólidos ou mistos (risco II Nódulosimples com vascularização apenas periférica de malignidade) Guia para procedimentos (PAAF), terapêutica e Tipo III Nódulo com vascularização periférica monitoramento e central, sendo a periferica igual ou predominante em relação àem central. Doppler (padrão vascularização neoplasias) Presença de halo ou banda ecóica, componentes císticos, calcificações,Nódulo borda de lesão irregular, extensão Tipo IV com vascularização central e extratiroidianas das com massas, periférica, predomínio da central vascularização do nódulo Tipo V Apenas vascularização central Indicação: nódulos >1cm, risco malignidade ou história clínica de risco Exceto quando há suspeita de nódulo funcionante Limitação diagnóstica: distinção neoplasias foliculares e de céls de Hurthle quanto à sua natureza benigna ou maligna. Apresentação da celularidade: satisfatória ou insatisfatória Satisfatórias: 1. Benignas (bócio colóide ou adenomatoso, tiroidites e cisto colóide) 2. Indeterminados (neoplasias foliculares ou de céls de Hurtle – podem ser adenomas ou carcinomas) precisam de histopatológico 3. Malignos (carcinoma papilífero) Insatisfatório: repetir exame Raro e boa taxa de cura (85-93%), baixa taxa de mortalidade Apenas 5% dos nódulos diagnosticados são malignos Tumores benignos são: bócio endêmico (por def. de iodo) e o esporádico Tipos de carcinomas de tireóide Diferenciados • Foliculares (grande maioria!) • Papilíferos Indiferenciados Anaplásicos (5%) Medulares (MEN tipo 2) (céls parafoliculares) Bem diferenciados Carcinoma papilífero (65 a 80%) Carcinoma folicular (10 a 15%) Pouco diferenciados Carcinoma medular (5 a 10%) Carcinoma anaplásico (3 a 5%) Outros Linfoma Tumor metastático 1. 2. 3. História prévia de radiação em cabeça/pescoço na infância ou adolescência Carcinoma papilífero familiar (raro) Idade (atenção em <14 anos) Nódulo na região cervical Fixado nas estruturas adjacentes, móvel à deglutição Linfoadenomegalia cervical Endurecido (até mesmo pétreo) – não confundir com calcificação de cistos benignos Normalmente frio à cintilografia (exame não acrescenta muito) PAAF 4. 40-70% de todos carcinomas tireoidianos Crescimento lento, baixo grau de malignidade – bom prognóstico (80% em 10 anos) Não encapsulado geralmente Disseminação linfática Metástase a distância em 5%: pulmões (70%), ossos (20%) e SNC (10%) Variante celular mais agressiva: células altas Pacientes eutiroidianos Ingesta deficiente de iodo ? Idade avançada, mais frequente em mulheres (3:1) Descoberta: nódulo único (descoberto casualmente) ou crescimento recente em bócio de longa duração, metástase à distância (pulmões e ossos) Pode cursar com hipertiroidismo Disseminação hematogênica US: nódulos com material sólido ou sangue antigo no interior Variante histológica Carcinoma de células de Hürthle: células derivadas do epitélio folicular (cél. oxifílicas). É uma variedade menos diferenciada e mais agressiva. Raramente capta o iodo e envia metástases frequentes para linfonodos – tireoidectomia total e dissecção cervical Cirurgia com pesquisa de linfonodos regionais Ablação do tecido remanescente ou tratar metástases diferenciadas com I 131 Terapêutica substitutiva com levotiroxina (T4) – promover eutiroidismo e bloquear TSH endógeno (resposável pelo crescimento do tu) E melhora da especificidade da Tg sérica e possibilidade de detecção precoce de metástase na PCI pós-dose CA papilífero TQT ou TT + I 131 TQT = tireoidectomia quase total TT = tireoidectomia total CA folicular CA medular TQT ou TT + I131 TT + esvaziamento gaglionar central CA anaplásico TT (se possível) ou cir. descompressiva /traqueostomia Tratamento das metástases: Dosagem Tg sérica Doses empíricas de iodo radioativo em doses altas (principalmente para meta em pulmão) 3. Excisão cirúrgica 1. 2. PCI = pesquisa de corpo inteiro Cintilografia com iodo captante como radiofármaco 2. Detecta céls tiroidianas diferenciadas captantes de iodo (benignas ou malignas) 3. Pré e pós-operatório para neoplasias diferenciadas 1. Dosar Tg sérica a cada 6 meses. Deve estar negativo (<1-2 ng/ml). Aumentos da tireoglobulina indicam doença ativa, quando se torna necessária nova PCI. Este seguimento tão importante está evidentemente prejudicado nas tireoidectomias parciais, quando a dosagem de tireoglobulina torna-se não confiável. US cervical - Linfonodos metastáticos : punção Não há captação de iodo pós-operatório, sendo assim, utiliza-se radioterapia externa Obs.: A maioria das recidivas ocorre na primeira década após a cirurgia, mas o seguimento deve ser por toda a vida do paciente. RX tórax, ultrassonografia da tireóide ou RM a cada 6 a 12 meses 80% origem esporádica e 20% familiar (autossômico dominante – MEN tipo 2) Qualquer faixa etária, ambos sexos Nódulo palpável, duro, localizado no 2/3 superior da gld (onde estão as céls parafoliculares) Invasão é local, linfática e hematogênica = ↑Mortalidade 1/3 apresenta: diarreia aquosa e flush cutâneo Altos níveis séricos de calcitonina e função tiroidiana normal Realizar rastreamento: - Outras anormalidades endócrinas (feocromocitoma precisa ser retirado antes de ser realizada a tireoidectomia) - Pesquisa de membros da família Calcitonina = diagnóstico e acompanhamento - seis meses após cirurgia - Calcitonina valores < 100 pg - > 100 pg: recidivas locais ou meta. Pode atingir níveis acima de 1000 pg US cervical Tireoidectomia total Acometimento de gânglios: ressecamento cervical radical (profilático) Levotiroxina pós-operatória Não usar iodo radioativo, nem quimioterapia Forma mais resistente e agressiva Deficiência de iodo Mulheres 3:1 e idosos Pode surgir da desdiferenciação de CA papilífero Crescimento rápido, invasão local precoce e portadores de CA anaplásico morrem da dça (sobrevida 2-12 meses e pós-operatória em 5 anos é 3,6%) Tratamento é paliativo: 1. Traqueostomia permanente 2. Cirurgia: alívio e descompressão de estruturas vitais do pescoço 3. Radioterapia e quimioterapia (pouco responsivos) Aulas em endocrinologia, J. G. Lima, L. H. C. Nóbrega, M. L. C. Nóbrega, ed. Atheneu São Paulo, 2001 Vilar, Lucio. Endocrinologia Clínica. 3ª ed Guanabara-Koogan, 2006 http://www.thyrogen.com http://www.thyroidmanager.org http://www.cancerdetireoide.com.br/
Baixar