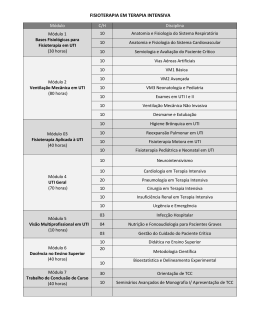
Critical Care Medicine, 2004 Janaína Oliva Oishi PAC mata? Estados Unidos... Pneumonia adquirida na comunidade é a principal causa de morte entre as doenças infecciosas 600.000 a 1.100.000 de internações. Quando há necessidade de internação em UTI, a mortalidade varia de 10 a 50%. Vários Guidelines... American Thoracic Society (ATS) British Thoracic Society (BTS) Infectious Diseases Society of America É muito grave, doutor? Avaliação clínica: superestima ou subestima. Fatores mais importantes: É muito grave, doutor? Pneumonia Severity Index (PSI) – mortalidade em 30 dias. Classe I e II: tratamento domiciliar. Classe III e IV: internamento – UTI? 20 variáveis e difícil de aplicar. BTS guidelines - CURB Confusão – Glasgow < 8 Uréia >50 Respiratory Rate > 30 Blood Pressure: Diastólica < 60 e/ou Sistólica< 90 Hipóxia, envolvimento multilobar no raio-x, comorbidades e idade acima de 50 anos. A presença de dois ou mais critérios indica internação em UTI. É muito grave, doutor? ATS 1993: 10 fatores de risco e 01 pneumonia grave – 98% S e 32% E. 2001: 4 critérios maiores: VM, DVA... 5 critérios menores 78% S e 94% E Qual é a utilidade em predizer que o paciente está grave quando já esta com DVA ou em VM? Angus, 2002: comparação entre ATS, BTS original e o PSI: Nenhum é bom! Particularmente... 27% admitidos em UTI com PSI I-III A maioria dos pacientes graves foram manejados fora da UTI. Mas não tem um melhor? ATS: ventilação mecânica e necessidade de UTI. BTS: mortalidade PSI: complicações e mortalidade. A internação em UTI não deve ser um endpoint, pois não é feito com base em dados objetivos. Investigação Raio X: gravidade e complicações. Hemoculturas: antes do início do antibiótico. Não atrasar o início do antibiótico! Escarro com Gram, cultura e teste sorológico para Legionella. Diagnóstico Etiológico 57% identificação do germe 42% mudança do tratamento: descalonamento! Não altera a mortalidade. Agentes Etilógicos Considerando que... metade não se identifica o germe. quando identifica é muito tarde. Iniciar o tratamento empírico. Variações regionais. EOT: considerar Legionella e Pseudomonas. Chlamydia pneumoniae piora o prognóstico? Co-patógeno? Pneumococo H. Flu Legionella Tratamento S. pneumoniae L. pneumophila S. aureus Enterococci Atípicas O tratamento para Pseudomonas depende dos fatores de risco e do tempo de internação. A mortalidade é menor quando se usa macrolídeos. Não há diferença entre os esquemas mono ou terapias combinadas. Diferença de mortalidade: tempo “porta-agulha” < 8 horas! Uso de Guideline... Reduzem o tempo de internamento. Mortalidade. Indicaria tratamento em UTI? Não adianta traduzir ou importar guias. Adaptado a realidade da região. Concluindo... Otimização do tratamento. Estudos para validar o uso de guidelines e escores prognósticos.
Baixar