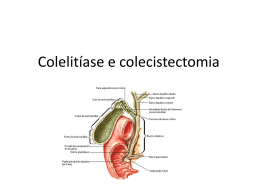
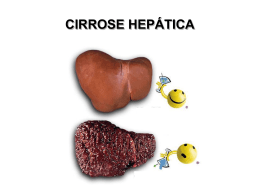
Avaliação Funcional do Aparelho Digestivo Dr Cristiano da Silva Ribas Professor Clínica médica – curso medicina - Universidade Positivo Preceptor residência de clínica médica - Departamento de clínica médica – Hospital Cajuru Chefe Serviço de Emergências clínicas e SSC – Hospital Cajuru Membro Departamento de Clínica Médica – Hospital Vita Curitiba Médico da Unidade de Terapia Intensiva – Hospital Pilar Médico do Serviço de Atendimento Médico de Urgência – SAMU Curitiba Médico de bordo – resgate aéreo médico - Hércules pHmetria Gold-standard DRGE – presença de refluxo ácido e correlação com sintomas pHmetria Método Eletrodo 5cm acima esfincter esofágico inferior Aferição 24hs – atividades normais Percentagem tempo pH<4.0, número e duração episódios refluxo Escore de Demeester Figure 1 Ambulatory pH catheter placement. GI Motility online (May 2006) | doi:10.1038/gimo31 Figure 2 Catheter free pH monitoring system (Bravo system). GI Motility online (May 2006) | doi:10.1038/gimo31 pHmetria Método Exame normal pH<4.0 em menos de 4,5% do tempo e Demeester < 14,7 pHmetria Indicações: Sintomas típicos de DRGE e endoscopia normal sem melhora com tratamento clínico Manifestações atípicas Avaliação pré-operatória com endoscopia sem esofagite Manometria Esofágica Avaliação motilidade corpo esôfago e seus esfíncteres Manometria Esofágica Método Catéteres flexíveis com sensores de pressão Manometria Esofágica Indicações Avaliação funcional da disfagia baixa Doenças sistêmicas acometimento esofágico Dor torácica não cardíaca Pré-op cirurgia antirefluxo Manometria Esofágica Indicações Avaliação funcional da disfagia baixa Disfagia alta deve ser avaliada por videofluoroscopia – estudo da deglutição Manometria Esofágica Indicações Doenças sistêmicas acometimento esofágico – principalmente esclerose sistêmica Manometria Esofágica Indicações Pré-op cirurgia antirefluxo American Gastroenterological Association Tônus esfíncter esofágico inferior <5mmHg preditivo de falha tratamento clínico Manometria Esofágica Indicações Acalásia idiopática e chagásica Espasmo esofágico difuso EED Esôfago em Quebra-Nozes Diagnóstico diferencial na Dor torácia não cardiogênica e dispepsia Manometria Esofágica Dosagem Sérica de Gastrina Suspender IBP e BH2 por 1 semana >1000pg/ml - Zollinger-Ellison: gastrinoma + hipercloridia + doença ulcerosa péptica difusa exuberante + dor abdominal + diarréia 25% NEM-I – tumores pâncreas, paratireóide, hipófise, adrenal, tireóide Dosagem Sérica de Gastrina Zollinger-Ellison: gastrinoma + hipercloridia + doença ulcerosa péptica difusa exuberante + dor abdominal + diarréia Escolha – cintilografia com somatostatina marcada com Indio111 Teste Respiratório de Helicobacter Pylori Não invasivo Alta sensibilidade e especificidade 4 a 6 semanas após esquema tríplice 2 semanas sem BIH2 e IBP Teste Respiratório de Helicobacter Pylori Método: H pylori produz urease amônia Uréia CO2 Teste Respiratório de Helicobacter Pylori Método: Co2 absorvido mucosa gástrica – detectado pelo ar expirado Uréia marcada com isótopo de carbono Cintilografia Esvaziamento gástrico – gastroparesia Ovos marcados com tecnécio-99m Teste da absorção de gordura Sudan III Avaliação qualitativa presença de gordura nas fezes Esteatorréia significativa Sens 78% espec 70% Van de Kamer – baixa viabilidade Teste da absorção de gordura Teste do esteatócrito Centrifugação em microcapilar Sens 87% espec 97% Teste da absorção de proteínas Alfa -1-antitripsina Relação da proteína excretada nas fezes pela concentração sérica Relacionada com doenças agressão mucosa intestinal e perda proteica Teste da absorção de carboidratos Dosagem do pH fecal <5,5 sugere fermentação colônica açucares não absorvidos no delgado Teste da absorção de carboidratos Teste de sobrecarga com Lactose Deficiência de lactase 50g de lactose Glicemia jejum /15 /30 /60 /90 min < 20mg/dl positivo Deficiência de absorção de Vit B12 Teste de Schilling Vit B12 radiomarcada vo, vit B12 não radiomarcada im e fator intrínseco exógeno via oral Dosagem de vit B12 radiomarcada na urina de 24hs <9% disfunção ileal Manometria anorretal Metodologia semelhante a esofágica Pressão dos músculos esfíncter do ânus e reflexo inibitório retoanal Incontinência Constipação idiopática – Chagas e Hirschisprung Pré-operatório – integridade esfincteriana Avaliação Funcional do Fígado e vias biliares Caso clínico I Feminina, 36 anos Dor hipocôndrio direito 3 dias Náuseas e vômitos Sem febre Previamente hígida Abdome sem irritação peritoneal, somente dor palpação, icterícia discreta Caso clínico I Ecografia de vias biliares – cálculos em vesícula biliar, contraída, meteorismo SGOT 180, SGPT 120 Fosfatase alcalina 300, gama GT 880 TAP/RNI normal, Albumina normal Hmg normal, bilirrubinas tt 4,0 d 3,0 Caso clínico I COLANGIORRESSONÂNCIA EXTRAÇÃO DE CÁLCULO BILIAR VIA COLANGIOPANCREATOGRAFIA ENDOSCÓPICA RETRÓGRADA – CPRE Não esquecer de afastar pancreatite – amilase e lipase Antibiotico-profilaxia Caso clínico II Feminina, 36 anos Dor hipocôndrio direito 3 dias Náuseas e vômitos, mialgia difusa Febre Previamente hígida Abdome sem irritação peritoneal, somente dor palpação, icterícia Caso clínico II Ecografia abdominal – normal SGOT 1800, SGPT 1200 Fosfatase alcalina 120, gama GT 80 TAP/RNI normal, Albumina normal HMG 12000 leucócitos, linfocitose Bilirrubinas tt12, direta 6 Caso clínico II Sorologias HAV, HBV, HCV, HIV, leptospirose. Caso clínico III Feminina, 36 anos Astenia e hiporexia, 6 meses evolução Náuseas e vômitos, mialgia difusa Aumento de volume abdominal e edema de mmii Previamente hígida Abdome com macicez móvel, icterícia, telangiectasias e redistribuição vascular Caso clínico III Ecografia abdominal – figado pequeno, micronodular SGOT 180, SGPT 120 Fosfatase alcalina 120, gama GT 80 TAP/RNI 1,5, Albumina 2,8 HMG anemia normo/normo e plaquetopenia bilirrubinas tt12, direta 8 Caso clínico III Sorologias HBV, HCV, HIV Ceruloplasmina sérica Hipergamaglobulinemia (Hepatite auto-imune) Ac Antinuclear e anti músculo liso tipo 1 ANCA e LKM-1 - tipo 2 ferritina sérica e saturação transferrina Laboratório na Cirrose Hepática Transaminases – geralmente moderadamente elevadas. Valores normais não excluem. Lesão hapática ativa Fosfatase alcalina – menos que 2 a 3 vezes o valor de referência. Valores altos na cirrose biliar primária e colangite esclerosante Gama-GT – mesmo caso, associação com álcool Bilirubinas – gravidade, estadiamento Albumina — síntese exclusiva hepática – causas de hipoalbuminemia Tempo de protrombina – TAP – produçao hepática Hiponatremia Laboratório na Cirrose Hepática Anemia —perda GI, álcool, deficiência folato, vit B12, hiperesplenismo Trombocitopenia - hipertensão portal, esplenomegalia congestiva leucopenia Exames de Imagem Ultrassonografia Exame básico avaliação paciente com suspeita de cirrose Avançado – pequeno e nodular Exames de Imagem Ultrassonografia Ecogenicidade aumentada, irregularidades Atrofia lobo direito, hipertrofia caudado e direito Carcinoma hepatocelular Hipertensão portal, esplenomegalia, ascite Estudo histológico Gold Standard Autópsia Peça pós transplante Biópsia guiada por ecografia/tomografia Desnecessário se há elementos clínicos, radiológicos, laboratoriais Sugerir causa – hemocromatose, NASH, Wilson, Alfa-1-antitripsina Cirrose Biliar Primária Causa da cirrose HBV – HbsAg, HbeAg HCV – anti-HCV Hemocromatose – história familiar, ferritina sérica e saturação transferrina Biópsia hepática – índice de concentração de ferro Teste genético - homozigoto Causa da cirrose Doença de Wilson – jovem, história familiar ceruloplasmina sérica diminuída Biópsia hepática – impreg cobre Alfa-1-antitripsina – jovem, história familiar Dosagem sérica diminuída Doença hepática esteatótica não alcóolica – DM, síndr metabólica. Hemocromatose Causa da cirrose História + sorologia + histologia Álcool e HCV Causa da cirrose Doença hepática alcóolica – abuso etanol, relação sgot/sgpt>2. Anti-HCV e PCR para HCV RNA Causa da cirrose Anticorpo anti-mitocondrial na cirrose biliar primária – alta especificidade DII – RCUI > Crohn - associação com colangite esclerosante primária, colangiorressonância, anti nuclear, anti-musculo liso, ANCA Causa da cirrose Hepatite auto-imune – hipergamaglobulinemia Ac Antinuclear e snti músculo liso tipo 1 ANCA e LKM-1 em tipo 2 Causa da cirrose HBV – HbsAg, HbeAg Hemocromatose – história familiar, ferritina sérica e saturação transferrina Biópsia hepática – índice de concentração de ferro Teste genético - homozigoto Hiperbilirrubinemia Direta ou mista: Doença hepatocelular Obstrução biliar Colestase intra-hepática Indireta: Aumento da produção Redução da captação Redução da conjugação Indireta Aumento na produção: - Hemólise - Eritropoiese inefetiva - Transfusão - Reabsorção de hematomas Indireta Redução da conjugação: Gilbert; Crigler-Najjar I e II; Icterícias do período neonatal; Inibidores da protease; Cloranfenicol, gentamicina; Paracetamol; Estradiol. Transtornos hereditários do metabolismo da bilirrubina Transtornos genéticos da conjugação: Mutação na UGT1A1. 1) Gilbert - 10 a 33% de atividade enzimática - maioria assintomática - hiperbilirrubinemia indireta flutuante - fatores desencadeantes de icterícia - Nenhum tratamento específico é necessário. Model for End-stage Liver Disease (MELD) MELD = 3.8[Ln serum bilirubin (mg/dL)] + 11.2[Ln INR] + 9.6[Ln serum creatinine (mg/dL)] + 6.4 Utilizado como pontuador em lista de transplante hepático
Baixar