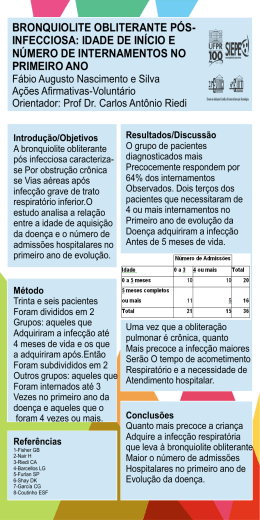
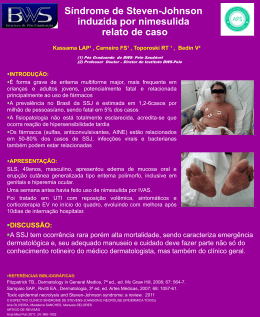
BRONQUIOLITE OBLITERANTE ASSOCIADA À SÍNDROME DE STEVENS-JOHNSON RELATO DE CASO E REVISÃO DA LITERATURA Brenda Carla Lima Silva Orientadora: Drª Lisliê Capoulade Nogueira Arrais de Souza www.paulomargotto.com.br Brasília, 3 de novembro de 2010 Hospital Regional da Asa Sul - HRAS Introdução Síndrome de Stevens-Johnson (SSJ): Reação cutânea grave, com erupção aguda e autolimitada de pele e mucosas; Vários agentes desencadeantes conhecidos: drogas, agentes infecciosos, tumores; Acometimento obrigatório de mucosas: manifestações em diversos sistemas. Introdução Acometimento do sistema respiratório: bem reconhecido e frequentemente descrito na fase aguda Complicações frequentes: edema de laringe, epiglotite, pneumonite. Sequelas Doença pulmonares: pouco comuns pulmonar obstrutiva grave: bronquiolite obliterante – considerada rara. Introdução Bronquiolite Obliterante (BO): Persistência de sintomas respiratórios decorrentes de obstrução crônica ao fluxo de ar; Complicação clínica infreqüente na pediatria; Vários agentes desencadeantes: Drogas, exposição a agentes tóxicos, doenças do colágeno, infecções, reações alérgicas. Doença de progressão rápida, sem tratamento reconhecidamente efetivo. Objetivos Objetivo geral: Relatar o caso de uma paciente com diagnóstico de bronquiolite obliterante após ser acometida por síndrome de Stevens-Johnson. Objetivos Objetivos específicos: Estudar a evolução clínica e a terapêutica de uma paciente com bronquiolite obliterante pós síndrome de Stevens-Johnson; Apresentar uma revisão bibliográfica sobre a condição clínica descrita. Objetivos Objetivos específicos: Relacionar o caso relatado com os dados disponíveis na literatura sobre o tema; Discutir a importância do diagnóstico e tratamento precoces para a bronquiolite obliterante pós síndrome de Stevens-Johnson, assim como o acompanhamento das possíveis sequelas. Materiais e Métodos Dados da paciente: Obtidos do prontuário médico; Obtidos diretamente com os genitores. Pesquisa bibliográfica Artigos originais e de revisão; Utilizando-se os bancos de dados MedLine, Lilacs, SciELO, MDConsult e CAPES. RELATO DE CASO Identificação B.M.S.P., 12 anos, gênero feminino, natural de Brasília, residente em São Sebastião. História da Doença Atual e Evolução 1º EPISÓDIO DE SSJ Crises convulsivas em dez/2008; Inicio carbamazepina em maio/2009; Troca para ácido Valpróico em junho/2009; Inicio de pápulas pruriginosas em tronco e membros e odinofagia; Diagnóstico de Síndrome de Stevens-Johnson; Suspenso ácido valpróico e iniciado tratamento com imunoglobulina (4 doses); Alta em bom estado em 08/06/2009, sem medicações. História da Doença Atual e Evolução PERÍODO ENTRE OS EPISÓDIOS DE SSJ Crises convulsivas frequentes: iniciado fenobarbital; 30 dias após: febre, tosse, desconforto respiratório leve, mialgia, exantema máculo-papular generalizado; Nova internação em 14/09/2009: diagnóstico de estreptococia (sem lesões em mucosas) e tratamento com clindamicina; Iniciado fenitoína – tentar controle das crises convulsivas. História da doença atual e evolução 2º EPISÓDIO DE SSJ Piora das lesões cutâneas e surgimento de lesões em mucosas: Diagnóstico de novo episódio de Síndrome de StevensJohnson; Retiradas todas medicações em uso; Iniciado tratamento com Imunoglobulina Humana, sem melhora clínica; Feito pulsoterapia também sem melhora. Em 22/09 houve piora importante do desconforto respiratório e do exantema, e a paciente foi transferida para UTIP/HRAS. História da doença atual e evolução: 2º EPISÓDIO DE SSJ Na admissão da UTIP: Estado geral comprometido, edemaciada, febril, pele com hiperemia difusa, áspera e descamando, edema de face (lábios e bochechas), mucosite oral sangrante, edema de conjuntiva e secreção ocular clara; Desconforto respiratório progressivo e quedas de saturação: necessário VM, por 7 dias; Alta para enfermaria DIP após estabilização clínica e 11 dias de internação, no dia 02/10/09. Alta hospitalar em 09/10/09. História da doença atual e evolução: BRONQUIOLITE OBLITERANTE Em 20/10/09 (38 dias após 2º SSJ): admitida no PS-HRAS com dispnéia súbita, cianose, agitação, com MV reduzido, sem sibilância; Iniciado corticoterapia, salbutamol spray oral e encaminhada para enfermaria da Ala A. História da doença atual e evolução: EXAMES COMPLEMENTARES BRONQUIOLITE OBLITERANTE Espirometria Na enfermaria da Ala A: – 29/10/09: Suspeita de BO Distúrbioclínica ventilatório obstrutivo O2 inalatório Tomografia de tórax padrão – 01/11/09: Corticoterapia: prednisolona oral 60 mg/dia e Banda parenquimatosa no ápice pulmonar esquerdo; beclometasona spray oral 400 mcg Discreto espessamento pleural focal no terço superior do Tentativa de uso de outros anticonvulsivantes – lobo direito.e clobazan, sem sucesso (hiperemia topiramato Cintilografia pulmonar – 13/11/09: cutânea) Acentuados déficits funcionais (inalação e perfusão) eme O2 Alta em 16/12/09, com dispnéia a leves esforços ambos os pulmões. suplementar , com prednisona 60 mg/dia História da Doença Atual e Evolução EXAMES COMPLEMENTARES Espirometria – 08/03/10: Distúrbio ventilatório obstrutivo grave, com resposta ao broncodilatador; Redução da CVF. Tomografia de tórax de alta resolução – 24/03/10: Áreas com redução da atenuação pulmonar e aparente diminuição do calibre dos vasos – perfusão em mosaico; Imagens com aspecto de bronquiectasias em ambos os pulmões e espessamento de paredes brônquicas; Opacidade parenquimatosa mal definida em região do segmento anterior do lobo superior esquerdo. História da Doença Atual e Evolução ATUALMENTE Desmame corticóide iniciado em 01/2010; 50 mg/dia de prednisolona (11 meses no total); Crises convulsivas, e sem uso de anticonvulsivantes; O2 suplementar apenas no período noturno; Ambulatórios de pneumologia e neurologia; Fisioterapia respiratória 3 vezes/semana; Evolução satisfatória: Melhora do padrão respiratório, lenta porém progressiva. Em resumo 1º episódio de SSJ em junho/2009; 2º episódio de SSJ em setembro/2009 Acometimento pulmonar, com terapia intensiva. Bronquiolite obliterante em outubro/2009 Alta em dezembro/2009. REVISÃO BIBLIOGRÁFICA Epidemiologia SÍNDROME DE STEVENS-JOHNSON Incidência de 1 a 6 por milhão ao ano (EUA); Qualquer idade, gênero ou classe social; Mortalidade em torno de 5% sepse ou acometimento respiratório agudo. BRONQUIOLITE OBLITERANTE Incidência e prevalência não determinadas – condição pouco frequente em qualquer idade; Diversos estudos consideram BO mais comum do que o previsto inicialmente. Etiologia e Fisiopatologia SÍNDROME DE STEVENS-JOHNSON Reação de hipersensibilidade do tipo III; Resposta excessiva ou descontrolada a antígenos solúveis – lesão tecidual decorrente da deposição de imunocomplexos Defeito genético no metabolismo de algumas drogas; Apoptose de queratinócitos. Vários desencadeantes, entre eles os medicamentos (como anticonvulsivantes). Etiologia e Fisiopatologia BRONQUIOLITE OBLITERANTE Causas: substâncias irritantes, doença reumatóide e do tecido conjuntivo, transplantes, drogas, doença imunológica, lesão localizada de vias aéreas; Mais comum: após Bronquiolite Viral Aguda. Regeneração fibrosa excessiva após dano ao epitélio das vias aéreas Obstrução crônica parcial ou completa ao fluxo em brônquios e bronquíolos. Classificação Histológica Tipos de lesão bronquiolar na BO: Bronquiolite constritiva Cicatrização ou estenose concêntrica das vias aéreas, que ficam tomadas por tecido cicatricial; Lesão irreversível. Bronquiolite Presença proliferativa de pólipos intraluminais ou excesso de proliferação do tecido de granulação; lesão reversível. Associação entre BO e SSJ Mecanismo exato desconhecido Complicação das lesões primárias da SSJ no pulmão; Lesões secundárias a infecções pulmonares concomitantes ou preexistentes; Mecanismo imune do tipo III. Quadro clínico SÍNDROME DE STEVENS-JOHNSON Máculas eritematosas que evoluem com necrose central; Pelo menos 2 superfícies mucosas; Pode surgir em qualquer região. Quadro clínico BRONQUIOLITE OBLITERANTE Depende da gravidade, da extensão e do tempo de evolução das lesões; Tosse, febre, cianose, desconforto respiratório, dor torácica; Dispnéia crescente, sibilos e acentuada produção de escarro; Relação com SSJ: Surge de 25 dias a 10 meses: após reepitelização. Diagnóstico O diagnóstico da SSJ é eminentemente clínico Exame definitivo: biópsia de pele Infiltrado de células inflamatórias na derme e necrose da epiderme. Diagnóstico BRONQUIOLITE OBLITERANTE Características clínicas – suspeitar se: tosse persistente ou sibilos após pneumonia aguda; estertores pulmonares ou sibilos após recuperação de falência respiratória aguda; dispnéia aos esforços após dano pulmonar agudo; sintomas respiratórios com gravidade incompatível com os achados radiográficos; aspiração recorrente de conteúdo gástrico; síndrome do pulmão hiperlucente; doença pulmonar grave com hiperinsuflação e dificuldade na ventilação. Diagnóstico EXAMES COMPLEMENTARES NA BO Radiografia de Tórax, Cintilografia Pulmonar, TC de Tórax padrão: sinais inespecíficos; TC de tórax de alta resolução – o mais adequado: Espessamento brônquico, bronquiectasia, atelectasia e áreas de hipo e hiperatenuação (perfusão em mosaico). Biópsia de pulmão: padrão ouro Dispensável, pois confirmação nem sempre é possível – distribuição irregular da doença nas vias aéreas; Indicação: deterioração progressiva das vias aéreas, dúvida quanto ao diagnóstico ou nos casos de BO pós transplante de pulmão ou coração. Tratamento SÍNDROME DE STEVENS-JOHNSON Inespecífico: suporte clínico – balanço de fluidos e eletrólitos, retirada do agente causador da injuria; Corticóide sistêmico: controverso. Trabalhos recentes contra-indicam; Imunoglobulinas: estratégia promissora, porém sem dados suficientes para dar suporte. Tratamento BRONQUIOLITE OBLITERANTE Suporte: oxigenioterapia; Broncodilatadores: se houver boa resposta (resposta imprevisível); Corticoterapia (para modificar resposta fibroblástica): Controverso, sem estudo controlado que verifique sua ação; Sem dose, posologia e duração definidos; Melhores resultados se usados na fase inicial. Prognóstico SÍNDROME DE STEVENS-JOHNSON Lesões cutâneas: sem cicatrizes importantes; Mucosas: complicação tardia frequente. BRONQUIOLITE OBLITERANTE Depende da extensão da lesão primária; Desde ausência de sintomas a incapacidade crônica. Insuficiência respiratória progressiva, podendo culminar com óbito; Nas crianças: melhora clínica que pode corresponder ao crescimento pulmonar, e não à regressão das lesões. Discussão Na paciente relatada: Excesso de formação de tecido de granulação para sanar a necrose epitelial; Acometimento pela forma proliferativa – melhora clínica pode ser compatível com regressão das lesões Não Tempo confirmado – sem biopsia pulmonar. de inicio: compatível com a literatura; Discussão Na paciente relatada: Não há indícios de que a causa da lesão seja consequente a VM, embora a potencialidade de danos não possa ser desprezada; Sem indícios de que haveria sequelas respiratórias: recebeu alta sem queixas; Intervenção precoce pode ter proporcionado boa ação do corticóide: redução dos sintomas; Embora observe-se melhora discreta, é cedo para predizer prognóstico. Considerações finais Diversos relatos evidenciaram a associação de BO com SSJ; Manter-se sempre alerta para possibilidade de BO como complicação de SSJ; Não há fatores que predigam a probabilidade de ocorrências de complicações de SSJ. Considerações finais Manter acompanhamento para intervenção precoce se sequelas; Frente ao diagnóstico de BO: Acompanhamento cuidadoso para preservar a capacidade pulmonar restante e evitar o desfecho fatal. Obrigada!!!!
Baixar