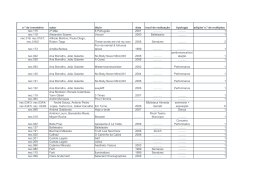
Transfusão de células eritrocitárias, alimentação e enterocolite necrosante em crianças pré-termos Apresentação: Diana Silva Fernandes Marx Paulo Wogel Cambraia Coordenação: Paulo R. Margotto Internato em Pediatria – 6º ano Medicina/ESCS www.paulomargotto.com.br Brasília, 16/3/2011 Consultem artigo integral • Red blood cell transfusion, feeding and necrotizing enterocolitis in preterm infants FREE • M El-Dib, S Narang, E Lee, A N Massaro and H Aly • J Perinatol 31: 183-187; advance online publication, January 20, 2011; doi:10.1038/jp.2010.157 • Abstract | Full Text | PDF Dda Thaise, Ddo Wilson, Ddo Mars, Dra. Diana Introdução • A Enterocolite Necrosante (NEC) é uma das mais graves doenças que atacam preferencialmente os lactentes prematuros; • NEC ocorre em 2-3% RN IG<34semanas 1 e 67% muito baixo peso (<1500g) 2,3; • Nos casos cirúrgicos a mortalidade pela NEC pode exceder 50% e os sobreviventes encontram-se sob alto risco para distúrbios do desenvolvimento neuropsicomotor (DNPM) 7; • Um recente estudo demonstra que a transfusão afeta negativamente o aumento fisiológico de fluxo sangüíneo mesentérico pós-prandial19 ; Introdução • A incidência de NEC varia entre diferentes países10 e diversos Serviços de UTI Neonatal num mesmo país 3,11 sugerindo, além de fatores predisponentes da patogênese da NEC, que diferentes práticas podem afetar a incidência desta doença; • Nenhum estudo até o momento examinou a associação entre o papel protetor da prática da interrupção da alimentação durante a transfusão de células da linhagem eritrocitária no desenvolvimento da NEC. Objetivo • Este estudo tem como metas: 1) Determinar se pré-termos que desenvolveram NEC foram mais comumente transfundidos nas 48 a 72 horas antes do diagnóstico de NEC; 2) Testar se controle estrito da interrupção da alimentação durante o período de transfusão tende a reduzir a incidência de NEC associada à transfusão sangüínea. Metodologia Este estudo foi conduzido em duas fases: • 1ª fase: Análise retrospectiva por estudo de casos-controles conduzidos em pré-termos de baixo peso (IG<32s; peso<2500g) nascidos no The George Washington University Hospital no período compreendido entre Out/2000 e Dez/2006. - Casos: NEC; Controles: sem NEC. - Alocação dos grupos conforme Variáveis: peso ao nascer (interv.: 50g), IG (int.:6 dias) e sexo. - Comparam-se os casos e os controles quanto à exposição à transfusão sangüínea de 48 a 72hrs antes do desenvolvimento da NEC. Metodologia • 2ª fase: Caracterizada por um estudo comparativo que analisou a incidência de NEC durante os 18 meses precedentes e 18 meses subseqüentes à interrupção na prática de administrar alimentação durante o período em que ocorre a transfusão de células de linhagem eritrocitária. Metodologia • Critérios utilizados para indicar a transfusão: - Ht (hematócrito)<35% se sintomáticos; - Peso<1200g nas 2 primeiras semanas independentemente de sintomas; - Peso<1200g após as 2 primeiras semanas se Ht<30%. • O critério diagnóstico utilizado foi o estabelecido pela classificação de Bell 20. Metodologia • Análise Estatística: As estatísticas descritivas são apresentadas na forma de proporções para variáveis categóricas e “média + ou - Desvio Padrão” para variáveis contínuas salvo indicação em contrário; • Para variáveis contínuas, as diferenças entre os grupos foram validadas com o t-test (para testes paramétricos) e com Mann-Whitney U-test (para testes não paramétricos); • Para as variáveis nominais Fischer’s exact e testeX² (quiquadrado) foram utilizados. • A análise estatística foi concretizada por meio do PASW Statistics (Versão 17, SPSS, Chicago, II, USA). Resultados • Durante o período de estudo de 6 anos, de um total de 747 lactentes de baixo peso foram admitidos na UTI Neonatal, 25 desenvolveram NEC tendo sido comparados a 25 controles alocados conforme características semelhantes. • No grupo NEC, a idade média em que a doença foi diagnosticada foi de 22 dias (intervalo interquartil, 1040); • 8 crianças NEC (32%) desenvolveram NEC estágio 3 com pneumoperitônio; • O número médio de transfusões pregressas à ocorrência da NEC foi de 3 (intervalo interquartil entre 1 e 6). Características demográfica e clinica da população estudada Comparação entre a incidência de transfusão entre os casos e controles 24 e 48 hs antes do início da NEC Observem a maior percentagem de lactentes com NEC que receberam transfusão 48 72 hs antes do diagnóstico relação ao grupo controle (diferenças significativas) Comparação entre os pacientes com Transfusão associada a NEC (dentro de 48 hs) e pacientes sem transfusão associada a NEC Observem que não houve diferenças entre os 2 grupos Observem que a NEC ocorreu significativamente menos após a norma de suspender a dieta durante a transfusão Características demográfica e clinica os bebês admitidos <2500g antes e após a implementação da norma de suspender a dieta durante a transfusão Resultados • Nos 18 meses precedentes à implementação da política de interrupção de alimentação durante a transfusão sangüínea, 171 lactentes <2500g foram admitidos na UTI Neonatal sendo que 9 deles desenvolveram NEC; • Nos 18 meses subseqüentes à interrupção da alimentação durante o ato transfusional 155 lactentes <2500g foram admitidos na UTINeo e apenas 2 desenvolveram NEC. • Um percentual significativamente maior de lactentes com NEC receberam transfusão 48 e 72 horas antes em relação ao grupo controle Discussão -Neste estudo os autores evidenciaram que os RN que desenvolveram NEC foram mais prováveis terem sido transfundidos 48 e 72 hs antes do diagnóstico -A suspensão da dieta DURANTE a transfusão em uma UTI Nível III associouse a menor incidência de NEC Discussão • A transfusão sangüínea já se demonstrou associada à NEC em diversos estudos13-15; • A NEC associada a transfusão costuma se apresentar por volta de 22h antes da transfusão em lactentes previamente estáveis, em crescimento, não ventilados, e recebendo alimentação parenteral completa 16 ; • Neste estudo não houveram diferenças quanto à idade, tipo ou quantidade de alimentos administrados entre os grupos que desenvolveram NEC não-associada e transfusão-associada. Discussão • Como evidenciado por um recente estudo retrospectivo entretanto, ainda ocorre controvérsia acerca da relação entre transfusão e NEC 21; • A transfusão pode subitamente elevar a viscosidade sangüínea e estudos em animais e em humanos identificaram associação entre este fenômeno e o desenvolvimento de isquemia intestinal e NEC 22,23; Discussão • A maior parte dos estudos reúnem a fisiopatologia em 2 mecanismos principais, vasoativo e inflamatório, que se associam devido à interrupção no tonus vascular mesentérico que ocorre em situações de reperfusão e decorre de um fino balanço entre mediadores relaxantes endoteliais (como o óxido nítrico), e vasoconstritores (como a endotelina-1) 24. • O sangue estocado tem sido implicado na produção de citocinas inflamatórias (interleucina -1,interleucina-6, interleucina 8 e fator de necrose tumoral). As interleucina 1 e 8 aumentam com progressivamente com a duração da estocagem 27(com a leucorredução do sangue estocado este efeito desaparece)16,30. • Leite materno tem se associado a uma menor taxa de incidência de NEC em comparação à fórmula láctea 31,32. • Usando ultrassom Doppler, Krimmel et al19 evidenciaram o desaparecimento do esperado aumento do fluxo sanguíneo na artéria mesentérica superior seguindo a transfusão Discussão • Este é o primeiro estudo que evidencia menor incidência de enterocolite necrosante nos lactentes quando se suspende a dieta durante a transfusão (de 5.3% para 1.3% p= 0,047) • Os autores sugerem que suspender a dieta durante a transfusão é uma prática segura que pode diminuir o risco de enterocolite necrosante Discussão Limitações do estudo: • -os casos de perfuração intestinal espontânea não foram excluídos • Foi avaliado um período de apenas 18 meses antes e depois da implementação da prática alimentar durante a transfusão em uma doença que muitas vezes vem em forma de onda Discussão • Este estudo aborda questões que suscitam investigações mais específicas gerando demandas de grandes estudos multicêntricos randomizados a fim de validar adequadamente os novos achados e responder às novas questões despertadas. • Enquanto, os autores suspendem a dieta durante a transfusão sanguínea. Conclusão • A Enterocolite Necrotizante é uma doença multifatorial que resulta em severas morbimortalidade em lactentes prematuros; • A interrupção da alimentação durante o período de transfusão sangüínea demonstrou ser fisiologicamente plausível, sendo considerada uma intervenção segura que pode ter um efeito protetor (a enterocolite necrosante dimininuiu de 5,3% para 1,3% -p<0.047) Referências em forma de links • • • • • • Guthrie SO, Gordon PV, Thomas V, Thorp JA, Peabody J, Clark RH. Necrotizing enterocolitis among neonates in the United States. J Perinatol 2003; 23: 278–285. | Article | PubMed Fanaroff AA, Stoll BJ, Wright LL, Carlo WA, Ehrenkranz RA, Stark AR et al. Trends in neonatal morbidity and mortality for very low birth weight infants. Am J Obstet Gynecol 2007; 196: 147 e141– e148. | Article | PubMed Sankaran K, Puckett B, Lee DS, Seshia M, Boulton J, Qiu Z et al. Variations in incidence of necrotizing enterocolitis in Canadian neonatal intensive care units. J Pediatr Gastroenterol Nutr 2004; 39: 366– 372. | Article | PubMed | ISI Ostlie DJ, Spilde TL, St Peter SD, Sexton N, Miller KA, Sharp RJ et al. Necrotizing enterocolitis in full-term infants. J Pediatr Surg 2003; 38: 1039–1042. | Article | PubMed | ISI Holman RC, Stoll BJ, Curns AT, Yorita KL, Steiner CA, Schonberger LB. Necrotising enterocolitis hospitalisations among neonates in the United States. Paediatr Perinat Epidemiol 2006; 20: 498– 506. | Article | PubMed | ISI Blakely ML, Lally KP, McDonald S, Brown RL, Barnhart DC, Ricketts RR et al. Postoperative outcomes of extremely low birth-weight infants with necrotizing enterocolitis or isolated intestinal perforation: a prospective cohort study by the NICHD Neonatal Research Network. Ann Surg 2005; 241: 984–989; discussion 989–994. | Article | PubMed | ISI • Hintz SR, Kendrick DE, Stoll BJ, Vohr BR, Fanaroff AA, Donovan EF et al. Neurodevelopmental and growth outcomes of extremely low birth weight infants after necrotizing enterocolitis. Pediatrics 2005; 115: 696–703. | Article | PubMed | ISI • Fanaroff AA, Hack M, Walsh MC. The NICHD neonatal research network: changes in practice and outcomes during the first 15 years. Semin Perinatol 2003; 27: 281–287. | Article | PubMed | ISI • Srinivasan PS, Brandler MD, D'Souza A. Necrotizing enterocolitis. Clin Perinatol 2008; 35: 251–272. | Article | PubMed | ISI • Kosloske AM. Epidemiology of necrotizing enterocolitis. Acta Paediatr Suppl 1994; 396: 2–7. | Article | PubMed | ChemPort | • Uauy RD, Fanaroff AA, Korones SB, Phillips EA, Phillips JB, Wright LL. Necrotizing enterocolitis in very low birth weight infants: biodemographic and clinical correlates. National Institute of Child Health and Human Development Neonatal Research Network. J Pediatr 1991; 119: 630–638. | Article | PubMed | ISI | ChemPort | • Wiedmeier SE, Henry E, Baer VL, Stoddard RA, Eggert LD, Lambert DK et al. Center differences in NEC within one health-care system may depend on feeding protocol. Am J Perinatol 2008; 25: 5– 11. | Article | PubMed | ISI • • • • • • • • Valieva OA, Strandjord TP, Mayock DE, Juul SE. Effects of transfusions in extremely low birth weight infants: a retrospective study. J Pediatr 2009; 155: 331–337, e331. | Article | PubMed | ISI Bednarek FJ, Weisberger S, Richardson DK, Frantz III ID, Shah B, Rubin LP. Variations in blood transfusions among newborn intensive care units. SNAP II Study Group. J Pediatr 1998; 133: 601–607. | Article | PubMed | ISI | ChemPort | McGrady GA, Rettig PJ, Istre GR, Jason JM, Holman RC, Evatt BL. An outbreak of necrotizing enterocolitis. Association with transfusions of packed red blood cells. Am J Epidemiol 1987; 126: 1165–1172. | PubMed | ISI | Mally P, Golombek SG, Mishra R, Nigam S, Mohandas K, Depalhma H et al. Association of necrotizing enterocolitis with elective packed red blood cell transfusions in stable, growing, premature neonates. Am J Perinatol 2006; 23: 451– 458. | Article | PubMed | ISI Christensen RD, Lambert DK, Henry E, Wiedmeier SE, Snow GL, Baer VL et al. Is ‘transfusion-associated necrotizing enterocolitis’ an authentic pathogenic entity? Transfusion 2010; 50: 1106–1112. | Article | PubMed | ISI Agwu JC, Narchi H. In a preterm infant, does blood transfusion increase the risk of necrotizing enterocolitis? Arch Dis Child 2005; 90: 102–103. | Article | PubMed | ISI Krimmel GA, Baker R, Yanowitz TD. Blood transfusion alters the superior mesenteric artery blood flow velocity response to feeding in premature infants. Am J Perinatol 2009; 26: 99–105. | Article | PubMed | ISI Bell MJ, Ternberg JL, Feigin RD, Keating JP, Marshall R, Barton L et al. Neonatal necrotizing enterocolitis. Therapeutic decisions based upon clinical staging. Ann Surg 1978; 187: 1–7. | Article | PubMed | ISI | ChemPort | • Holder GL, Doherty DA, Patole SK. Elective red cell transfusions for anemia of prematurity and development of necrotizing enterocolitis in previously well preterm neonates – incidence and difficulties in proving a cause-effect relation. J Perinat Neonat Med 2009; 2: 181–186. • Hakanson DO, Oh W. Necrotizing enterocolitis and hyperviscosity in the newborn infant. J Pediatr 1977; 90: 458– 461. | Article | PubMed | ISI • Dunn SP, Gross KR, Scherer LR, Moenning S, Desanto A, Grosfeld JL. The effect of polycythemia and hyperviscosity on bowel ischemia. J Pediatr Surg 1985; 20: 324– 327. | Article | PubMed | ISI • Reber KM, Nankervis CA, Nowicki PT. Newborn intestinal circulation. Physiology and pathophysiology. Clin Perinatol 2002; 29: 23–39. | Article | PubMed | ISI • Kleinbongard P, Keymel S, Kelm M. New functional aspects of the L-arginine-nitric oxide metabolism within the circulating blood. Thromb Haemost 2007; 98: 970–974. | PubMed | ISI | • Bor-Kucukatay M, Meiselman HJ, Baskurt OK. Modulation of density-fractionated RBC deformability by nitric oxide. Clin Hemorheol Microcirc 2005; 33: 363–367. | PubMed | ISI | • • • • • • • • • • Kristiansson M, Soop M, Saraste L, Sundqvist KG. Cytokines in stored red blood cell concentrates: promoters of systemic inflammation and simulators of acute transfusion reactions? Acta Anaesthesiol Scand 1996; 40: 496– 501. | Article | PubMed | ISI | ChemPort | Ranucci M, Carlucci C, Isgro G, Boncilli A, De Benedetti D, De la Torre T et al. Duration of red blood cell storage and outcomes in pediatric cardiac surgery: an association found for pump prime blood. Crit Care 2009; 13: R207. | Article | PubMed Koch CG, Li L, Sessler DI, Figueroa P, Hoeltge GA, Mihaljevic T et al. Duration of red-cell storage and complications after cardiac surgery. N Engl J Med 2008; 358: 1229– 1239. | Article | PubMed | ISI Locke R, Paul D, Touch S, Mackley A, Maduskuie V, Fawcett P. Cytokine load in prestorage leukoreduced PRBC transfusions in premature infants. J Perinatol 2005; 25: 526– 530. | Article | PubMed Lucas A, Cole TJ. Breast milk and neonatal necrotising enterocolitis. Lancet 1990; 336: 1519– 1523. | Article | PubMed | ISI | ChemPort | McGuire W, Anthony MY. Donor human milk versus formula for preventing necrotising enterocolitis in preterm infants: systematic review. Arch Dis Child Fetal Neonatal Ed 2003; 88: F11–F14. | Article | PubMed | ChemPort | Berseth CL, Bisquera JA, Paje VU. Prolonging small feeding volumes early in life decreases the incidence of necrotizing enterocolitis in very low birth weight infants. Pediatrics 2003; 111: 529–534. | Article | PubMed | ISI Henderson G, Craig S, Brocklehurst P, McGuire W. Enteral feeding regimens and necrotising enterocolitis in preterm infants: a multicentre case-control study. Arch Dis Child Fetal Neonatal Ed 2009; 94: F120–F123. | Article | PubMed | ISI Tyson JE, Kennedy KA. Trophic feedings for parenterally fed infants. Cochrane Database Syst Rev 2005; CD000504 (issue 3). | PubMed | McGuire W, Bombell S. Slow advancement of enteral feed volumes to prevent necrotising enterocolitis in very low birth weight infants. Cochrane Database Syst Rev 2008; CD001241 (issue 2). | PubMed | Dr. Paulo R. Margotto, Dda Thaise, Ddo Wilson, Ddo Mars, Dra. Diana
Baixar