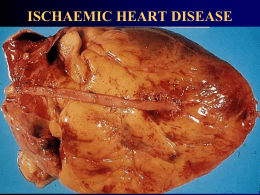
Síndromes Coronarianas Agudas Prof. Fernando Ramos Gonçalves-Msc Doença Arterial Coronariana aspectos epidemiológicos Países industrializados Doenças cardiovasculares: lideram as causas de morbimortalidade . DAC: 1ª causa de morte Estados Unidos: . 1.000.000 mortes /ano por cardiopatia .. 50% DAC . 1.500.000 casos de Infarto agudo / ano .. 30% evoluem para óbito Brasil (DATASUS) Doenças cardiovasculares (DAC): 1º lugar entre causas de óbito. Fluxo coronariano • Adulto normal Coração: 300g DC: 5,5 l/min (FC: 70 x VS:80) Fluxo coronariano (4-5%): 250 a 300 ml/min Fluxo coronariano esquerdo: 75 a 90 ml/100g VE Consumo de O2: 34 ml/min (12% do consumo total do organismo) Folkow e Neil, 1971 Gênese da placa aterosclerótica a) lesão da célula endotelial: influxo excessivo de lipoproteínas, invasão de monócitos macrófagos e aderência de plaquetas; b) fase proliferativa: reação de macrófagos, liberação de fatores de crescimento (EDGF, MDGF, PDGF) coloca em movimento processo de proliferação de músculo liso; c) fase produtiva: produção de elementos do tecido conjuntivo com formação de uma placa. Centro necrótico (restos celulares, cristais de colesterol, células espumosas, cálcio) Cobertura fibrosa (células musculares lisas, macrófagos, células espumosas, linfócitos, colágeno, elastina, proteoglicans) Média Principais componentes de uma placa ateromatosa bem desenvolvida: . Uma cobertura composta de células espumosas, . Células musculares lisas em proliferação . Macrófagos . Linfócitos . Matriz extra-celular . Núcleo necrótico: lipídeos extracelular com cristais de colesterol e células espumosas. DAC - causas não ateroscleróticas • Anomalia congênita das aa. Coronárias • Espasmo coronário • Dissecção de aorta e artéria coronária • Trauma • Embolia coronária • Doenças metabólicas • Proliferação da íntima • Doença dos pequenos vasos • Tóxicos ( cocaína) • Trombose coronária sem placa Artéria coronária interventricular anterior (a.descendente anterior) e os principais ramos nesta peça anatômica, apresenta múltiplas lesões obstrutivas devido a aterosclerose. Corte histológico através de uma artéria coronária exibe uma lesão aterosclerótica excêntrica. O ateroma está separado da luz por uma cápsula fibrosa. A média está intacta. Corte histológico através de uma artéria coronária exibindo duas camadas distintas de lesões ateroscleróticas, sugerindo episódios distintos de crescimento. A luz está obliterada por uma trombose recente. Mesma artéria com outra coloração mostrando o ateroma calcificado, reconhecido pela sua cor purpúrea. A calcificação é um fenômeno comum em lesões ateroscleróticas avançadas. Lesão concêntrica de uma artéria coronária dominada por uma proliferação fibrocelular. Corte transversal através de uma artéria coronária mostra uma extensa lesão aterosclerótica quase totalmente composta pelo ateroma. Existe hemorragia numa fissura da placa ateromatosa. Patogenia da isquemia do miocárdio Diferença artério-venosa de oxigênio Freqüência cardíaca Contratilidade Demanda miocárdica de oxigênio Suprimento miocárdica de oxigênio Isquemia Tensão da parede volume ventricular Fluxo sangüíneo coronário Alteração do ECG pressão ventricular Disfunção V. E. Angina Pressão de perfusão coronária Resistência coronária: ateroma espasmo trombo Angina do Peito • Ankhein (grego): sufocar • William Heberden (1768) “Eles sentem-se aflitos com a dor e a desagradável sensação precordial que os seqüestram enquanto andam e, lhes tirarão a vida caso persistam ou aumentem; entretanto, toda esta ansiedade desaparece no momento em que permanecem estáticos”. • Caleb Parry (1799) • Angina clássica de esforço Desconforto no tórax, ou em região próxima, tipicamente provocado por esforço ou ansiedade, em geral durando 2 a 5 minutos, aliviado pelo repouso, ou com o uso de nitratos sublinguais, e não resultando em necrose do miocárdio. Angina do Peito Estável • Diagnóstico Clínico . Anamnese .. Desconforto torácico . Sede . Caráter . Duração . Irradiação . Fatores de piora e melhora . Sintomas associados . Exame físico .. Pode ser normal .. Achados ao exame físico: . F.C. e P.A. aumentadas . Presença de 3ª e/ou 4ª bulhas . Sopro de regurgitação mitral . Estertores úmidos pulmonares Angina do Peito Estável • Diagnóstico diferencial . Doenças gastro-intestinais: .. Doenças esofagianas .. Úlcera péptica .. Colecistite aguda .. Pancreatite aguda . Bronco-espasmo de esforço relacionado com bronquite asmática. . Desconforto da parede torácica: .. Costocondrite .. Espasmo muscular .. Herpes zoster . Distúrbios de natureza emocional .. Ansiedade, angústia. . Serosites: pericardite, pleuriz . Dissecção aórtica aguda . Hérnia de disco cervical Angina do Peito Estável • Avaliação laboratorial . Eletrocardiograma de 12 derivações (15%) . Eletrocardiograma de esforço . Estudos com radionuclídeos . Ecocardiografia de esforço . Arteriografia coronária Angina Estável Paciente 50 anos masculino. Fibrose inferior Dor de esforço Teste ergométrico com infradesnível do segmento ST Angina Estável Tratamento . Controlar fatores de risco . Identificação de comorbidades . Terapêutica medicamentosa . ATC- angioplastia transluminal percutanea . Revascularização miocárdica Controle dos fatores de risco Angina Estável • Hipercolesterolemia Objetivo: LDC-C 100 mg/dl HDL -C > 35 mg/dl • Hipertensão arterial Objetivo: < 140 x 80 mmHg • Tabagismo Objetivo: Eliminação total ou controle absoluto • Diabetes mellitus Objetivo: controle do quadro clínico • Obesidade central Objetivo: manter peso corporal em limites normais • Sedentarismo Objetivo: maximizar os benefícios de atividades físicas bem programadas no controle da hipertensão e da DAC • Estresse emocional Objetivo: equilibrar o estado psicológico do paciente Angina Estável - Tratamento clínico • Tratamento conservador • Tratamento invasivo Reduz a mortalidade • Antiagregantes plaquetários • Beta bloqueadores • Bloqueadores dos canais de cálcio • IECA Não reduz a mortalidade • Nitratos Angina Estável - Tratamento clínico Antiagregantes plaquetários • Ácido acetil salicílico • Ticlopidina • Clopidogrel • Antagonistas dos receptores da glicoproteína IIbIIIa Nitratos • Propatilnitrato • Dinitrato isossorbida • Mononitrato de isossorbida • Nitroglicerina a oferta de 02 Mecanismo de ação Inibição do Dilatação da região com Diminuição da espasmo estenose coronária pressão diastólica coronariano final do VE Dilatação das coronárias epicárdicas o fluxo coronário Melhora o fluxo subendocárdico o fluxo coronário O consumo de 02 Retorno Resistência venoso arterial Tensão da parede do VE Pós carga Betabloqueadores • Propranolol • Atenolol • Metoprolol • Nadolol a oferta de 02 Mecanismo de ação o tempo de diástole o tempo de perfusão coronária + a constrição coronária durante o exercício o fluxo coronário o consumo de O2 Freqüência cardíaca Contratilidade Pressão arterial + a liberação de ácidos graxos durante exercícios Bloqueadores dos canais de cálcio • Dihidropiridinas: nifedipina e derivados • Fenilalquilaminas: verapamil • Benzotiazepinas: diltiazen Fluxo coronário Mecanismo de ação Vasodilatação coronária + Prevenção de espasmo coronário Consumo de O2 Dilatação arterial periférica Pressão arterial com pós carga + Contratilidade + oferta de O2 Freqüência cardíaca Angina variante de Prinzmetal • Modalidade clínica cujas alterações anatômicas variam entre artérias coronárias angiograficamente normais e severamente obstruídas por lesões ateroscleróticas. • Crises são cíclicas, geralmente em repouso, nos mesmos horários, inclusive durante o sono. Podem ser desencadeadas por esforço físico. • Espasmo coronariano: elevação transitória do segmento ST durante as crises (eletrocardiograma de repouso). • Eletrocardiograma normal entre as crises. Angina variante de Prinzmetal Paciente de 59 anos A) ECG normal B) durante dor com s supra de ST. D2, D3, aVF. C) após a dor: ECG normal Síndrome coronarianas agudas Patogenia • Obstrução arterial ateromatosa. • Ruptura da placa ateromatosa instável em artéria epicárdica: . Ruptura ocorre na transição com o endotélio normal. . Agregação plaquetária. . Liberação de produtos resultantes da ativação plaquetária. na circulação coronária (serotonina, tromboxane A2). • Vaso-constrição coronária: . Segmento de artéria epicárdica não ateromatosa. . Segmento arterial adjacente a uma placa. Síndrome coronarianas agudas Patogenia • Redução do fluxo sangüíneo, pelo crescimento progressivo das lesões intra-luminais: . desequilíbrio entre oferta e consumo de O2. • Reação inflamatória: . Linfocitos circulantes são ativados. . Exposição de moléculas de adesão de neutrófilos e monócitos . Macrófagos e linfócitos próximos à placa Angina Instável • Síndrome clínica entre a clássica angina de esforço e o infarto agudo do miocárdio. • Wearn (1923) 19 necropsia: pacientes infartados com história prévia de angina. • Sampson, Eliaser, Feil (1937): síndrome de dor prolongada “ infarto agudo do miocárdio iminente”. • Outros termos: . Angina pré-infarto . Angina crescendo . Estado anginoso . Angina acelerada . Insuficiência coronária aguda . Síndrome intermediária • Conti (1971): Angina instável Angina Instável - Diagnóstico Clínico • Anamnese - dor . Dor prolongada ( 20 minutos). . Redução persistente no limiar das atividades físicas que a provocam. . Aumento na freqüência, intensidade e duração. . Irradiação para novos locais. . Presença de novos fenômenos concomitantes: sudorese, palpitações, náuseas. • Exame físico: . Freqüência cardíaca aumentada. . Pressão arterial normal, aumentada ou diminuída. . Presença de 3ª e ou 4ª bulhas. . Sopro foco mitral. . Estertores úmidos pulmonares. • Eletrocardiograma: . Supra ou infradesnivelamento do segmento ST. . Inversão da onda T. • Marcadores bioquímicos: . Troponinas T e I (específica de injúria miocárdica) AI suspeita de IAMNQ Desnivelamento “minus” de ST: D1 e D2 V2 a V5. Corrente de lesão subendocárdica Angina Instável - Classificação • Angina progressiva: . Angina de início recente e de natureza progressiva. . Angina crônica com mudança no padrão de dor: mais freqüente e, com esforço progressivamente menor. • Angina de repouso: . Episódios repetidos de dor em repouso com alterações eletrocardiográficas da onda T e do segmento ST. . Redução da oferta de oxigênio: (espasmo coronário / hiper-agregação plaquetária) . Maior incidência de infarto do miocárdio e de mortalidade. . Necessidade de intervenção mais agressiva (cirurgia / angioplastia) • Angina pós-infarto precoce: . Episódio de dor durante os primeiros 30 dias do infarto agudo. . Episódio de dor em repouso ou com exercício leve. . Grande incidência de infarto recorrente e de mortalidade. Angina Instável - Tratamento • Opções terapêuticas: . Tratamento clínico (Unidade Coronária). . Manuseio intervencionista (Laboratório de Hemodinâmica). . Procedimento cirúrgico. • Individualizar o manuseio terapêutico para cada caso. • Considerar: . Extensão de miocárdio em risco. . Aspectos da anatomia coronária. . Relação risco / benefício do procedimento a ser aplicado. Angina Instável - Tratamento clínico • Medidas Gerais: . Repouso . Oxigênio . Redução da ansiedade (benzodiazepínicos) . Combate às taquiarritmias. . Controle da pressão arterial . Correção de comorbidades: .. Estenose aórtica .. Tireotoxicose .. Anemia .. Diabetes mellitus Angina Instável - Terapia anti-isquêmica • Tratamento específico: . Nitrato endovenoso ou sub-lingual . Bloqueador beta adrenérgico .. Metoprolol .. Propranolol . Bloqueador dos canais de cálcio .. Diltiazen . Antiagregante plaquetário .. Ácido acetil salicílico .. Ticlopidina .. Inibidores da glicoproteína IIb/IIIa . Anticoagulante .. Heparina (não fracionada / baixo peso molecular) . Inibidores da enzima de conversão da angiotensina . Sedação e analgesia • Terapia fibrinolítica Angina Instável - Terapia anti-isquêmica Não há evidência de benefício terapêutico • Tratamento intervencionista (isquemia refratária) • Balão intra-aórtico . Diminuição da pós carga . Aumento da pressão de perfusão . Melhora do débito cardíaco . Equilíbrio entre oferta e consumo de O2 • Angioplastia coronária Estratégia de tratamento da angina instável Angina instável Terapêutica farmacológica máxima 24-48 horas Estabilização do quadro Refratariedade do quadro Angiografia coronária Lesão 50% Tratamento clínico Doença uniarterial ATC lesão adequada Cirurgia leito distal bom Doença multiarterial ACT Cirurgia leito distal bom Tronco CE Cirurgia Infarto agudo do miocárdio • Anamnese - dor . Dor prolongada ( 30 minutos) . Aumento na freqüência, intensidade e duração. . Irradiação para novos locais. . Presença de novos fenômenos concomitantes: sudorese profusa, palidez, palpitações, náuseas. • Exame físico: . Freqüência cardíaca aumentada. . Pressão arterial normal, aumentada ou diminuída. . Presença de 3ª e ou 4ª bulhas. . Sopro meso/telessistólico no foco mitral. . Estertores úmidos pulmonares. • Eletrocardiograma: . Supradesnível do segmento ST (2 derivações contíguas) • Marcadores cardíacos Ondas Q profundas e alargadas. Segmento ST Supradesnivelado. V4 V5 IAM - Parede ântero-lateral IAM - Parede inferior Localizando isquemia, lesão ou infarto através do ECG de 12 derivações. Localizando isquemia, lesão ou infarto através do ECG de 12 derivações. Corte transversal do coração exibe infarto do miocárdio transmural recente, de parede anterior do VE e septo (ADA). Representação das fases evolutivas para a cicatrização de um infarto do miocárdio. Inicialmente existe grande corrente de lesão, que diminui lentamente à medida que aumentam os efeitos elétricos da isquemia. Marcadores séricos no IAM Enzima aumento pico normaliza • CK-MB 4 - 6 horas 24 horas 3 a 4 dias • Troponina T e I 4 - 6 horas 24 horas 10 - 14 dias • Mioglobina < 3 horas 9-12 horas < 24 horas Infarto do miocárdio - Patogenia • Aterosclerose coronária. • Placa instável (vulnerável) . Núcleo lipídico relativamente grande. . Capa fibrosa fina. • Lesão endotelial: . Tensão de cisalhamento do fluxo sangüíneo . Hipertensão arterial • Fissura ou ruptura da placa. • Exposição do colágeno • Ação de macrófagos ativados no ateroma desestabilizam a placa . Secreção de enzimas metaloproteinases (ruptura). . Produção de citocinas: inibem formação do colágeno. • Agregação plaquetária: vasoconstrição e trombo de fibrina. Placa estável cápsula fibrosa espessa Placa “vulnerável” núcleo lipídico grande capa fibrosa fina Infarto do miocárdio - Patogenia Diagrama do trombo arterial responsável pelo IAM. A adesão e agregação de plaquetas ocorrem no local de ruptura da placa. As plaquetas ativadas exercem efeitos pró-coagulantes, e a cascata da coagulação solúvel é ativada. Filamentos de fibrina e eritrócitos predominam na luz do vaso e, a jusante, no “corpo” e na “cauda” do trombo. Avaliação e tratamento. Pacientes com elevação do segmento ST Avaliação inicial • História dirigida, incluindo critérios de IAM • Sinais vitais e exame clínico objetivo • ECG de 12 derivações • Radiografia de tórax (em pé) • Monitorização eletrocardiográfica Tratamento Geral inicial • Morfina 2-4 mg cada 5 -10 min até analgesia adequada • Oxigênio 1-3 l/min • Nitroglicerina IV ou SL • Aspirina 200 mg Avaliação e tratamento. Pacientes com elevação do segmento ST Tratamentos específicos • Terapia de reperfusão: objetivos . Agentes fibrinolíticos tempo porta - agulha 30 minutos . ACTP primária: tempo porta - dilatação 60 minutos • Terapia associada (combinada com agentes trombolíticos) . Ácido acetil salicílico . Heparina • Terapia complementar . Bloqueador beta adrenérgicos (se indicados) . Inibidores da enzima de conversão da angiotensina . Nitroglicerina (efeito anti-isquêmico/anti-hipertensivo) Avaliação e tratamento. Pacientes com elevação do segmento ST ou BRE novo “ Vidas salvas por milhares de pacientes tratados” Momento do início do trombolítico Vidas adicionais salvas por 1000 pessoas tratadas com trombolíticos, comparadas com 1000 pessoas tratadas convencionalmente. • Na primeira hora .......................................................... 65 • Na segunda hora .......................................................... 37 • Na terceira hora ............................................................ 29 • Entra as horas 3 e 6 ...................................................... 26 • Entre as horas 6 e < 12 .................................................18 • Entre as horas 12 e < 24 ............................................... 9 Maggioni, AP; et al. N Engl J Med. 1992; 327:1-6 Contra-indicações ao uso de fibrinolíticos Absolutas • AVCH prévio em qualquer tempo • AVCs ou outros eventos no último ano • Neoplasia intra-craniana conhecida • Sangramento interno ativo (exceto menstruação) • Suspeita de dissecção aórtica Relativas • Hipertensão não controlada no momento da chegada ( PA > 180/110) • Diátese hemorrágica conhecida; uso de anticoagulante • Trauma recente (2 - 4 semanas) • RCP prolongada (>10 min) • Cirurgia de grande porte (< 3 semanas) • Sangramento interno recente (2-4 semanas) • Úlcera péptica ativa • Antecedente de reação alérgica (SK) O paciente com suspeita Infarto do miocárdio Dor torácica presumivelmente isquêmica ECG Com ST supra Sem ST supra negativa IAM Dor há < 6 horas Dor há > 6 horas Troponina positiva Aguardar 4 horas negativa Troponina Baixo risco ou outro diagnóstico positiva AI/IAMNQ Baixo risco ou outro diagnóstico AI/IAMNQ FIM
Baixar