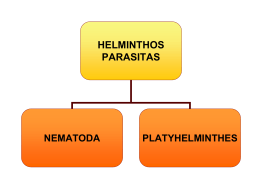
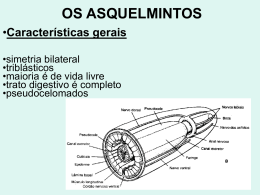
PARASITOSES INTESTINAIS Prof. Valéria Ribeiro Gomes DIP- HUPE- UERJ INTRODUÇÃO: - OMS- 3,5 bilhões de pessoas infectadas - 450 milhões doentes - 200000 óbitos por ano ( Ancilostomídeos,Ascaris e Ameba) HELMINTOS: NEMATHELMINTHES ( Geo-helmintos) a) Ascaris lumbricoides - Ascaridíase b) Ancylostoma duodenale - Ancilostomíase c) Necator americanus - Necatoríase d) Enterobius vermicularis - Enterobíase ou Oxiuríase e) Strongyloides stercoralis - Estrongiloidíase f) Trichuris trichiura - Tricocefalíase PLATYHELMINTHES ( Bio-helmintos) a) Hymenolepis nana - Himenolepíase b) Schistosoma mansoni - Esquistossomose c) Taenia saginata e Taenia solium – Teníase PROTOZOÁRIOS: a) Balantidium coli - Balantidíase b) Entamoeba histolytica - Amebíase c) Giardia lamblia - Giardíase d) Isospora belli - Isosporíase e) Ciclospora caytanensis f) Cryptosporidium spp g) Microsporídios- Enterocytozoan bieneusi - Encephalitozoan intestinalis ASCARIDÍASE Etiologia: Ascaris lumbricoides -nematóide, cilíndricos, de 15 a 45cm habitat – intestino delgado mecanismo de transmissão – ingestão de ovos, 200000 ovos por dia ciclo evolutivo- Fase intestinal- ovo libera a larva, penetra na luz intestinal, fígado, coração -Fase pulmonar- maturação preliminar, para depois retornar ao intestino e dar origem ao verme adulto Epidemiologia: Clima quente e úmido Solo argiloso- 2 a 3 semanas no solo Prevalência: 36,7% Idade: 1 a 4 anos Ciclo do Ascaris 1.Ovos contendo larva L3 contaminam água e/ou alimentos; 2.Ingestão dos alimentos contaminados com os ovos larvados; 3.Passagem do ovo pelo estômago e liberação da larva L3 no intestino delgado; 4.Penetração das larvas na parede intestinal; 5.Larvas carreadas pelo sistema porta até os pulmões; 6.Larvas sofrem muda para L4, sendo que posteriormente rompem os capilares e caem nos alvéolos, sofrendo nova muda (L5). Migração das larvas para a faringe; 7.Expulsão das larvas pela expectoração ou deglutição das mesmas; 8.Larvas atingem novamente o duodeno transformando-se em adultos. Fêmeas, após a cópula, iniciam a ovoposição. 9.Eliminação dos ovos pelas fezes e contaminação do ambiente; 10 a 12. Evolução dos ovos férteis até se tornarem larvados, com L3. Quadro clinico: - Formas assintomáticas Quadros pulmonares (agudos, tosse, dispnéia, broncoespasmo, infitrados pulmonares migratórios, eosinofilia: Síndrome de Loeffler ) Manifestações intestinais Quadros crônicos (gravidade variável) Complicações : oclusão intestinal, obstrução do colédoco e vias biliares, apendicite, localização ectópica, orifícios naturais, longevidade 12-20 meses Diagnóstico: Fezes: pesquisa de ovos (métodos de Lutz, ou Faust ou Kato-Katz) RX simples de abdome e/ou contrastado de estômago / intestino Ultrassonografia abdominal Tratamento: Levamizole - 150 mg, dose única (adulto) e 80mg para crianças. Eficácia de 95%. Mebendazol - 100mg, 2 x ao dia, durante 3 dias. Eficácia de 70-90%. Albendazol - 400mg, dose única. Eficácia de 70-80%. Pamoato de Pirantel - 20 mg / kg, dose única. Eficácia de 80-90%. Caso de suboclusão intestinal Piperazina - 100mg/kg após óleo mineral (15-30 ml, 3/3h durante 24h) 50mg/kg/dia ,3x ao dia, durante 5dias Controle de cura: Exames de fezes seriados: dias após o tratamento. 7, 14, e 21 ANCILOSTOMÍASE Etiologia: -Ancylostoma duodenale - Necator americanus Ciclo biológico: ovos fertilizados solo larva rabditóide 1 (após 48h) larva rabditóide 2 (após 72h) larva filarióide infectante (entre o 5º e 8º dias) penetra na pele corrente sangüínea pulmões epiglote aparelho digestivo intestino delgado fixação . Epidemiologia: Prevalência: 30% Idade Condições sócio-econômicas Clima quente e úmido Solo arenoso Ancilostomíase 1.Penetração da larva L3 (filarióides) pela pele; 2.Larvas carreadas pelo sistema porta até os pulmões; 3.Larvas rompem os capilares e caem nos alvéolos, sofrendo nova muda (L4). Migração das larvas para a faringe; 4.Expulsão das larvas pela expectoração ou deglutição; 5.Larvas deglutidas atingem o duodeno, onde sofrem uma nova muda (L5), sendo que posteriormente amadurecem sexualmente transformando-se em adultos. Fêmeas, após a cópula, iniciam a ovoposição. 6.Eliminação dos ovos embrionados pelas fezes e contaminação do ambiente; 7.Evolução dos ovos férteis no solo até se tornarem larvados, com L1 (rabditóide) que após a liberação se desenvolvem, sofrendo muda para L2 rabditóide; 8.Transformação para larva L3 filarióide infectante Quadro clínico: depende do grau de infecção e dieta manifestações cutâneas manifestações pulmonares manifestações digestivas eosinofilia Formas crônicas: assintomático, subnutrição (anemia ferropriva), retardo de desenvolvimento, cansaço, fraqueza, vertigens, mialgias cefaléia. Formas graves: insuficiência cardíaca, anasarca Diagnóstico: Exame de fezes- pesquisa de ovos métodos de Lutz, Faust, e Kato-Katz. Tratamento: mebendazol, albendazol, pamoato de pirantel. Controle de cura: 7, 14, e 21 dias após o tratamento. ENTEROBÍASE ou OXIURÍASE Etiologia: Enterobius vermicularis Habitat - ceco , cólon ascendente, apêndice ou reto. Ciclo evolutivo Epidemiologia: distribuição mundial Crianças, comunidades fechadas Auto-reinfecções Quadro clínico prurido anal e perianal manifestações digestivas vulvovaginite, enurese, irritabilidade. Diagnóstico: exame de fezes - 5% swab anal ou pelo método de Graham Tratamento: mebendazol, albendazol pamoato de pirantel - 10mg/kg , dose única . repetir após 2 semanas Controle de Cura: consecutivos. - 7 dias após o termino do tratamento, por 7 dias ESTRONGILOIDÍASE Etiologia: Strongyloides stercoralis Habitat – duodeno e jejuno proximal Ciclo biológico: solo e homem Epidemiologia: Formas de apresentação: Localizada Hiperinfectiva Generalizada Quadro Clínico: manifestações cutâneas manifestações pulmonares manifestações digestivas: assintomática, enterite crônica Complicações: sepse. Grave em imunodeprimidos, subnutridos, alcoolistas, podem desenvolver hiperinfecção Diagnóstico: Hemograma – eosinofilia Fezes: método de Baerman-Morais- pesquisa de larvas Exame radiológico contrastado do delgado Tratamento: Tiabendazol – 25 mg / kg / dia de 8 em 8 horas durante 5 dias – Eficácia de 90 a 95% Albendazol – 400 mg / dia durante 3 dias. Eficácia de 60% Ivermectina- 200 microgramas/Kg, dose única Controle de cura: 7, 21, e 30 dias após o tratamento. TRICOCEFALÍASE Etiologia: Trichuris trichiura Habitat – ceco, cólon e reto Epidemiologia: Transmissão Temperatura Umidade Quadro Clínico: Assintomática: maioria Quadros leves Infecções maciças: cólicas, diarréia muco-sanguinolenta, tenesmo, perda peso, fraqueza; Crianças: prolapso retal, anemia, eosinofilia moderada, deficiências nutricionais, disenteria crônica, anemia severa, retardo crescimento Diagnóstico: Fezes: método de Lutz ou Faust e cols ou Kato-Katz Tratamento: Oxipirantel – 10 mg / kg – dose única. Eficácia de 80 a 95% Albendazol – 400 mg – dose única. Eficácia de 60%. Mebendazol – 100 mg de 12 em 12 horas durante 3 dias. Eficácia de 60% TENÍASES Etiologia: Tenia solium Tenia saginata Habitat – intestino delgado Transmissão ingestão de carne com cisticercos (boi e porco) Quadro Clínico: Cefaléia, dor abdominal, diarréia, fome ou inapetência Cisticercose – homem infectado por ovos de Tenia solium Sistema nervoso central, globo ocular, pele Diagnóstico: Fezes – achado de proglotes( os de T. saginata têm movimento) Tamização das fezes e swab anal Método de Lutz- pesquisa de ovos Tratamento: Praziquantel – 10 mg/kg – dose única. Eficácia de 95%. Albendazol – 400 mg/dia – 3 dias. Eficácia de 70 a 80%. Mebendazol – 200 mg de 12 em 12 horas durante 3 dias. Eficácia de 50 a 70%. GIARDÍASE Etiologia: Giardia lamblia Habitat – duodeno e jejuno Ciclo evolutivo: trofozoítos e cistos Epidemiologia: Cosmopolita Idade Transmissão direta e indireta Giardíase 1.A contaminação do hospedeiro ocorre por ingestão de alimentos, água ou fômites contaminados com cistos viáveis do parasito; 2.O desencistamento é iniciado no estômago (meio ácido) e termina no duodeno e jejuno; 3.Colonização do intestino delgado pelas formas trofozoítas; 4.Encistamento do parasita, principalmente na região do ceco; 5.Eliminação do parasito para o meio externo juntamente com as fezes; Quadro Clínico: Náuseas, vômitos, distúrbios abdominais, perda de peso Má absorção – esteatorréia Aguda: diarréia ou fezes pastosas, com odor fétido e de cor clara ou acinzentadas, dor abdominal, náuseas, cólicas, vômitos Sub-aguda/ crônica: náuseas, anorexia, vômitos, distensão e desconforto abdominal, flatulência, perda de peso, diarréia intermitente de curta duração, má absorção de gorduras e vitaminas lipossolúveis Retardo de crescimento Diagnóstico: Fezes - Pesquisa de cistos (método de Faust) Pesquisa de trofozoítos( diarréia) – método direto Tratamento: Tinidazol e Secnidazol 2,0 g – dose única (adulto) 50 mg/kg – dose única (criança) Metronidazol - 250 mg – 3 vezes ao dia – 5 dias (adulto) 25 mg/kg/dia – 3 vezes ao dia – 5 dias (criança) AMEBÍASE Etiologia: Entamoeba histolytica Habitat – intestino grosso e outros órgãos (abscessos) Ciclo evolutivo – fases trofozoítica e cística Epidemiologia: Prevalência – nas Américas (20 a 30%) Transmissão – cistos (resistentes) e sexual Temperatura – clima frio e temperado Brasil – formas leves e portadores sãos Amebíase 1.Contaminação dos alimentos e/ou água por cistos eliminados nas fezes humanas; 2.Ingestão dos cistos pela via oral; 3.Passagem do cisto pelo estômago sem sofrer ação do suco gástrico; 4.Inicio do desencistamento ao final do intestino delgado; 5.Colonização dos trofozoítos no intestino grosso podendo viver como: 5ª.comensal – aderidos à mucosa intestinal, às custas de bactérias e detritos; 5b.parasita – adquirindo caráter agressivo e invasivo para a mucosa intestinal ou determinar a amebíase extra-intestinal, invadindo outros tecidos, atingidos pela migração do parasito pela via hematogênica (fígado, pulmões, cérebro, etc.); 6.Trofozoítos se destacam da mucosa, sofrendo encistamento; Quadro Clínico: Período de incubação – 70 a 90 dias Amebíase intestinal Assintomático Disenteria Colite crônica Fulminante Complicações Amebíase extra-intestinal Hepática Pulmonar Pericárdica Cutânea Cerebral Diagnóstico: Fezes: método de Faust e cols – pesquisa de cistos exame direto e hematoxilina férrica – pesquisa de trofozoítos Tratamento: Metronidazol - 500 a 750 mg – 3 vezes ao dia – 10 dias. 35 mg/kg/dia – 3 vezes ao dia – 10 dias (crianças) Eficácia de 95%. - Tinidazol - 2 g/dia – durante 2 dias (adulto) 50 mg/kg/dia – durante Eficácia de 80 a 90% Teclosan - 2 dias 500 mg – 3 vezes ao dia – 1 dia (adulto). 15 mg/kg/dia – 5 dias (criança) Eficácia de 70 a 90%. (crianças)-
Baixar