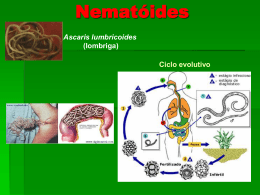
Disciplina de Pediatria Bruno Nascimento dos Santos n°12 Giardíase Protozoário flagelado (Giardia lamblia) Habita preferencialmente porções mais altas do intestino delgado 2 formas: trofozoítos e cistos ( disseminação, viabilidade de 3 meses em ambientes úmidos e resistentes à cloração) Transmissão: direta (pessoa a pessoa) ou indireta (ingestão de água ou alimentos crus contaminados) Cistos: eliminados de forma não constante nas fezes (desaparece de 7 a 10 dias) Giardíase - epidemiologia Maior prevalência em grupos sociais com condições precárias de vida Susceptibilidade à infecção com manifestações clínicas parece decrescer com a idade e aumentar com a carga de parasitas ingerida Desnutrição primária: etiologia importante para diarréia crônica Giardíase – quadro clínico Diarréia aguda autolimitada até diarréia crônica acompanhada ou não de má absorção Quadro agudo: início abrupto, com fezes líquidas, explosivas e fétidas, distensão abdominal, náuseas, anorexia, vômitos e cólicas abdominais Quadro crônico: persistência ou recorrência de diarréia leve ou moderada (levando à distensão abdominal e esteatorréia) com períodos de fezes normais ou ressecadas Giardíase – diagnóstico Exame microscópico direto das fezes ou fluido jejunal ( trofozoítos e cistos) – coleta de 3 amostras em dias alternados Detecção de antígenos de G. lamblia nas fezes por meio de exames imunoenzimáticos Entero-Test: cápsula gelatinosa com fio delgado deglutida que permite obtenção de amostras no suco duodenal Giardíase – tratamento Assintomáticos não é recomendado (contatos domiciliares com grávidas, em pacientes com hipogamaglobulinemia e fibrose cística) 1º escolha: metronidazol, tinidazol (dose única, baixa aceitação em suspensão), secnidazol (dose única, melhor aceitação em suspensão) e nimorazol Quimioterápico furazolidona apresenta índices de cura mais baixos (80%) mas tem um custo menor Amebíase 2 gêneros: Entamoeba histolytica (patogênica) e Entamoeba dispar (portadores sadios) Disseminação dependente de fatores de higiene Transmissão: ingestão de água ou alimentos crus contaminados com cistos da E. histolytica, pessoa a pessoa devido a presença de fezes contaminadas nas mãos, adubo contaminado com fezes humanas e insetos Doença: causada pelos trofozoítos que habitam porções do íleo e intestino grosso (IG) com eliminação de cistos pelas fezes e contaminação do ambiente Pode evoluir para forma invasora: destrói parede do IG com destruição de tecidos e formação de úlceras Amebíase – quadro clínico Forma mais comum: assintomática (90% das infecções por E. histolyitica e todas por E. dispar) Colite amebiana não-disentérica: surtos de diarréia alternados com períodos de melhora, quando fezes se tornam normais ou ressecadas Colite amebiana disentérica: tríade constituida por evacuações frequentes com muco e sangue, cólicas abdominais e tenesmo. Não mais que 10 evacuações/dia. Temperatura normal ou menor que 38°C Progressão doença: colite fulminante com ulceração de colo e da área perianal e mais raramente, perfuração intestinal Quadro mais comum em crianças: febre alta, distenção abdominal, irritabilidade e às vezes, taquipnéia e hepatomegalia Amebíase – diagnóstico Considerar diagnóstico: diarréia com muco e sangue, abscesso hepático e quadro clínico com febre alta, dor abdominal no QSD e distensão abdominal ou taquipnéia E. histolytica no exame de fezes ou de fragmentos obtidos por biópsia. Em fezes formadas, pesquisa de cistos Testes sorológicos: formas invasivas US e TC: abscessos hepáticos e em outros locais extraintestinais Amebíase – tratamento Etofamida e teclosam: ação direta sobre o protozoário, não são absorvíveis e eficazes na luz intestinal) Tetraciclina e eritromicina: alteram flora intestinal necessária a sobrevivência sendo eficazes na luz e parede intestinal Emetina, desidroemetina e cloroquina: luz e parede intestinal além do fígado Metronidazol, tinidazol e secnidazol: eficácia em todas as localizações Amebíase – tratamento Todos pacientes, mesmo assintomáticos devem ser tratados Colite disentérica ou não disentérica: metronidazol tinidazol ou secnidazol e um de ação luminal exclusivo Abscesso hepático a droga de escolha é metronidazol Diagnóstico de cura exige confirmação laboratorial Criptosporidiose Agente etiológico: Cryptosporidium Coccídio intracelular que infecta o epitélio gástrico e respiratório e contaminação ocorre por meio de oocistos eliminados nas fezes do homem ou de animais infectados Transmissão: via fecal-oral, inalação(?) Resiste à cloração e à filtragem habitual das águas de abastecimento público Período de incubação: 2 a 14 dias Até 5 semanas após quadro de diarréia aguda existe eliminação assintomática de oocistos nas fezes Criptosporidiose – quadro clínico Diarréia em imunocompetentes é autolimitada e benigna Alguns casos: febre, vômitos, dor abdominal e desidratação Quadro clínico tende a ser mais grave em crianças pequenas, nos desnutridos e nos imunodeprimidos Imunodeprimidos: comprometimento das vias respiratórias, sem diarréias, associada com quadros de tosse, taquipnéia, sibilância, laringite e rouquidão Criptosporidiose - diagnóstico Identificação de oocistos nas fezes, escarro, lavado brônquico e na biópsia pulmonar Criptosporidiose – tratamento Imunocompetentes: não há medicação específica, apenas fluidoterapia adequada Imunodeprimidos: hidratação, Paromomicina, Azitromicina (diminuição da eliminação de oocistos nas fezes e melhora do quadro clínico em pacientes com AIDS) Ancilostomíase Agentes etiológicos:Ancilostoma duodenale e Necator americanus Jejuno (vilosidades): anticoagulante → sangramento determinando anemia e sintomas intestinais Necator Americanus: via percutânea apenas Ancilostoma duodenale: também por via oral pela ingestão de ovos ou larvas presentes em água ou alimentos contaminados Ciclo: larvas penetram pele→ ciclo de Loss (pulmonar) → deglutidas → adultos no duodeno e jejuno Larvas destruídas por destruídas pelo calor, ressecamento e frio Ancilostomíase – quadro clínico Depende do estado de nutrição do indivíduo infectado e da carga parasitária Leve em bem nutridos: oligossintomáticas Desnutridos: anemia ferropriva, hipoalbuminemia pela enteropatia com perda de proteína e má absorção Manifestações agudas: prurido intenso, edema, eritema e erupção papulo vesicular que dura até 2 semanas pela penetração da larva, síndrome de Loeffler (pneumonia intersticial) e ulcerações com hemorragias Clinicamente: abdominal, diarréia profusa, enterorragia ou melena e anemia (cansaço, sonolência, anorexia, pele descorada, geofagia) Ancilostomíase – diagnóstico Diagnóstico laboratorial é feito pelo exame de fezes Desnutridos: anemia ferropriva, hipoalbuminemia pela enteropatia com perda de proteína e má absorção Hemograma: anemia microcítica hipocrômica, podendo ocorrer leucocitose com eosinofilia na fase aguda Ancilostomíase – tratamento Mebendazol, albendazol e pamoato de pirantel Tratar anemia (sulfato ferroso) Esquemas terapêuticos: Mebendazol 100mg/dose, 2 vezes ao dia, durante 3 dias, VO, distante das refeições. Pamoato de pirantel 20 mg/kg/dia, durante 3 dias, VO, dose única. Albendazol criança com mais de 2 anos e adultos: 400mg/dia, VO, dose única. Controle de cura deve ser feito uma semana após o término do tratamento, com repetição após prazo igual Ascaridíase Agente etiológico: Ascaris lumbricoides Vermes adultos habitam o intestino delgado, jejuno e íleo (ovos) Contaminação: solo contaminado, em locais de defecação promíscua Sobrevivem a condições ambientais desfavoráveis (2 anos em T de 5 a 10ºC, por 2 semanas a 22ºC, mas destruídos após exposição a luz solar por 12 h) Infecção: ingestão de ovos que contêm larvas na fase infectante e que são levados à boca com os alimentos contaminados, legumes e verduras cruas, água ou poeira Postura ovos após 2 ou 3 meses após infecção Ascaridíase – manifestações clínicas Pneumonia intersticial e asma brônquica, com sinais de insuficiência respiratória e sintomas gerais (febre, cefaléia, mal estar) – Sd de Loeffler até tolerância à presença do parasita Crianças desnutridas: desconforto e dor abdominal vaga ou cólicas em região epigástrica ou periumbilical, acompanhada e náuseas e as vezes, diarréia Outros sintomas: flatulência, meteorismo, anorexia, digestão difícil, irritabilidade, cefaléia, emagrecimento, manifestações alérgicas e agravamento da desnutrição Ascaridíase – diagnóstico Feito facilmente pela identificação do parasita ou de seus ovos o exame de fezes Ascaridíase – tratamento Escolha: levamisol (não age em outras parasitoses) e albendazol Ascaridíase e enterobiose: pamoato de pirantel Parasitoses múltiplas, mebendazol por 3 dias consecutivos Esquemas terapêuticos: Tetramisol < 2 anos: 40mg, 2-8 anos: 80mg, >8 anos: 150mg, VO, dose única à noite antes de deitar. Pamoato de pirantel: 10mg/kg/dia, VO, dose única, qualquer horário. Mebendazol: 100mg/dose, 2 vezes/dia, durante 3 dias, VO, distante das refeições. Albendazol: Criança > 2 anos e adultos: 400mg/dia, VO, dose única. Enterobíase (Oxiuríase) Agente etiológico: Enterobius vermicularis ou Oxiurus vermicularis Parasitam o ceco, colo ascendente, apêndice e reto Incidência: condições higiênicas, não dependendo do nível socioeconômico com maior prevalência em préescolares e escolares Transmissão resulta da presença de ovos na região perianal, pois as fêmeas, após fecundação, migram do intestino grosso para reto e ânus, onde depositam ovos já embrionados (noite) – prurido Após ingestão do ovo, há liberação da larva no duodeno, que alcança o íleo e origina o verme adulto Enterobíase – manifestações clínicas Maioria dos casos: assintomática Dor abdominal, diarréia, náuseas e, raramente, vômitos (fixação do verme à mucosa intestinal) Reto: evacuações mucossanguinolentas e tenesmo Principal sintoma: prurido anal e/ou vulvar, favorecendo a auto-infecção acompanhado de irritabilidade e insônia Enterobíase – diagnóstico Dados epidemiológicos e clínicos, principalmente pela queixa de prurido anal Swab anal: presença de ovos Enterobíase – tratamento Pessoas infectadas da família ou agrupamento institucional Pamoato de pirvínio, pamoato de pirantel, mebendazol e albendazol Esquemas terapêuticos: Mebendazol 100mg/dose 2 x/dia por 3 dias VO, distante das refeições Repetir após 2 semanas; Albendazol 400mg/dia VO dose única para maiores de 2 anos. repetir após 2 semanas; Pamoato de Pirantel 10 mg/kg/dia VO dose única. repetir após 2 semanas; Pamoato de pirvínio 10mg/kg/dia, VO, dose única, pela manhã. Repetir após 2 semanas Controle: uma semana após o término da medicação, repetindo-se outro exame dentro de uma semana Estrongiloidíase Agente etiológico: Strongyloides stercoralis Brasil: taxa média de prevalência é de 20 % Infecção: penetração ativa de larvas filarióides (forma infectante) através da pele que, após atingir a circulação, realizam ciclo de Loss e após deglutidas habitarão a mucosa duodenal e jejunal Pode ocorrer a penetração da larva ainda nos segmentos inferiores do cólon (auto-infecção interna) ou na região perianal (auto-intecção externa) As larvas (rompimento de ovos fecundados) são liberadas ainda no intestino e alcançam o meio externo com as fezes Estrongiloidíase – quadro clínico Formas assintomáticas até agudas sintomáticas e crônicas hiperinfecciosas – disseminação larvária por todo o organismo (imunodeprimidos) Manifestações cutâneas: geralmente despercebidas Manifestações gastrointestinais: diarréia ou disenteria crônica, acompanhadas de dor abdominal epigástrica e queimação Formas graves: alteração da mucosa intestinal, diarréia grave e esteatorréia (má absorção) Estrongiloidíase – diagnóstico Pesquisa de larvas nas fezes Teste sorológico de IgG específica para o verme (cuidado com falsos positivos) Estrongiloidíase – tratamento Todos os indivíduos com estrongiloidíase (principalmente antes de tratamento imunossupressor) Tiabendazol, o cambendazol e o albendazol Esquemas terapêuticos: Albendazol 400mg/dia VO por 3 dias para maiores de 2 anos; Cambendazol 5mg/kg/dia VO dose única; Tiabendazol 25-50mg/kg/dia VO após refeições 2x/dia por 2 dias (na hiperinfecção, tratamento mais prolongado) Como a eliminação das larvas é cíclica, o controle de cura deve ser feito por meio de pelo menos 3 exames negativos, 7, 14 e 21 dias após o término do tratamento Teniase Agente etiológico: Taenia solium (porco) e Taenia saginata (boi) Ingestão de carne crua ou malcozida contendo cisticercos que representam as formas larvárias dos parasitas Parasitas: intestino delgado Ingestão dos ovos de Taenia solium pode causar cisticercose no homem podendo levar a quadros neurológicos graves Homem contamina o ambiente e os animais infectam-se ao ingerir os ovos (hospedeiros intermediários) provenientes dos proglotes grávidos Teniase – quadro clínico Sintomatologia: escassa na maioria dos casos Queixa mais frequente é o desconforto causado pela migração de proglotes pelo ânus (saginata) ou o encontro de vermes pequenos e chatos nas fezes Podem ocorrer náuseas, vômitos e diarréia. também podemos ter alteração do apetite (fome exagerada ou inapetência), perda de peso, astenia ou irritabilidade Teniase – diagnóstico Pesquisa de ovos ou proglotes nas fezes Importante se confirmar a espécie da tênia pelo risco do portador da T. solium desenvolver cisticercose por autoinfecção Teniase – tratamento Praziquantel é a droga de primeira escolha Esquema terapêutico: Praziquantel 100mg/kg dose única; Mebendazol 200mg/dose 2 x/dia por 4 dias VO (contra-indicado para menores de 1 ano); Albendazol 400mg/dia VO por 3 dias para maiores de 2 anos Orientar para observar se há eliminação de proglotes por 5 semanas (T. solium) ou por 3 meses (T. saginata) para se verificar a cura Tricocefalíase Agente etiológico: Tricocephalus trichiurus Localiza-se no intestino grosso, ceco, colo ascendente, apêndice e última porção do íleo Prevalência maior em regiões quentes e úmidas e acomete preferencialmente escolares Infecção ocorre pela ingestão de ovos embrionados que se desenvolvem no solo e contaminam alimentos, água, mãos e objetos Os ovos são eliminados com as fezes para o meio ambiente onde as larvas infectantes se desenvolvem dentro dos ovos, após 3 semanas Tricocefalíase – quadro clínico Diarréia crônica é o quadro mais frequente (deficiência de reabsorção de água no cólon) Variadas e dependem da intensidade da infecção, variando desde quadro assintomático ou manifestações digestivas vagas e pouco características, até os casos graves com diarréia crônica, disenteria, enterorragia, anemia microcítica hipocrômica e prolapso retal Anorexia, insônia, apatia, irritabilidade e sintomas alérgicos Tricocefalíase – diagnóstico Demonstração de ovos nas fezes, ou em caso de prolapso retal com os vermes aderidos à mucosa, como fios de linha Tricocefalíase – tratamento Esquemas terapêuticos: Pamoato de oxipirantel 6 a 8 mg/kg/dia, VO, dose única, após refeição. Mebendazol 100mg/dose, 2 vezes por dia, durante 3 dias, VO, após período de jejum. Albendazol crianças > 2 anos, 400mg/dia, VO O controle de cura deve ser feito uma semana após o término do tratamento e repetido dentro de mais uma semana Referências bibliográficas Pediatria Básica: pediatria clínica geral, tomo II. MARCONDES, Eduardo et al. – 9ª edição – São Paulo: SARVIER, 2003
Baixar