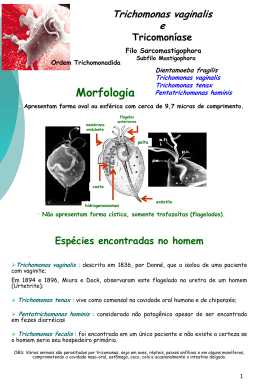
Vulvovaginites • Manifestação inflamatória e/ou infecciosa do TGI feminino – vulva, vagina e ectocérvice. • QC geral: Assintomático OU leucorréia + prurido vulvovaginal dor ou ardor ao urinar sensação de desconforto pélvico Fisiológico X Patológico • Ph ácido: 4 a 4,5 • muco cervical, • descamação do epitélio vaginal pela ação estrogênica. • transudação da parede vaginal; • secreção das glândulas vestibulares (de Bartholin e de Skene). • Bacterioscopia/exame a fresco: bacilos de Doderlein baixa quantidade de leucócitos. Bacilos de Doderlein Epitélio Vaginal normal Vaginose Bacteriana • Infecção que resulta de um desequilíbrio da flora vaginal normal, com diminuição da população bacteriana aeróbica lactobacilos acidófilos e aumento de bactérias anaeróbias: Gardnerella vaginalis, Bacteroides sp, Mobiluncus sp, micoplasmas, peptoestreptococos. • Não é infecção de transmissão sexual!! Quadro Clínico • 50% das mulheres são assintomáticas • corrimento vaginal branco-acinzentado, de aspecto fluido ou cremoso, algumas vezes bolhoso; • secreção com odor fétido, que piora após o coito e durante o período menstrual; • dor às relações sexuais (pouco freqüente); • ausência de irritação e hiperemia. Vaginose Bacteriana Diagnóstico • Clínico • Teste das aminas com KOH : ocorre a liberação de aminas produzidos por germes anaeróbios exalando odor fétido, semelhante ao odor de peixe podre. • Exame a fresco ou esfregaço corado do conteúdo vaginal : presença de “clue-cells” – céls epiteliais com bactérias aderidas a sua superfície. • pH da secreção vaginal : sempre maior que 4,5. O diagnóstico da vaginose bacteriana se confirma quando estiverem presentes 3 dos seguintes critérios (critérios de Amsel): 1. corrimento vaginal homogêneo, geralmente acinzentado e de quantidade variável; 2. pH vaginal maior que 4,5, 3. teste das aminas positivo, 4. presença de “clue cells” no exame bacterioscópico. Gardnerella vaginalis Candidíase vulvovaginal • Infecção causada por um fungo comensal da mucosa vaginal e a mucosa digestiva, que cresce quando o meio torna-se favorável para o seu desenvolvimento. • 80 a 90% dos casos são causadas pela Candida albicans e o restante por outras espécies de candida chamadas não- albicans (C. tropicalis, C. glabrata, C. krusei, C. parapsilosis). • A relação sexual não é a principal forma de transmissão!! Quadro Clínico • corrimento branco, grumoso, inodoro, com aspecto caseoso (“leite coalhado”) aderido à parede vaginal e colo uterino; • prurido vulvovaginal • ardor ou dor à micção; • hiperemia, edema vulvar, fissuras e escoriações da vulva; • dispareunia Candidíase Diagnóstico • Exame a fresco do conteúdo vaginal com KOH a 10% : presença de micélios (hifas) e/ou de esporos. • PH vaginal : valores menores que 4. • Cultura em meios específicos (Saboraud) : restrita aos casos com sintomatologia sugestiva e todos os exames anteriores negativos. Também é indicada nos casos recorrentes, para identificar a espécie de candida responsável. Tricomoníase • É uma infecção causada pelo Trichomonas vaginalis (protozoário flagelado), tendo como reservatório a vagina e a uretra. • Pode permanecer assintomática no homem e, na mulher, principalmente após a menopausa. A principal forma de transmissão é a sexual !! Quadro Clínico • • • • • corrimento amarelo-esverdeado bolhoso; prurido e/ou irritação vulvar; dor pélvica; sintomas urinários: disúria, polaciúria; colpite difusa e/ou focal, com aspecto em framboesa; • aspecto “tigróide” no teste de Schiller. Diagnóstico • Exame a fresco com SF a 0,9% do conteúdo vaginal ao microscópio: observação direta do parasita móvel entre as células epiteliais e os leucócitos. Dor Pélvica • Aguda: início súbito e geralmente é intensa o suficiente para que a paciente procure cuidados imediatos. • Crônica:tem pelo menos seis meses de duração, e requer uma propedêutica cuidadosa Causas ginecológicas • aborto; • gravidez ectópica; • rotura ou torção de cisto de ovário; • sangramento de corpo lúteo; • irritação peritoneal causada por discreto sangramento na cavidade quando ocorre a ovulação; • degeneração de miomas; e • doença inflamatória pélvica (DIP). Causas não-ginecológicas • • • • • • • apendicite; diverticulite; linfadenite mesentérica; obstrução intestinal; infecção urinária; litíase urinária; e outras alterações intestinais (verminoses, constipação intestinal). Doença Inflamatória Pélvica (DIP) Síndrome clínica atribuída à ascensão de microorganismos do trato genital inferior, espontânea ou devida à manipulação (inserção de DIU, biópsia de endométrio, curetagem etc.), comprometendo: • endométrio - endometrite • trompas, • anexos uterinos e/ou estruturas contíguas salpingite, miometrite, ooforite, parametrite, pelviperitonite. Etiologia • Os agentes mais comuns são a Neisseria gonorrhoeae e a Chlamydia trachomatis. • São infecções freqüentemente polimicrobianas, com envolvimento de bactérias anaeróbias e facultativas. 90% das DIP são originárias de agentes sexualmente transmissíveis. Diagnóstico Clínico Presença de 3 critérios maiores + 1 menor Critérios maiores • dor no abdômen inferior • dor à palpação dos anexos • dor à mobilização do colo uterino OU Critérios menores • T ºC axilar >37,5 • conteúdo vaginal ou secreção endo-cervical anormal • massa pélvica • mais de 5 leucócitos por campo de imersão em secreção de endocérvice • leucocitose • proteína C reativa ou velocidade de hemossedimentação elevada • comprovação laboratorial de infecção cervical pelo gonococo, clamídia ou micoplasmas Presença de 1 critério elaborado Critérios elaborados • evidência histopatológica de endometrite • presença de abscesso tubo-ovariano ou de fundo de saco de Douglas em US pélvica • laparoscopia com evidências de DIP
Baixar