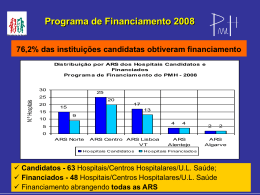
Indicadores & Economia da Saúde Fernanda Machado Gerente Sênior de Health Economics Johnson & Johnson Medical Brasil Agenda Introdução e conceitos-chave Exemplos práticos de uso de indicadores hospitalares em estudos econômicos Agenda Introdução e conceitos-chave Exemplos práticos de uso de indicadores hospitalares em estudos econômicos A Economia da Saúde foca na alocação de recursos relativos à saúde e na análise da escassez desses recursos Economia da Saúde é uma área da economia focada em assuntos relacionados à melhor alocação de recursos na saúde e no sistema de saúde e à analise da escassez destes recursos. Fatores que diferenciam economia da saúde de outras áreas econômicas ASSIMETRIAS Diferença de conhecimento entre médicos, pagadores e pacientes EXTERNALIDADES Infecções e ciclo diferenciado de algumas doenças INCERTEZAS A maior concentração de estudos está em microeconomia ÁREA MAIS ESTUDADA Avaliação de tratamentos e novos produtos (medicamentos e dispositivos médicos) OUTRAS ÁREAS aplicada a gestão de sistemas de saúde (ex. desempenho clínico e gerencial) Há diferentes aspectos e perspectivas que envolvem uma análise econômica Define-se como uma avaliação sistemática e comparativa dos custos e consequências de duas ou mais alternativas de tratamentos ou programas de ação para a promoção e assistência à saúde. Uma análise econômica pode ser realizada sob diferentes perspectivas (ponto de vista do paciente, da seguradora ou plano de saúde, do governo ou da sociedade) Em economia da saúde, diversas alternativas podem ser consideradas para analise:exames complementares, medicações, imunizações, programas de educação para a comunidade e até mesmo a implantação de novos serviços de saúde Numa análise econômica completa, tanto custos como consequências de duas ou mais alternativas são avaliados de forma comparativa simultaneamente. A análise econômica a ser utilizada depende das características das consequências a serem avaliadas (1 de 2) Análise de custo-minimização Análise de custo-efetividade • Quando a análise comparativa de duas ou mais alternativas é realizada e se verifica que a efetividade entre elas não difere de forma significativa. A consequência delas é semelhante e somente seus custos variam. • Este é um tipo de análise econômica completa e muito frequente na literatura. • Nesta análise, o interesse recai sobre a avaliação de alternativas que tenham consequências ou desfechos de interesse semelhantes. • As alternativas podem diferir tanto na extensão deste efeito como nos custos. • Dentre os vários desfechos usados nas análises de custoefetividade, citamos números de casos evitados, número de casos diagnosticados, número de dias de incapacidade evitados, etc. • Esta avaliação é realizada com o objetivo de identificar qual alternativa é mais barata. A análise econômica a ser utilizada depende das características das consequências a serem avaliadas (2 de 2) Análise de custo-utilidade Análise de custo-benefício • O termo utilidade diz respeito à idéia de preferência do indivíduo ou da sociedade por desfechos, efeitos ou diferentes estados de saúde. • Essa preferência varia de acordo com os valores considerados pelo indivíduo ou sociedade na avaliação da qualidade de vida. O QALY (Quality-adjusted Life-years), é a unidade de desfecho mais empregada e se refere à qualidade de vida ajustada para a redução da morbidade, o que resulta num ganho de qualidade, e também para a mortalidade, o que se refere a um ganho em quantidade. • Uma outra forma de comparar alternativas de intervenções em saúde com efeitos diferentes ou que tenham mais de um efeito de interesse para análise comparativa • Neste tipo de análise econômica, os efeitos são estimados em valores monetários. Esta análise permite comparar a preferência do indivíduo ou da sociedade por determinado estado de saúde, mas também é uma forma de mensurar ganhos em saúde em termos monetários. Análises de economia da saúde são realizadas a partir de indicadores clínicos e econômicos Enquanto os dados clínicos (desfechos em saúde) podem, as vezes, ser generalizados, os dados econômicos (custos) não. As diferenças nos preços dos recursos utilizados, taxas de inflação e padrões de prática clínica em diferentes localidades podem alterar os resultados dos custos e a relação de custo-efetividade de uma intervenção. Portanto, os estudos de economia da saúde deverão ser feitos diretamente com cada Hospital e sempre considerando a utilização de contratos de confidencialidade Para avaliar as consequências e o impacto Para auxiliar no processo de negociação para de uma nova intervenção, aprimorar a incorporação e reembolso de novas metodologia aplicada nessa avaliação e tecnologias de saúde a serem cobertas pelo identificar lacunas do conhecimento quanto à Planos de Saúde. Orientam a prática clínica avaliação dos desfechos em saúde e (guidelines) e o desenvolvimento de necessidades de novos estudos para tomada programas e novos serviços de saúde de decisão. Apresentação dos dados a cada participante do projeto (1/2) (feitas por uma terceira parte e de forma confidencial, somente a própria organização tem aos seus dados) EXEMPLO Relatório Comparativo (2/2) (compara os mesmo indicadores em diversos Hospitais porém não é identificado o nome de cada instituição) EXEMPLO Há diversos possíveis riscos na utilização de indicadores (1 de 2) Tunnel Vision • Tunnel Vision surge quando o sistema força a concentração em áreas cobertas pelo esquema de medição de desempenho para exclusão de outras áreas importantes, mas não medidas. Suboptimization • Suboptimization ocorre quando a equipe de NHS busca objetivos estreitos às custas dos objetivos do sistema. Por exemplo, um objetivo definido no setor hospitalar, como aumento na taxa de casos por dia ou menor duração de internação, pode não considerar o aumento no encargo para serviços de cuidado primário ou de assistência social. Myopia • Myopia é a tendência de focar em questões de curto prazo às custas de considerações de longo prazo que podem aparecer apenas em indicadores de longo prazo daqui a vários anos. Complacency • Complacency se refere à falta de motivação para melhoria quando o desempenho comparativo é considerado adequado. (Exemplo do NHS – Sistema de Saúde da Inglaterra na utilização de indicadores) Há diversos possíveis riscos na utilização de indicadores (2 de 2) Measure fixation • Measure fixation ocorre quando a busca pelo sucesso como medido, e não como pretendido, torna-se o foco principal. Misinterpretation • Misinterpretation na forma de inferências incorretas sobre desempenho pode surgir onde é difícil permitir a gama total de possíveis influências em uma medida. Gaming • Gaming ocorre quando a equipe busca influenciar o desempenho medido ao alterar deliberadamente variáveis que não sejam a qualidade clínica. Ossification • Ossification se refere à paralisia organizacional que pode surgir de um sistema de medição excessivamente rígido. (Exemplo do NHS – Sistema de Saúde da Inglaterra na utilização de indicadores) Agenda Introdução e conceitos-chave Exemplos práticos de uso de indicadores hospitalares em estudos econômicos Melhoria da qualidade do serviço e o impacto em custos Melhoria da qualidade do serviço e o impacto em custos Metodologia - Revisão sistemática da literatura selecionou estudos que tratavam da relação custo versus qualidade, de indicadores de qualidade dos serviços (gerenciamento total de qualidade), custos fixos e operacionais e eventos adversos; - Foram consideradas bases de dados de hospitais 9 hospitais dos EUA, 1 de UK, 1 da Austrália e 1 da França; Resultados - Prevenir falhas através da adoção de programas de gerenciamento total de qualidade através de indicadores (guidelines de tratamentos, auditorias internas, padronização de procedimentos) resultou em economia de recursos (tempo das equipes clínicas, uso da estrutura hospitalar, uso de materiais), manutenção dos níveis de qualidade e melhorias pelos processos que foram implementados. Melhoria da qualidade do serviço e o impacto em custos Outros Resultados - Melhor comunicação dos resultados dos indicadores e coordenação de ações de prevenção reduziram custos fixos e operacionais dos hospitais, impactando diretamente na melhoria de qualidade e eficiência; - Com a utilização destes indicadores foi possível verificar que os eventos adversos prolongavam o período de internação de 1,74 até 4 dias; - Em um dos hospitais estudados, as economias geradas pela adoção de um programa de gerenciamento total de qualidade atingiram US$17,7 milhões, sendo que este número foi 7,2 vezes o valor do investimento no programa de qualidade. Melhoria da qualidade do serviço e o impacto em custos Modelagem econômica e o uso de indicadores hospitalares: como se dá a negociação com pagadores? Estudos econômicos tem se tornado essenciais para a avaliação de incorporação de novas tecnologias; Cada vez mais comuns, as agências de ATS (Avaliação de Tecnologias em Saúde) tem criado a tendência de instituir grupos de técnicos de ATS dentro de suas instituições (planos de saúde, hospitais, secretarias de saúde); Com esta nova realidade, os estudos econômicos tem ganhado força nas tomadas de decisões e os indicadores hospitalares possuem um papel fundamental neste processo nos mais diversos níveis (relação pagador - indústria, hospital – indústria e hospital - pagador). Modelagem econômica e o uso de indicadores hospitalares: como se dá a negociação com pagadores? Modelagem econômica e o uso de indicadores hospitalares: como se dá a negociação com pagadores? Modelagem econômica e o uso de indicadores hospitalares: como se dá a negociação com pagadores? Modelagem econômica e o uso de indicadores hospitalares: como se dá a negociação com pagadores? Modelagem econômica e o uso de indicadores hospitalares: como se dá a negociação com pagadores? Conclusões Economia da Saúde faz uso de indicadores de qualidade para medir o impacto econômico de intervenções e tecnologias em saúde, além de estimar os impactos para a saúde e bem-estar da população; Saúde é um campo complexo e com muitas incertezas, sendo que a sistematização de processos, como o controle da qualidade dos hospitais, nos garante maior segurança dos desfechos em saúde; Melhorias em saúde requerem mudanças estruturais, organizacionais e investimentos, mas nem sempre com incremento em custos; As relações de custo-efetividade de cada intervenção, procedimento e conduta deve ser avaliado para um uso mais racional dos recursos, maior eficiência alocativa e otimização de investimentos; Referências Drummond MF, O' Brien B, Stoddart GL, Torrance GW. Methods for the economic evaluation of health care programes. 2nd edition. Oxford Medical Publications Goddard M, Davies HTO, Dawson D, Mannion R, McInnes F. Clinical performance measurement: part 1—getting the best out of it. J R Soc Med 2002;95:508 -10 Goddard M, Davies HTO, Dawson D, Mannion R, McInnes F. Clinical performance measurement: part 2. J R Soc Med 2002 Nov;95(11):549-51. Meltzer MI. Introduction to health economics for physicians. Lancet 358(9286): 993998, 20001
Download