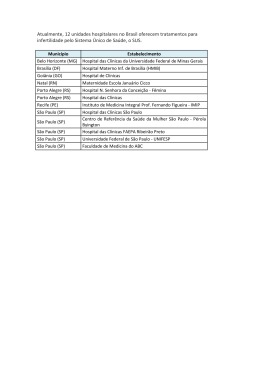
UNIVERSIDADE VALE DO RIO DOCE FACULDADE DE CIÊNCIAS DA SAÚDE CURSO DE FARMÁCIA Hismalhe Rafael Araújo Portes Lucas Trassi Costa Freitas Mirelly Marques Barroso Rhavya Sommerlatte Silva A IMPORTÂNCIA DO CONTROLE DE QUALIDADE EM LABORATÓRIO DE ANÁLISES CLÍNICAS Governador Valadares 2010 HISMALHE RAFAEL ARAÚJO PORTES LUCAS TRASSI COSTA FREITAS MIRELLY MARQUES BARROSO RHAVYA SOMMERLATTE SILVA A IMPORTÂNCIA DO CONTROLE DE QUALIDADE EM LABORATÓRIO DE ANÁLISES CLÍNICAS Trabalho de Conclusão de Curso apresentada ao curso de Farmácia da Universidade Vale do Rio Doce, como requisito parcial a obtenção de título de graduado em Farmácia. Orientadora: Adelaide M. C. Cavalcante Co- orientador: Walter William P. Barreto Governador Valadares 2010 HISMALHE RAFAEL ARAÚJO PORTES LUCAS TRASSI COSTA FREITAS MIRELLY MARQUES BARROSO RHAVYA SOMMERLATTE SILVA A IMPORTÂNCIA DO CONTROLE DE QUALIDADE EM LABORATÓRIO DE ANÁLISES CLÍNICAS Trabalho de conclusão de curso apresentada ao curso de Farmácia da Faculdade de Ciências da Saúde da Universidade Vale do Rio Doce, como requisito parcial à obtenção de título de Graduado em Farmácia. Governador Valadares, 1 de Dezembro de 2010. Banca Examinadora: __________________________________________ Profa. Adelaide M. C. Cavalcante - Orientadora Universidade Vale do Rio Doce - UNIVALE __________________________________________ Prof. Walter William P. Barreto – Co - orientador Universidade Vale do Rio Doce - UNIVALE __________________________________________ Pedro __________________________________________ Suzana Byrro AGRADECIMENTOS A Deus por nos confortar nos momentos difíceis, e por nos proporcionar momentos de alegria. A nossa orientadora Adelaide e co-orientador Walter pelas orientações passadas, nos proporcionando novos conhecimentos para que pudéssemos realizar da melhor forma possível este trabalho. Aos nossos pais e familiares pelo incentivo e apoio constante. A todos aqueles que de alguma maneira contribuíram para que este trabalho fosse concretizado. “O papel do Farmacêutico no mundo é tão nobre quão vital. O Farmacêutico representa o órgão de ligação entre a medicina e a humanidade sofredora. É o atento guardião do arsenal de armas com que o Médico dá combate às doenças. É quem atende às requisições a qualquer hora do dia ou da noite. O lema do Farmacêutico é o mesmo do soldado: servir. Um serve à pátria, outro serve à humanidade, sem nenhuma discriminação de cor ou raça.” Monteiro Lobato RESUMO A atividade laboratorial, em grande parte depende da execução humana estando sujeita ao aparecimento de erros, consequência da falta de padronização ou de cumprimento dos procedimentos da qualidade podendo determinar a emissão de laudos não compatíveis com o estado atual do paciente. Considerando estas informações, o objetivo deste trabalho é descrever a importância do controle de qualidade em laboratórios de análises clínicas na atualidade, fundamentado no método de revisão bibliográfica a partir de diversos autores. O cumprimento, das especificações contidas nos procedimentos de controle de qualidade, pode minimizar gradativamente o aparecimento de erros, oriundos da atividade humana, por isso a importância de se implantar um controle de qualidade em laboratórios de análises clínicas. Palavras-chave: Laboratório de Análises Clínicas. Controle de Qualidade. ABSTRACT The laboratory activity in great amount depends on human performance. Being subject to errors occurrence, due to the lack of standardization, or enforcement of quality procedures that may determine the decision issues that are not compatible with the current state of the pacient. Considering these informations, the purpose of this study is to a knowledge the importance of quality control in clinical analysis laboratories present, based on the method of reviewed by various authors. The compliance due to the specifications contained in the procedures of quality control, can gradually minimize the appearance of errors from human performance, therefore the importance of implementing a quality control in clinical laboratories. Keywords: Clinical Laboratory. Quality Control. LISTA DE SIGLAS ABNT - Associação Brasileira de Normas Técnicas ANVISA - Agência Nacional de Vigilância Sanitária CFF - Conselho Federal de Farmácia CRF- Conselho Regional de Farmácia DICQ - Sistema Nacional de Acreditação IFCC - Federação Internacional de Química Clínica INMETRO - Instituto Nacional de Metrologia, Normalização e Qualidade Industrial ISO - Organização Internacional de Normalização NBR - Normas Brasileiras OMS - Organização Mundial de Saúde ONA - Organização Nacional de Acreditação PALC - Programa de Acreditação de Laboratórios Clínicos PNCQ - Programa Nacional de Controle de Qualidade RDC - Resolução de Diretoria Colegiada SBAC - Sociedade Brasileira de Análises Clínicas SBPC - Sociedade Brasileira de Patologia Clínica e Medicina Laboratorial SUMÁRIO 1 INTRODUÇÃO…............................................................................................. 10 2 OBJETIVOS.................................................................................................... 15 2.1 OBJETIVO GERAL....................................................................................... 15 2.2 OBJETIVOS ESPECÍFICOS......................................................................... 15 3 REVISÃO BIBLIOGRÁFICA........................................................................... 16 16 3.1 CONTROLE DE QUALIDADE EM LABORATÓRIOS DE ANÁLISES CLÍNICAS…........................................................................................................ 3.2 VARIÁVEIS ANALÍTICAS.............................................................................. 17 3.2.1 Fase pré-analítica..................................................................................... 18 3.2.2 Fase analítica........................................................................................... 19 3.2.3 Fase pós-analítica.................................................................................... 20 3.3 ERROS POTENCIAIS NA REALIZAÇÃO DE EXAMES............................... 20 3.3.1 Erros potenciais na etapa pré-analítica................................................. 20 3.3.2 Erros potenciais na etapa analítica........................................................ 21 3.3.3 Erros potenciais na etapa pós-analítica................................................ 22 3.4 CONTROLE INTERNO DA QUALIDADE EM LABORATÓRIOS DE 22 ANÁLISES CLÍNICAS…..................................................................................... 3.4.1 Determinação da média, desvio padrão e coeficiente de variação … 24 3.4.1.1 Gráfico de Levey-Jennigs….................................................................... 25 3.4.1.2 Interpretação multi-regras de Westgard….............................................. 26 3.4.1.3 Outros sistemas….................................................................................. 26 3.5 CONTROLE EXTERNO DE QUALIDADE EM LABORATÓRIOS DE 27 ANÁLISES CLÍNICAS…..................................................................................... 3.5.1 Testes de proficiência.............................................................................. 28 3.6 A IMPORTÂNCIA DO CONTROLE DE QUALIDADE EM LABORATÓRIO 28 DE ANÁLISES CLÍNICAS…............................................................................... 3.6.1 Sistema de controle da qualidade no laboratório clínico.................... 30 3.6.2 Vantagens da implantação de um sistema de gestão de qualidade 31 no laboratório clínico….................................................................................... 3.6.2.1 Fases para implantação de sistema de controle de qualidade ….......... 32 3.6.2.2 Documentos para a implantação de um sistema de gestão da 33 qualidade no laboratório clínico…....................................................................... 3.6.3 Indicadores do sistema da qualidade no laboratório clínico.............. 34 3.6.4 Programas de acreditação, credenciamento e licenciamento da 37 qualidade em laboratório clínico…................................................................. 3.6.4.1 Uso abusivo da acreditação…................................................................ 40 4 METODOLOGIA….......................................................................................... 42 5 CONCLUSÃO….............................................................................................. 43 REFERÊNCIAS…............................................................................................... 45 ANEXOS…......................................................................................................... 48 10 1 INTRODUÇÃO O laboratório de análises clínicas desempenha importante papel para a medicina moderna. Dispõe ele de admirável quantidade de métodos laboratoriais, apresentando cada um deles sua utilidade específica e dificuldades intrínsecas. A interpretação dos resultados de exames laboratoriais é muito mais complexa que a sua simples comparação com os valores de referência, classificando os valores dos testes como normais ou anormais, de acordo com os limites desta referência e, a seguir, comparando os resultados com padrões que indicam a presença de certas doenças (DELOURDES, 2008). O laboratório de análises clínicas é o lugar onde os profissionais realizam análises clínicas que contribuem ao estudo, prevenção, diagnóstico e tratamento de problemas de saúde. No laboratório clínico obtêm-se e estudam-se amostras biológicas, como sangue, urina, excremento, líquido sinovial (articulações), líquido cefalorraquidiano, exudatos faríngeo e vaginal, entre outros tipos de amostras. Na primeira década do século XX, foram feitos os primeiros exames em análises clinicas, como por exemplo, o teste de glicose na urina, através do reagente de Benedict, utilizando uma solução de sulfato de cobre à quente, evidenciando açúcares redutores (BENEDICT, 1909). É importante salientar que os laboratórios clínicos estão em constantes mudanças para atender às necessidades do público e da profissão médica. Devido aos avanços e às descobertas nas ciências médicas básicas, eles se defrontam constantemente com a montagem de novos testes que sejam mais sensíveis, específicos e eficazes no monitoramento da saúde e da doença. Atualmente, com o objetivo de obter respostas mais rápidas, a fim de otimizar o tempo do profissional, muitos exames estão sendo realizados por aparelhos automatizados. Este fato permite uma análise em maior escala e propicia aos clínicos uma resposta mais breve do estado fisiológico do paciente, possibilitando uma intervenção mais ágil, aumentando assim a possibilidade de salvar mais vidas humanas. Setores como a microbiologia e outros onde existem alguns exames de maior especificidade, continuam a executar suas atividades manualmente, seja por possuir uma menor rotina, ou por ainda não estarem com métodos automatizados padronizados. 11 Os farmacêuticos são profissionais da saúde de tradição milenar, sucessores dos boticários, “experts” no uso de fármacos e medicamentos e suas consequências ao organismo humano ou animal. De uma maneira geral, podem trabalhar numa farmácia, hospital, na indústria, em laboratórios de análises clínicas, cosméticos, agricultura, prevenção de pragas, distribuição, transporte e desenvolvimento de medicamentos, entre outras funções e lugares. De acordo com o cadastro nacional de estabelecimentos em saúde do ministério da saúde, existiam até 2007, 12.000 laboratórios de análises clínicas no Brasil Conselho Federal de Farmácia (CFF, 2008). Deste total, em 2008, 5.525 laboratórios de análises clínicas tinham como proprietário um farmacêutico Conselho Regional de Farmácia (CRF, 2007). Fora isto, muitos farmacêuticos atuam em análises clínicas, porém não são proprietários de laboratório. O analista clínico é o profissional que atua em laboratórios de análises clínicas realizando exames de análises clínico-laboratoriais humanas e/ou veterinárias. No Brasil este profissional pode ser um farmacêutico, biólogo, bioquímico, biomédico, médico, veterinário, guardadas as devidas atribuições profissionais. Pode realizar, interpretar e emitir laudos e pareceres, responsabilizando-se tecnicamente por um exame laboratorial ou exame reclamado pela clínica médica. O farmacêutico, quando está no ramo dos laboratórios de análises clínicas, atua na realização de exames toxicológicos, laboratoriais, gerenciamento de laboratórios, assessoria em análises clínicas, pesquisa e extensão, garantia e controle de qualidade dos laboratórios de análises clínicas, magistério superior, planejamento e gestão no setor. Dentre os conhecimentos importantes desta área, valem destacar: bioquímica básica e clínica, hematologia clínica e suas subclasses, tais como coagulação e imuno-hematologia, microbiologia básica e clínica, imunologia básica e clínica, endocrinologia básica e clínica; conhecimento dos líquidos biológicos e derrames cavitários, tais como urina, líquido cefalorraquidiano, esperma, entre outros, parasitologia básica e clínica, micologia básica e clínica, citologia e citopatologia, biologia molecular, controle interno e externo da qualidade laboratorial, fisiologia humana, química analítica e instrumental, toxicologia ocupacional, toxicologia forense e toxicologia ambiental (CFF, 2008). Dentro do seu contexto de aprendizagem, o farmacêutico que atua nas análises clínicas ainda pode prestar a orientação ao paciente sobre o resultado e 12 realização do exame e possíveis interações com medicamentos, realizando assim a chamada assistência farmacêutica, tanto em laboratórios na orientação para coleta do material como nas farmácias e drogarias ou outros lugares de dispensação. No laboratório, o farmacêutico prestará orientação sobre a utilização de medicamentos e sua influência nos exames. Como exemplos temos o ácido acetilsalicílico e corticosteróides medicamentos que podem influenciar no resultado, dificultando a decisão do médico clínico. O controle da qualidade é um componente do sistema de controle da qualidade, que pode ser definido como toda ação sistemática necessária para dar confiança aos serviços de laboratório a fim de atender as necessidades de saúde do paciente (RODRIGUES, 2001). Na área de laboratórios clínicos, a primeira iniciativa interlaboratorial de controle da qualidade foi realizada nos EUA, em 1947, por Belk e Sunderman. Eles empregaram um pool de soro humano para comparar as análises de um grupo de laboratórios. Em 1950, Levey e Jennings aprimoraram o controle interno, já praticado na época, através da representação gráfica dos valores de cada dia. Na década de 20, o controle da qualidade passou para a responsabilidade do gerente, o qual exercia também a função de inspeção. Nas décadas de 30 e 40, a variabilidade na produção passou a ser considerada uma conseqüência natural da produção. Na década de 50, com as organizações já consideradas como sistemas, surgiu o conceito de garantia da qualidade, o qual preocupa com o produto e não somente com os processos envolvidos na sua produção. Com a evolução natural dos conceitos, surgiram as preocupações com a política da qualidade, sistema da qualidade, gestão da qualidade total, aprimoramento contínuo da qualidade (NEWSLAB, 2002). Qualidade deve ser definida como base no cliente, que, em síntese, faz uso do serviço ou produto. Em resumo, a qualidade deve sempre ser referida à satisfação das necessidades e das expectativas de usuários e clientes. O foco em usuários e clientes é importante, especialmente em empresas de prestação de serviços, como os laboratórios clínicos que prestam assistência à saúde da população (LOPES, 2004). Realmente o que motiva o cliente a utilizar um determinado serviço de análises clínicas é o fato de ele atender as suas necessidades, satisfazendo também suas preferências, conveniências e gostos. Então, é importante que os laboratórios 13 ofereçam serviços que superem as expectativas de seus clientes, não atendendo apenas as suas necessidades, mais indo além delas. Os laboratórios clínicos realizam diversos testes e análises clínicas, com a finalidade de fornecer informações relevantes para o diagnóstico dos pacientes, auxiliando os profissionais da área de saúde a realizar um tratamento mais eficaz, rápido e acurado. Desta forma, a qualidade dos resultados fornecidos pelo laboratório tem fundamental importância, visto que uma informação errônea pode gerar um diagnóstico contrário à realidade e, consequentemente, um tratamento inadequado (LOPES, 2004). A garantia da qualidade engloba as atividades relacionadas com os processos pré-analíticos, analíticos e pós-analíticos. Portanto, o seu objetivo é assegurar que o produto final de suas atividades seja adequado às necessidades e satisfação do cliente. Para garantir a qualidade de seus produtos ou serviços, uma empresa deve implantar um sistema da qualidade aliado a um processo de gestão da qualidade que possa dar sustentação a todas suas atividades (ROTH, 1998). A aplicação de sistemas de informação tem contribuído para melhorar a gestão de qualidade dos laboratórios clínicos, proporcionando agilidade e segurança no acesso da informação e automatizando processos, realizando análises mais homogêneas, menos suscetíveis às variáveis resultantes da intervenção humana e possibilitando redução de custos, o que resulta no aumento da qualidade dos serviços prestados aos seus clientes (PAHO, 1999; MUGNOL, 2006). Um sistema de gestão da qualidade pode fornecer a estrutura para melhoria contínua com o objetivo de aumentar a probabilidade de ampliar a satisfação do cliente e de outras partes interessadas Associação Brasileira de Normas Técnicas (ABNT, 2002). A relevância deste estudo possibilita a compreensão da importância do controle de qualidade em laboratório de análises clínicas. Os elementos norteadores para alcançar o objetivo deste trabalho, inicialmente abordam as variáveis analíticas que sinalizam os possíveis erros que podem ocorrer no processo, desde a entrada do cliente no laboratório até a liberação do laudo com o resultado do exame e também os passos que devem ser seguidos para evitá-los; também como as normas técnicas padronizadas para a realização dos exames. Dando prosseguimento a este trabalho, busca-se também discutir a respeito do controle interno e externo de 14 qualidade como instrumentos de garantia da qualidade dos serviços prestados; e finalmente a importância e as vantagens da implantação do controle de qualidade nos laboratórios de análises clínicas juntamente com o processo de Acreditação do laboratório por órgãos credenciados. 15 2 OBJETIVOS 2.1 OBJETIVO GERAL Descrever a importância do controle de qualidade em laboratório de análises clínicas. 2.2 OBJETIVOS ESPECÍFICOS Descrever as possíveis variáveis analíticas em laboratório de análises clínicas; Descrever sobre o controle interno e externo da qualidade; Descrever sobre a Acreditação no laboratório de análises clínicas e seu objetivo; Identificar os possíveis erros potenciais na realização de exames laboratoriais; Relatar a importância da implantação do controle de qualidade em laboratório de análises clínicas. 16 3 REVISÃO BIBLIOGRÁFICA 3.1 CONTROLE DE QUALIDADE EM LABORATÓRIOS DE ANÁLISES CLÍNICAS A necessidade de segurança dos resultados obtidos na determinação dos constituintes biológicos no laboratório clínico determinou a adoção e o desenvolvimento de sistemas eficientes de controle que permitam a confiabilidade das avaliações realizadas. Isto é particularmente importante, já que o médico deverá reconhecer os resultados “clinicamente significantes” e estabelecer o diagnóstico e tratamento para cada paciente. Como o médico toma decisões cruciais, algumas urgentes e irreversíveis, baseadas nos exames laboratoriais, resultados errôneos podem custar vidas. Sendo assim, é fundamental que o laboratório esteja preparado para aceitar esse tipo de responsabilidade e produza resultados de boa qualidade. Com a finalidade de diminuir o risco para o paciente, as autoridades sanitárias, ANVISA, e as sociedades científicas, SBAC e SBPC se uniram e elaboraram a RDC 302:2005, onde foram estabelecidos os requisitos mínimos para o funcionamento de um laboratório clínico, ou seja, um sistema de gestão de qualidade, onde a obrigatoriedade de determinados parâmetros de qualidade veio de encontro a luta da SBAC, desde a sua fundação, em conscientizar seus associados a conhecer e implantar um sistema administrativo em seus serviços para oferecer aos seus clientes um produto com qualidade analítica pela utilização de procedimentos e processos validados e controlados para melhoria contínua da precisão e exatidão dos seus laudos Programa Nacional de Controle de Qualidade (PNCQ, 2000). O laboratório clínico deve estabelecer e manter um sistema de qualidade adequado ao tipo, à diversidade e ao volume de trabalho executado. Os elementos desse sistema devem ser documentados, e a documentação disponível para o uso da equipe. Deve ser designada uma pessoa para assumir a responsabilidade pelo sistema de qualidade e pela manutenção da documentação da qualidade. O manual da qualidade e a respectiva documentação da qualidade devem declarar a política do laboratório e os procedimentos operacionais estabelecidos para refazer os requisitos da qualidade. 17 Define-se o controle da qualidade como um sistema dinâmico e complexo, sistema esse que envolve, direta ou indiretamente, todos os setores da empresa, com o intuito de melhorar e assegurar economicamente a qualidade do produto final. A função básica do controle de qualidade é analisar, pesquisar, e prevenir a ocorrência de erros. Ao prevenir, o controle de qualidade passa a atuar com a visão do futuro, própria da definição básica de qualidade. O controle envolve todos os produtos do laboratório, tanto àqueles que se destinam ao consumo interno, quanto aos que serão colocados no mercado. O enfoque básico é controlar a qualidade em suas manifestações (MOTTA, 2001). O objetivo principal do controle da qualidade é garantir que todo prestador de serviços ofereça sempre a mesma boa qualidade a todos os clientes. O controle da qualidade inclui a supervisão e monitoramentos cotidianos para confirmar que as atividades estejam sendo realizadas como planejado e que o pessoal de atendimento esteja seguindo as diretrizes. Também inclui a avaliação periódica que mede o progresso obtido para cumprir os objetivos do programa. Um bom controle de qualidade exige que os programas elaborem e mantenham: indicadores mensuráveis de qualidade; coleta e análise de dados nos momentos mais adequados; supervisão eficaz. A qualidade é verificada a partir de controles internos, que testam o funcionamento dos processos e validade dos testes realizados, e de controles externos, que comparam os resultados fornecidos por diversos laboratórios (LOPES, 2004). 3.2 VARIÁVEIS ANALÍTICAS Os sistemas de controle das variáveis analíticas fornecem, tanto ao analista como aos clientes, critérios e objetivos para avaliar o desempenho laboratorial. Com a finalidade de atingir esse intento, está estabelecido, nacional e internacionalmente, o imperativo e implantação do sistema de qualidade que prevê estrutura organizacional, procedimentos, processos e recursos necessários para implementar a gestão da qualidade (MOTTA, 2001). São essenciais aos laboratórios clínicos os métodos de controle interno de qualidade e controle externo de qualidade, pois ao adotar estes programas, os 18 laboratórios clínicos buscam a melhoria contínua da qualidade com monitoração frequente de seus ensaios, e a garantia de resultados confiáveis ao cliente. Para que ocorra avanço no processamento dos testes, o laboratório deve identificar os vários pontos críticos. Os erros no laboratório clínico ocorrem em três fases (pré-analítica, analítica e pós-analítica). A fase pré-analítica, onde se depende das variáveis do paciente, das variáveis do espécime, do modo como é feito a coleta, como o material é cuidado, e o processamento do espécime. A fase analítica, que depende do desempenho do teste selecionado pelo laboratório, e a fase pósanalítica, onde os resultados do teste irão depender da liberação do teste, registro, liberação do resultado e da interpretação. Vários estudos feitos demonstraram que a maior parte de erros laboratoriais ocorre nas fases pré e pós-analítica (CARRARO; PLEBANI, 2007). Segundo Carraro e Plebani (2007), foram realizados estudos para identificação dos erros mais frequentes em laboratórios, onde a taxa de porcentagem dos erros foram: as fases pré-analítica (61,9%) e pós-analítica (23,1%) com maior a frequência de erros, comparadas com a fase analítica (15%). 3.2.1 Fase pré-analítica Os fatores pré-analíticos são difíceis de monitorar e controlar porque grande parte deles pode ocorrer fora do laboratório. Considerando os diversos fatores que podem afetar, de certa maneira, os seus resultados. O laboratório deve fornecer instruções escritas aos clientes para evitar prováveis erros na fase pré-analítica (ROTH, 1998). Há diversos fatores pré-analíticos que podem provocar erros ou variações nos resultados dos exames (ROTH, 1998): a) identificação: é muito importante que o paciente, a solicitação de exames e as amostras estejam devidamente identificadas com nome do paciente, data e hora da coleta, tipo de material (sangue total, soro, plasma, urina, etc). b) preparação do paciente: todos os profissionais do laboratório devem ter conhecimento da importância da correta preparação do paciente e saber 19 como ela pode afetar os resultados. Na preparação do paciente para a realização dos exames é muito importante observar o efeito de vários fatores, como a necessidade de jejum para o exame, estado nutricional do paciente, uso de álcool, estresse, fumo, exercícios físicos, postura, interferência in vitro ou in vivo dos medicamentos. c) coleta da amostra: também na coleta da amostra biológica é importante que os profissionais responsáveis tenham conhecimentos necessários dos erros e variações que podem ocorrer antes, durante e após a obtenção da mesma. Variações devido à obtenção, preparação e armazenamento da amostra: Identificação incorreta do paciente; troca de material; contaminação da amostra; erro por hemólise, estase prolongada, homogeneização, centrifugação; conservação inadequada; erro no emprego de anticoagulantes; etc. Todas as instruções específicas para a coleta apropriada da amostra biológica e sua manipulação devem ser documentadas, implementadas pelo pessoal do laboratório e colocadas à disposição dos responsáveis pela coleta. 3.2.2 Fase analítica As diversas variáveis analíticas na realização de um exame laboratorial devem ser muito bem controladas para assegurar que os resultados sejam precisos e exatos (CORREA, 2008). Os métodos analíticos, antes de serem implantados na rotina laboratorial, devem ser analisados em relação aos seguintes critérios: a) confiabilidade: precisão, exatidão, sensibilidade, especificidade, linearidade; b) praticidade: volume e tipo de amostra, duração do ensaio, complexidade metodológica, estabilidade dos reagentes, robustez, necessidade de equipamentos, custo, segurança pessoal. Outras variáveis importantes dos processos analíticos também devem ser cuidadosamente monitoradas, como: qualidade da água; limpeza da vidraria; 20 calibração dos dispositivos de medição e ensaio: pipetas, vidraria, equipamentos, etc. Todos os processos analíticos também devem ser documentados detalhadamente, implementados e colocados à disposição dos responsáveis pela realização dos diversos exames. 3.2.3 Fase pós-analítica Os processos pós-analíticos consistem nas etapas executadas após a realização do exame. Incluem: a) cálculo dos resultados; b) análise de consistência dos resultados; c) liberação dos laudos; d) armazenamento de material ou amostra do paciente; e) transmissão e arquivamento de resultados; f) consultoria técnica. 3.3 ERROS POTENCIAIS NA REALIZAÇÃO DE EXAMES A seguir são resumidos os principais erros ou variações que podem ocorrer nas etapas de realização de exames laboratoriais, desde o pedido médico até a interpretação final. 3.3.1 Erros potenciais na etapa pré-analítica Erros na solicitação do exame: 21 a) escrita ilegível, interpretação errada do exame, erro na identificação do paciente, falta de orientação por parte do médico ou do laboratório para determinados exames. Erros na coleta da amostra: a) identificação errada do paciente, troca de amostras; b) paciente não preparado corretamente: falta de jejum, horário da coleta incorreto, tempo de coleta de amostra de urina incorreto; c) uso de anticoagulante errado, volume de amostra inadequado para os exames; d) hemólise e lipemias intensas, estase prolongada; e) transporte e armazenamento de amostra incorreto; f) contaminação de tubos, frascos, tampas. 3.3.2 Erros potenciais na etapa analítica a) troca de amostras; b) erros de pipetagem: pipetas não aferidas, molhadas, volume incorreto; c) vidrarias e recipientes mal lavados; d) reagentes e padrões: contaminados, mal conservados, com validade vencida, erros no preparo dos reagentes, concentração errada; e) presença de interferentes na amostra: medicamentos, lipemia, hemólise, icterícia; f) equipamentos: não calibrados, erros no protocolo de automação, cubetas arranhadas, com bolhas de ar, contaminadas com outros reagentes, comprimento de onda incorreto. Erros na fonte de energia (luz), sujeira no sistema ótico do equipamento, ajuste incorreto do zero, instabilidade na leitura fotométrica; g) volume de leitura fotométrica insuficiente; h) temperatura ambiente e da reação não adequadas; i) tempo de reação errado; j) erros nos cálculos de concentração, nas unidades, não considerar diluições. 22 3.3.3 Erros potenciais na etapa pós-analítica a) identificação errada do paciente, transcrição de dados incorreta, resultado ilegível, unidades erradas, não identificação de substâncias interferentes; b) especificidade, sensibilidade e precisão do teste não adequada; c) erros na interpretação dos resultados. 3.4 CONTROLE INTERNO DA QUALIDADE EM LABORATÓRIOS DE ANÁLISES CLÍNICAS Os controles internos são realizados pelo próprio laboratório, baseados em testes com amostras-padrão, gráficos de controle e avaliação multi-regras, e são decisivos para garantir a qualidade dos exames (LOPES, 2004). Este permite avaliar o funcionamento confiável e eficiente dos procedimentos laboratoriais, constatando se os mesmos fornecem resultados válidos. Objetiva garantir a precisão, verificar a calibração dos sistemas analíticos e indicar o momento de promover ações corretivas (ANVISA, 2004; LOPES, 2004). Este controle é de responsabilidade do diretor do laboratório, a quem compete à implantação, fiscalização, avaliação e as decisões para eliminação das causas que provocam o aparecimento de falhas e não-conformidades. O estabelecimento de controle da qualidade deve contar com: a) manual da qualidade e a respectiva documentação da qualidade completa e atualizada; b) pessoal técnico e suficiente, devidamente selecionado e treinado, com participação de reciclagens periódicas nas várias seções do laboratório; c) instalações, equipamentos e instrumentos de medição de boa qualidade e calibrados. Além das manutenções periódicas (lubrificação, ajustes menores e recalibrações); d) reagentes elaborados com produtos químicos de boa procedência e seguindo todos os pré-requisitos da qualidade; 23 e) processos analíticos adequados e bem padronizados; f) coleta, manipulação e conservação das amostras dos pacientes de acordo com a metodologia empregada; g) limpeza das vidrarias com substâncias especiais recomendadas para esse fim, evitando contaminações; h) existência de boa qualidade de trabalho; Um programa de controle interno de qualidade implica a adaptação da metodologia para testar o sistema escolhido, interpretar e implantar na rotina laboratorial. O programa deve ser um sistema ajustável a qualquer momento em que houver modificações provocadas por alterações das condições laboratoriais. As características de um bom sistema de controle são as seguintes: a) fornecer informações sobre a exatidão e precisão de cada processo analítico; b) sensível para detectar variações nas diversas fases de cada processo analítico; c) simples de implantar, manter e interpretar; d) revelar qualquer tipo de falha; e) comparar a performance de métodos, técnicas, equipamentos, etc. O sistema de controle interno adotado para satisfazer as exigências da política da qualidade estabelecida deve ser analisado de forma crítica e periodicamente pela gerência para garantir sua contínua adequação e eficácia e para introduzir as mudanças ou melhorias necessárias (MOTTA, 2001). O desempenho dos processos analíticos pode ser monitorado pela análise de amostras-controle da mesma forma que as amostras dos clientes. A partir dos resultados obtidos nos testes é desenhado um gráfico de controle e verificado se os valores estão dentro dos limites de controle fornecidos pela empresa, calculados a partir da média e desvio padrão. Caso o método analítico esteja funcionando de forma correta, os valores estarão dentro dos limites de controle. Caso contrário, a equipe deverá ser alertada para a possibilidade de problemas no processo. Os limites de controle oferecem elementos para distinguir entre a variação inerente ao processo que está sendo avaliado e a variação proveniente de alterações reais e significativas do processo (MOTTA; CORRÊA; MOTTA, 2001; WESTGARD, 2007). 24 O sistema desenvolvido colabora na realização de cálculos matemáticos e estatísticos, na customização de regras para verificação de erros e na visualização rápida dos resultados dos testes do controle interno da qualidade. Isto possibilita uma interpretação e análise facilitada destes resultados, além de reduzir a possibilidade de falhas humanas. Benefícios esperados pelo uso do software são a melhora no controle da qualidade pela implementação de uma avaliação mais complexa, que permite encontrar pequenas variações nos processos analíticos, e a facilidade na localização de erros (MUGNOL; FERRAZ, 2006). 3.4.1 Determinação da média, desvio padrão e coeficiente de variação A determinação da média, desvio padrão e coeficiente de variação da amostra-controle utilizada no controle interno da qualidade é exclusiva responsabilidade do laboratório clínico. No caso de utilização de soros controle comerciais, com valores conhecidos, as suas médias e a sua variabilidade são informadas pelo fabricante, e a análise desses soros é feita do seguinte modo pelo laboratório Sociedade Brasileira de Análises Clínicas (SBAC, 2008): a) dosar diariamente cada parâmetro 20 vezes, no mínimo, em dias diferentes; b) a amostra controle deve ser analisada de modo idêntico às amostras dos pacientes; c) determinar com esses 20 valores, a média, o desvio padrão e o coeficiente de variação; d) elaborar o Gráfico de Levey-Jennings e avaliar os resultados, seguindo as regras estabelecidas por Westgard. 25 3.4.1.1 Gráfico de Levey-Jennigs Após o cálculo da média e desvio padrão, o laboratório clínico deve elaborar o gráfico de Levey-Jennings, em papel quadriculado, para cada analito examinado. Este gráfico, que é utilizado somente para valores numéricos, deve ser interpretado pelo pessoal designado antes de liberar os resultados diários, de cada rodada de exames. O gráfico de Levey-Jennings pode ser construído manualmente do seguinte modo (SOCIEDADE BRASILEIRA DE ANÁLISES CLÍNICAS, 2008): a) selecionar quadriculado e registrar a rotulagem do gráfico com o nome do teste ou analito, nome e número do lote do material de controle, unidade de medida, a média e o desvio padrão obtido e a identificação do instrumento; b) preparar a escala do eixo x: o eixo horizontal ou eixo x representa o tempo. Criar uma escala dividida igualmente para acomodar 30 dias ou 30 corridas analíticas. Colocar o título do eixo x que pode ser dias ou corridas analíticas; c) preparar a escala do eixo y: o eixo vertical ou eixo y representa os valores observados dos controles, sendo necessário ajustar a escala para acomodar o menor e o maior valor esperado. Para criar uma escala adequada, deve se acomodar valores que vão da média -4 desvio padrão a valores da média +4 desvio padrão. Para criar uma escala para acomodar as concentrações esperadas para valores da tabela 2, escalar valores de média dia 90 menos 4 desvios padrão 4 x 2 e média 90 mais 4 desvio padrão 4 x 2. Assim, os valores estão distribuídos entre 82 e 98. Marcar as concentrações apropriadas no eixo y e colocar o título que pode ser concentrações ou valores dos controles; d) marcar as linha da média e dos limites de controle: localizar no eixo y o valor correspondente à média e traçar uma linha horizontal. Localizar os valores correspondentes a -1s, -2s, -2s, e -3s, e +1s, +2s, e +3s e traçar linhas horizontais. Com a atualização de métodos de boa precisão e exatidão, os valores encontrados de cada analito na amostra controle devem apresentar seus pontos 26 plotados no gráfico de Levey Jennings entre os limites de +/-2 desvio padrão, ficando os mesmos distribuídos, aproximadamente, a metade de cada lado, e a reta que liga os mesmos devem cruzar a linha da média. É comum um resultado em cada 20 ficar fora dos limites de +/-2 desvio padrão, pois o limite de coeficiência é de 95%. Observações: a) uma das vantagens da aplicação dos gráficos de Levey-Jennings é a possibilidade de visualização. Após a inserção de cada ponto, avaliar o desempenho da determinação da amostra controle; b) existem programas de computadores que auxiliam o laboratório na elaboração do gráfico e a aplicação das regras de Westgard, possibilitando uma decisão logo após a inserção do resultado diário do soro-controle (WESTGARD, 2007) (ANEXO A). 3.4.1.2 Interpretação multi-regras de Westgard O controle da qualidade por regras múltiplas utiliza uma combinação de critérios de decisão ou regras de controle para verificar se uma corrida analítica está dentro ou fora de controle. Um controle de qualidade multi-regras provê um melhor desempenho na detecção de problemas nas corridas analíticas. As falsas rejeições, que são casos onde resultados corretos são interpretados como errados, são reduzidas, ao mesmo tempo em que é garantida uma alta detecção de erros. Isto é devido ao uso de regras individuais com baixos níveis de falsas rejeições que, trabalhando em conjunto, permitem alta detecção de erros (WESTGARD, 2007) (ANEXO B). 3.4.1.3 Outros sistemas Há ainda outros sistemas de controle interno, porém menos empregados: a) gráfico de controle de soma cumulativo; b) sistema que emprega resultados individuais de pacientes; 27 c) sistema que emprega resultados de pacientes múltiplos. 3.5 CONTROLE EXTERNO DE QUALIDADE EM LABORATÓRIOS DE ANÁLISES CLÍNICAS É o controle interlaboratorial. É um sistema de controle em que o resultado de cada teste do laboratório participante do programa é comparado com a média de consenso do seu grupo. A média de consenso para cada analito é calculada pelo patrocinador do programa utilizando os resultados enviados pelos laboratórios, os quais são agrupados por metodologias de ensaios empregadas. Portanto, consiste na comparação da exatidão dos exames de um laboratório com a de outros participantes. Desta maneira, o controle externo da qualidade visa padronizar os resultados de laboratórios diferentes através da comparação interlaboratorial de análises de alíquotas do mesmo material. Considerando que em análises clínicas dispomos de poucos padrões internacionais, o controle externo da qualidade torna-se a melhor ferramenta para determinar e ajustar a exatidão dos métodos quantitativos. Com a participação efetiva em um programa de controle externo da qualidade, o laboratório poderá assegurar que os seus resultados se aproximam o máximo possível do valor real (exatidão) dentro de uma variabilidade analítica permitida. Neste sistema, os laboratórios participantes analisam amostras controles de concentrações desconhecidas que lhes são enviadas pela patrocinadora do programa de controle externo da qualidade. A patrocinadora do programa recebe os resultados dos participantes, separaos por grupos de metodologias iguais, determina-se a média de consenso de cada grupo e calcula-se o respectivo desvio padrão (ISHIKAWA, 1993). De acordo com as normas da OMS e da IFCC estes dados são utilizados para avaliar os resultados laboratoriais nas seguintes categorias (MOTTA, 2001): a) bom, quando os resultados obtidos pelo laboratório estão dentro da média mais ou menos um desvio padrão; b) aceitável, quando a variabilidade laboratorial está dentro da média mais ou menos dois desvios padrão; 28 c) inaceitável, quando a variabilidade está fora da média mais ou menos dois desvios padrão. O laboratório clínico deve participar de ensaios de proficiência para todos os exames realizados na sua rotina. Para os exames não contemplados por programas de ensaios de proficiência, o laboratório clínico deve adotar formas alternativas de controle externo da qualidade descrita em literatura científica. A participação em ensaios de proficiência deve ser individual para cada unidade do laboratório clínico que realiza as análises. A normalização sobre o funcionamento dos provedores de ensaios de proficiência será definida em resolução específica, de acordo as normas da ANVISA. O laboratório clínico deve registrar os resultados do controle externo da qualidade, inadequações, investigação de causas e ações tomadas para os resultados rejeitados ou nos quais a proficiência não foi obtida. As amostras controle devem ser analisadas da mesma forma que as amostras dos pacientes (BRASIL, 2005). 3.5.1 Testes de proficiência É outro tipo de programa de controle externo da qualidade para laboratórios clínicos que consiste de amostras múltiplas de valores desconhecidos enviadas periodicamente aos laboratórios para realização de ensaios ou identificação. Os laboratórios são agrupados por metodologia, equipamento e os resultados são comparados com os dos outros participantes. A avaliação é feita e reportada ao laboratório participante (ROTH, 1998). 3.6 A IMPORTÂNCIA DO CONTROLE DE QUALIDADE EM LABORATÓRIO DE ANÁLISES CLÍNICAS A prestação de serviços de saúde é uma atividade complexa, influenciada e afetada por uma série de fatores internos e ambientais que podem comprometer seus resultados. Com a globalização, a expansão de empresas no mercado do 29 mundo inteiro fez surgir à concorrência e a competitividade. As exigências de seus clientes aumentaram nas mesmas proporções exigindo que as organizações sejam flexíveis para alcançar equilíbrio no mercado e a capacidade de predizer os desejos dos clientes e do mercado. Segundo definição da ISO, situado na Suíça e responsável pelas normas de qualidade, em diversos setores, qualidade é a adequação ao uso e conformidade às exigências. O aspecto objetivo mensurável da qualidade é o processo. Todos os processos de uma determinada atividade são importantes; se os processos forem desenvolvidos com qualidade, o produto final será confiável. A conceituação e a medição da qualidade de serviços são mais difícil que a de produtos tangíveis, pois os serviços são basicamente intangíveis e constituem processos vivenciados bem subjetivamente, onde a produção e consumo acontecem simultaneamente. Além disso, ocorre uma série de contatos tipo hora da verdade entre o cliente e o prestador do serviço, que determinam um impacto crítico sobre o serviço percebido (GIANESI; CORREA, 1996). O aumento das exigências dos clientes e o acirramento da competição são duas importantes questões que determinam a necessidade das empresas de serviços procurarem melhorar a qualidade dos serviços prestados. Além disso, os produtos e serviços não podem causar prejuízos à saúde ou à segurança dos consumidores. Considera-se o nível da qualidade total percebido pelo cliente através das dimensões da qualidade experimentada e da qualidade esperada. As dimensões da qualidade técnica (o que) e da qualidade funcional (como) que estão nas mentes dos clientes são determinantes para a qualidade experimentada. As comunicações com o mercado, a comunicação boca a boca, e as necessidades do consumidor exercem um impacto importante na qualidade esperada do serviço (GIANESI; CORREA, 1996). Nos serviços de saúde, a base à gestão está focada na satisfação do cliente, como em qualquer organização, mas possui diferenças importantes a destacar: a natureza da atividade ou serviço, que exige uma equipe multidisciplinar, e a característica do cliente, que tem uma doença e necessita de um tratamento. Com relação ao laboratório de análises clínicas, um erro de diagnóstico pode levar à escolha de um procedimento terapêutico inadequado ou ineficaz, com consequentes danos à saúde do cliente. A importância da gestão da qualidade no laboratório de 30 análises clínicas está em garantir um serviço no qual a informação que chega ao médico ou ao paciente na forma de laudo com o resultado do exame, satisfaça suas necessidades. A introdução de normas técnicas da qualidade na gestão dos laboratórios de análises clínicas e consequente obtenção de resultados de maior confiabilidade e reprodutibilidade ampliam sua relação de confiança com os clientes, sejam eles os médicos requisitantes dos exames ou os pacientes que utilizam seus serviços. O controle de qualidade analítica é um dos requisitos técnicos das normas que estabelecem a competência de laboratórios segundo a legislação vigente da ANVISA. Ao estabelecer a obrigatoriedade do controle externo e interno de qualidade analítica, o ministério da saúde destaca a importância desses procedimentos, fundamental para a confiabilidade do diagnóstico laboratorial. A análise de uma amostra biológica representa o núcleo vital da atividade laboratorial e a ela vincula-se uma série de processos que a torna viável. O processamento laboratorial de uma amostra biológica é composto por três fases, a pré-analítica, analítica e pós-analítica. Cada etapa contempla possibilidade de erros que afetam a qualidade e a confiabilidade do resultado. Os processos de controle interno e externo, aliados a um sistema de gestão comprometido com a qualidade da fase pré-analítica, permitem elevar o grau de confiabilidade dos resultados laboratoriais. O maior objetivo do controle de qualidade no laboratório de análises clínicas é garantir que ações preventivas sejam colocadas em prática para eliminar ou minimizar os fatores de risco que possam surgir ao longo do processo de realização do exame laboratorial. 3.6.1 Sistema de controle da qualidade no laboratório clínico São sistemas para reconhecer e minimizar os erros analíticos no laboratório. Eles fornecem tanto ao analista quanto ao clínico, critérios para avaliar o desempenho do laboratório. Tem por finalidade a obtenção de resultados confiáveis e seguros (MOTTA; CORRÊA; MOTTA, 2001). 31 Para atingir esse objetivo, a equipe da garantia da qualidade do laboratório deve implantar um sistema de controle de qualidade que permita aos seus integrantes: a) garantir a qualidade de todos os resultados obtidos na rotina diária; b) tomar providências imediatas para eliminar as causas das não conformidades encontradas através de ações corretivas; c) tomar medidas preventivas para evitar uma nova ocorrência das não conformidades não encontradas. 3.6.2 Vantagens da implantação de um sistema de gestão de qualidade no laboratório clinico A área laboratorial, nas últimas décadas, alcançou avanços de modernização de metodologias mais exatas e abrangentes, assim como, a disponibilização de equipamentos modernos e sofisticados para o diagnostico laboratorial, confirmando que os profissionais analistas exercem uma atividade sanitária importante obrigando os mesmos a uma atualização contínua para exercer sua profissão com a qualidade necessária às exigências dos clientes. É necessário reafirmar que a formação e adequação dos profissionais, sua atualização científica e seus conhecimentos de gestão proporcionam uma constante atualização dos processos fornecendo laudos precisos e exatos para auxiliar o médico na obtenção de diagnósticos conclusivos para os seus pacientes (PNCQ, 2000). Estas vantagens podem ser relacionadas como: a) motivação de todo o pessoal do laboratório clinico, já que passam a fazer parte de uma equipe ativa para as decisões de qualidade; b) melhoria de sistema de gestão do laboratório, como conhecimento dos custos, aquisição de materiais, etc; c) melhoria do sistema de gestão operativo do laboratório, através da revisão e atualização dos procedimentos; d) melhoria da relação com os fornecedores, médicos e pacientes; e) possibilidade de divulgação e melhorar a imagem da empresa na comunidade; 32 f) melhoria na avaliação e manutenção de equipamentos e instrumentos; g) manutenção de registros possibilitando uma rastreabilidade de todos os produtos fornecidos para os usuários. 3.6.2.1 Fases para implantação de sistema de controle de qualidade Para a implantação dos requisitos de qualquer sistema de gestão da qualidade é necessária realização das seguintes fases (PNCQ, 2000): a) diagnóstico e planejamento inicial: inicia com o compromisso da direção da empresa e a cooperação manifestada por todos os membros da equipe que deve realizar o diagnostico da situação atual do laboratório clinico, para o planejamento de um modelo novo de implantação do sistema; b) formação de uma equipe das pessoas selecionadas, com conhecimentos do funcionamento da empresa, para a preparação da implantação do sistema de gestão; c) preparação da modelagem documental: é necessária a existência de uma documentação básica, para se escrever tudo que faz na empresa e ser levado para um procedimento especifico com itemização padronizada, com finalidade de demonstrar o estado atual da empresa e detectar os requisitos que devem sofrer modificações, conhecer as suas causas e implantar ações corretivas ou preventivas. Esta modelagem deve ser realizada com a adequação da peculiaridade de cada empresa evitando, se possível, a descaracterização de cada laboratório clínico; d) auditoria interna do sistema de gestão de qualidade: necessária para avaliar se o funcionamento planejado, com o decorrer do tempo está em conformidade com os requisitos específicos e se há ou não necessidade de implementação de ações corretivas ou preventivas para adequação; e) processo de Acreditação: Após a implementação do sistema de gestão da qualidade, o laboratório clínico pode solicitar a um órgão de Acreditação, voluntariamente, a Acreditação do seu sistema de gestão. Este processo de Acreditação é definido e finalizado com uma auditoria externa, realizada 33 por profissionais especialistas em Análises Clínicas e em sistema de gestão da qualidade. 3.6.2.2 Documentos para a implantação de um sistema de gestão da qualidade no laboratório clínico Os documentos de um sistema de gestão devem descrever como a empresa realiza as suas atividades, com o objetivo de garantir a qualidade dos seus laudos a atender as expectativas dos seus clientes e usuários. Estes documentos devem definir todos os processos característicos da atividade, laboratorial com a finalidade de (PNCQ, 2000): a) assegurar a rastreabilidade e reprodutibilidade do processo; b) estabelecer uma via de comunicação e transmissão de experiências entre os diversos setores; c) garantir que toda a equipe conhece os seus processos; d) disponibilizar aos clientes e pacientes o que é realizado no laboratório clinico; e) certificar que toda a equipe cumpre os procedimentos da qualidade; f) incorporar melhorias contínuas ao sistema; g) estabelecer quais os indicadores devem ser avaliados e elaborados. Os documentos devem ser elaborados para conter todo o funcionamento do laboratório clinico cumprindo os requisitos da norma escolhida para a sua Acreditação e podem ser distribuídas segundo a sua finalidade em (PNCQ, 2000): a) manual de qualidade : é o documento básico e um guia que descreve a política da qualidade e relaciona todos os documentos contendo os requisitos da norma de referência; b) procedimentos da qualidade: são documentos complementares ao manual de qualidade e devem descrever como são realizadas todas as atividades e responsabilidades, com a finalidade de cumprimento dos requisitos estabelecidos na norma de referência. Simplificando os procedimentos devem estabelecer o que se faz, como se faz, e quem faz o que. Estes 34 procedimentos técnicos, também denominados de instruções de trabalho, que definem a realização de todos os processos analíticos ou não; c) registros: a aplicação dos procedimentos da qualidade e instruções de trabalho gera uma série de registros que servem para, comprovar a rastreabilidade de todo o sistema de gestão, detectar as não conformidades, avaliar os fornecedores e a necessidade de melhoria contínua, realizar estudos estatísticos ou a elaboração de indicadores e avaliar o cumprimento dos objetivos da qualidade. Eles devem ser arquivados em tempo determinado pela legislação vigente; d) documentos de origem externa, que engloba as legislações legais vigentes e os compêndios técnicos de consulta. 3.6.3 Indicadores do sistema da qualidade no laboratório clínico O conceito de indicador está associado a um modelo e a uma variável aleatória em função do tempo. A identificação de uma qualidade é o julgamento do cliente, através da elaboração dos indicadores da qualidade, baseada nas especificações de um produto, um processo ou uma organização. A utilização de indicadores no laboratório clínico permitirá ao administrador conhecer o seu desempenho e tomar as medidas preventivas ou de melhoria, antes de serem transformadas em não-conformidades (SBAC, 2008). A importância dos indicadores pode ser definida em: a) se os indicadores não podem ser definidos e calculados, não podem ser medidos; b) se não podem ser medidos, os processos não podem ser controlados; c) se os processos não podem ser controlados, não podem ser introduzidas as melhorias; Portanto, os indicadores quanto às suas características devem ser: a) simples: indicador de fácil obtenção dos dados, de elaboração, de calcular e de ser compreendido; b) pertinente e específico: é a capacidade de medir quantitativamente e mostrar claramente somente a evidência que se quer controlar; 35 c) reproduzível: que tenha a capacidade de reproduzir nos limites estabelecidos em um sistema estável, dos valores de uma medição realizada em condições idênticas ao longo do tempo, assegurando o conhecimento da evolução do desempenho do processo; d) confiável: é a capacidade de ser verdadeiro e preciso, condições difíceis de serem obtidas em avaliações subjetivas, que dependem da percepção do analista. Existem três conceitos de especificações que ajudam a estabelecer os indicadores da qualidade: a) característica do produto ou necessidade do cliente; b) característica do desempenho do produto, para atender as necessidades do cliente; c) característica do desempenho do processo. Como consequência, os indicadores da qualidade são oriundos da mensuração destas características, sendo que a primeira mede a satisfação ou insatisfação do cliente, a segunda mede o desempenho dos produtos e a terceira mede o desempenho dos processos de obtenção. Nesta última característica estão incluídos além do desempenho global, o desempenho dos recursos humanos, o serviço de apoio, dos fornecedores, da comunidade e da sociedade como um todo (SBAC, 2008). As metodologias de medição, utilizadas para estabelecer as metas dos indicadores da qualidade podem ser: a) processo de comparação em tempo em tempo real de funcionamento, com as especificações de excelência, estabelecidas pelo próprio laboratório ou em comparação com outras características do mercado, concorrentes ou necessidades dos clientes; b) processo de projeção (média, desvio-padrão, média acumulada, etc.); c) processo de previsão (projeção mais previsão). Todos os indicadores da qualidade devem estar expressos em uma unidade, e sendo ela utilizada para verificação de desempenho e avaliação de melhoria contínua, a melhor unidade é em percentual (%), que permite comparar o estado atual com melhoria a ser implementada no serviço. Portanto, gráficos como o de Pareto, de Ishikawa, de dispersão ou similares fornecem uma visão rápida para a 36 avaliação dos indicadores da qualidade, aplicados aos laboratórios clínicos (SBAC, 2008). Para planejar a implantação de indicadores da qualidade em um laboratório clínico podemos utilizar as seguintes fases: a) preparação: criar cultura e clima adequado na empresa, formar equipes, estabelecer as metas e planejar contatos com os clientes; b) identificação das características, indicadores e metas: realizar pesquisas, traduzir necessidades e expectativas, desenvolver e desdobrar indicadores, selecionando os mais importantes; c) medição e análise de dados e resultados: coletar, processar e analisar os dados e resultados, procurar reduzir o ciclo, analisar criticamente, tomar decisões, utilizar no planejamento e medir o uso dos dados e resultados; d) avaliação e melhoria: avaliar o uso dos indicadores e aprimorar o sistema, quando necessário. Nos laboratórios clínicos os indicadores da qualidade deverão conter no mínimo os seguintes itens, em necessariamente se restringir a eles: a) desempenho do controle interno e externo da qualidade; b) avaliação da satisfação do cliente paciente (atendimento, qualidade, liberação e entrega do laudo); c) avaliação da satisfação do cliente médico (atendimento, qualidade, liberação e entrega do laudo); d) desempenho do setor de coleta de material; e) avaliação da qualidade da amostra; f) desempenho dos processos de dosagens; g) mensuração das não-conformidades; h) tempo de permanência da amostra no laboratório antes da elaboração do laudo; i) amostras insatisfatórias ou incorretas por falta da preparação padronizada do paciente; j) cadastramento incompleto do cadastro do paciente; k) recusa das amostras por não cumprimento das especificações; l) falta de reagentes por deficiência do setor de compra; m) pane nos equipamentos; n) erros de transcrição nos laudos; 37 o) tempo de disponibilização dos resultados dos exames de rotina e urgentes; p) emissão de um segundo laudo por extravio do primeiro; q) repetições de exames e suas causas; 3.6.4 Programas de acreditação, credenciamento e licenciamento da qualidade em laboratório clínico Em 1962, o Colégio Americano de Patologistas desenvolveu o primeiro programa de Acreditação específico para laboratórios clínicos, este programa, como os demais de Acreditação, avalia o laboratório como um todo, abrangendo o sistema da qualidade, competência do pessoal, preparo do paciente, equipamentos, reagentes, métodos, processos, controle interno e externo da qualidade, segurança, laudos e o impacto de todos esses fatores sobre o atendimento ao cliente. Portanto os programas de Acreditação ou credenciamento da qualidade em laboratório clínico diferem do controle da qualidade, por serem mais abrangentes. Existem hoje no Brasil quatro organismos de Acreditação que possuem requisitos específicos para a Acreditação de um sistema de gestão da qualidade para os laboratórios clínicos (PNCQ, 2000). a) DICQ- Sistema Nacional de Acreditação, patrocinado pela Sociedade Brasileira de Análises Clinicas- SBAC; b) PALC- Programa de Acreditação de Laboratórios Clínicos, patrocinado pela Sociedade Brasileira de Patologia Clinica e Medicina LaboratorialSBPC; c) ONA- Organização Nacional de Acreditação; d) INMETRO- Instituto Nacional de Metrologia, Normalização e Qualidade Industrial; Todas estas entidades estabeleceram suas normas com base nas boas práticas de laboratório clínico, na ISO 15.189:2007 e na RDC 302:2005 da ANVISA. Não podemos deixar de citar a existência da norma ABNT NBR ISO 9001:2008, que aplica para várias certificadoras, podendo também certificar o sistema de gestão da qualidade de qualquer empresa com base em seus requisitos. 38 A ABNT NBR ISO 9001:2008 especifica requisitos para um sistema de gestão da qualidade que podem ser usados pelas organizações para aplicação interna, para certificação ou para fins contratuais. Ela está focada na eficácia do sistema de gestão da qualidade em atender aos requisitos dos clientes (ABNT, 2008). Todas estas normas fixam requisitos que podem ser resumidos (PNCQ, 2000): a) requisitos gerais: identificação dos processos necessários, com sua interação e seqüência necessária para o seu controle e assegurar os recursos necessários para sua realização, avaliação, dos resultados planejados e melhoria contínua dos processos; b) requisitos documentais: englobam toda política e funcionamento da empresa e deve incluir: - a política de qualidade, - os objetivos de qualidade a serem alcançados, - um manual de qualidade, onde devera ser definida de forma concreta a aplicação das normas escolhidas, - procedimentos gerais e dos processos, - controle de registros, - indicadores da qualidade. O licenciamento, a Acreditação e a certificação constituem abordagens de avaliação de serviços para atender às necessidades de informação sobre a sua qualidade e desempenho. Licenciamento é um processo pelo qual uma entidade governamental dá permissão a um profissional ou instituição de saúde para operar ou se dedicar a uma profissão. As normas para licenciamento são estabelecidas de forma a garantir que uma instituição ou indivíduo atenda a padrões mínimos, a fim de proteger a saúde e a segurança da população. Entre os padrões mínimos estão incluídos aspectos de segurança, qualificação, infra-estrutura, disponibilidade de equipamentos básicos, etc. As autoridades sanitárias têm a responsabilidade fundamental para garantir que os cidadãos, ao entrarem numa unidade de saúde, não sofram qualquer prejuízo por exposição a perigos, como por exemplo, lixo infectado. O licenciamento normalmente é conferido após inspeção “in loco”, para se determinar se as 39 exigências mínimas foram atendidas, sendo, então, expedido alvará ou licença de funcionamento (KHURANA,1998; ROONEY, 1999). Acreditação é um processo pelo qual uma agência reconhecida (governamental ou não) avalia uma organização, e determina se esta atende a requisitos predeterminados para exercer suas funções. Os requisitos são estabelecidos como padrões, e durante a auditoria é verificado se a política e os procedimentos executados atendem a estes padrões. O limite para se definir se uma instituição deve ou não ser acreditada, deve ser baseado em regras prédeterminadas e consistentes para que um programa de Acreditação mantenha a credibilidade e desfrute da confiança do público e dos profissionais de saúde. É fundamental que se estabeleçam mecanismos para proteger uma decisão sobre Acreditação de influências políticas e profissionais (ROONEY, 1999). O objetivo da Acreditação é fornecer aos consumidores a confiança na qualidade dos serviços oferecidos por uma organização com reconhecida competência técnica (LEHMANN, 1998). A certificação tem o objetivo de criar ou melhorar os padrões da prática laboratorial, de modo a reduzir riscos de danos na prestação de serviços e aumentar as probabilidades de bons resultados. Em geral, a certificação é voluntária, e o laboratório escolhe a agência certificadora, baseado na credibilidade que essa possui em sua experiência no ramo e no conhecimento técnico dos seus auditores. Para receber a certificação, o laboratório clínico deve estar em conformidade com todos os requisitos exigidos pela RDC 302:2005, apresentar um plano satisfatório para corrigir as não-conformidades, caso estejam identificadas, e obter aproveitamento satisfatório em programas de controle externo da qualidade. Mesmo após Acreditação, o laboratório será submetido a auditorias periódicas para verificar se continua mantendo os padrões determinados (MOTTA, 2001). A diferença entre os conceitos de Acreditação e certificação, é que a Acreditação reconhece a competência técnica do laboratório, resultado do atendimento a uma lista de verificação contendo requisitos mínimos, enquanto a certificação se refere ao reconhecimento de atendimento a normas estabelecidas, muitas vezes genéricas, e a existência de um sistema da qualidade, onde a qualidade pretendida está descrita nas especificações do produto ou serviço (HAECKEL,1998; KALLNER,1998; PANADERO, 1999). 40 3.6.4.1 Uso abusivo da Acreditação O uso abusivo da Acreditação do sistema da qualidade pelo laboratório clínico pode acarretar penalidades ao laboratório, podendo levar ao cancelamento de sua Acreditação (DICQ, 2009). São considerados usos abusivos, dentre outros, os seguintes: a) utilização da Acreditação do sistema da qualidade antes da assinatura do contrato ou da emissão do certificado; b) utilização da Acreditação do sistema da qualidade durante a suspensão ou após o cancelamento; c) divulgação promocional abusiva, em desacordo com os itens deste regulamento, relativos à publicidade. As penalidades previstas no caso de inadimplemento das obrigações assumidas pelo laboratório clínico Acreditado são: a) advertência, com a obrigação de eliminar, dentro de um prazo determinado, as infrações constatadas; b) advertência acompanhada de um aumento da freqüência das auditorias externas; neste caso, o laboratório clínico deve ressarcir ao DICQ as despesas decorrentes da necessidade do aumento de freqüência das auditorias, provocadas por eventuais irregularidades; c) suspensão temporária da Acreditação do sistema da qualidade sem rescisão do contrato; d) cancelamento da Acreditação do sistema da qualidade com rescisão do contrato. A empresa contratada pelo laboratório poderá, a seu critério, suspender ou reduzir a abrangência da Acreditação do sistema da qualidade quando: a) houver qualquer mudança nos aspectos referentes à posição jurídica ou funcionamento do laboratório clínico que afete a observância deste Regulamento e dos requisitos para Acreditação do sistema da qualidade ou que prejudique sua capacitação técnica e os serviços acreditados; b) o laboratório clínico deixar de cumprir os requisitos deste regulamento e/ou requisitos para a Acreditação do sistema da qualidade de laboratórios clínicos; 41 c) a auditoria externa mostrar que a não-conformidade aos requisitos seja de tal natureza que a rescisão imediata do contrato de Acreditação do sistema da qualidade do laboratório clínico não seja necessária; d) em caso de uso inadequado da Acreditação do sistema da qualidade; e) existirem outras infrações à Acreditação do sistema da qualidade; f) não forem cumpridas as obrigações financeiras estipuladas no contrato. A Acreditação do sistema da qualidade poderá ser suspensa após acordo mútuo entre o laboratório clínico e a empresa, por um período determinado. O laboratório clínico poderá ter a sua Acreditação parcialmente suspensa até que sejam atendidas as não-conformidades detectadas nas avaliações dos programas externos da qualidade, em comparações interlaboratoriais e/ou em auditorias externas (DICQ, 2009). A Acreditação do sistema da qualidade poderá ser cancelada, entre outros, nos seguintes casos: a) se a auditoria externa constatar gravidade nas não-conformidades; b) uso da Acreditação do sistema da qualidade para executar serviços não reconhecidos; c) se no final do prazo estabelecido pela empresa, não forem cumpridas as obrigações financeiras estipuladas; d) se medidas inadequadas forem tomadas pelo laboratório clínico quando de sua suspensão; e) na hipótese de falência, se a sociedade for comercial; f) na hipótese de insolvência, se a sociedade for civil; g) se as condições estipuladas para a liberação da suspensão não forem satisfeitas. A Acreditação do sistema da qualidade poderá ser rescindida pelo laboratório clínico nos seguintes casos: a) se o laboratório clínico não desejar prorrogá-la; b) na hipótese de caso fortuito ou de força maior. O laboratório clínico também poderá cancelar o contrato de Acreditação do sistema da qualidade, caso não esteja satisfeito informando por escrito a empresa, com um mês de antecedência, ou outro prazo acordado entre as partes (DICQ, 2009). 42 4 METODOLOGIA Este estudo foi realizado através da pesquisa bibliográfica, buscando conhecer sob o olhar de diversos autores a importância do controle de qualidade nos laboratórios de análises clínicas. A pesquisa bibliográfica, segundo SIQUEIRA (2002), precede todo estudo mais aprofundado de uma questão científica. Seu principal objetivo é identificar e sistematizar o que já foi publicado sobre o tema estudado. Este modelo de abordagem metodológica possibilitou realizar análise do material bibliográfico em: livros, revistas científicas, sites eletrônicos, legislação, dentre outros, promovendo a discussão do problema apresentado. 43 5 CONCLUSÃO Não apenas para cumprir um dispositivo legal, mas objetivando a permanência no mercado, os laboratórios clínicos focam atenção permanente na busca e garantia da qualidade dos serviços prestados. Como atualmente, num ambiente extremamente competitivo, satisfação e qualidade andam juntas, não há mais espaços para produtos padronizados sem a satisfação de seus clientes. Com isso, temos hoje uma padronização de produtos e serviços com foco no cliente, seus interesses e desejos de satisfação. O mercado também exigiu de seus laboratórios clínicos novas adaptações de modo a suprir o desejo por garantia da qualidade de seus exames. Através da padronização de ensaios analíticos pode-se garantir aos clientes a metodologia mais satisfatória e adequada para o processamento de suas amostras e para isso a implantação de procedimentos revisados e previamente aprovados se faz não só necessária, como também uma base sólida para a busca de um padrão analítico satisfatório. Nos últimos anos a sociedade assimilou um conceito de qualidade referente aos serviços que lhe são necessários, e a mentalidade hoje dos usuários destes serviços passaram a exigir uma melhor qualificação destes prestadores, incluindo nestes os laboratórios clínicos, que tem a obrigatoriedade de cada vez mais oferecer melhor atendimento e laudos mais precisos e exatos, necessários a auxiliar a decisão médica, evitando, portanto aumentar o risco do paciente, assim como, diminuir sua permanência em estado de consultas ou doença. Ficou evidente através deste trabalho, a importância do programa de controle de qualidade nos laboratórios de análises clínicas, e as vantagens nas melhorias contínuas em busca da qualidade dos exames laboratoriais. Há necessidade de se conhecer as etapas pré-analítica, analítica, e pós-analítica e suas peculiaridades, que possibilitam erros que possam interferir na qualidade e confiabilidade do resultado final dos exames laboratoriais. Os processos de controle interno e externo, juntamente ao controle de qualidade no laboratório de análises clínicas, garantem que as ações preventivas sejam colocadas em prática para minimizar ou até mesmo eliminar os erros que possam ocorrer durante o processo da realização do exame laboratorial. 44 Após serem feitas as ações preventivas e suas evidências (registros, instruções e procedimentos), o laboratório de análises clínicas pode providenciar sua inscrição em uma instituição acreditadora, como DICQ, com a finalidade de conseguir a Acreditação do seu sistema de qualidade, tendo a certeza que será avaliado por profissionais de sua mesma especialidade e altamente treinado em cursos específicos de preparação avaliadoras, com base nas normas da ONA e do DICQ, comprovando assim sua credibilidade. 45 REFERÊNCIAS AGÊNCIA NACIONAL DE VIGILÂNCIA SANITÁRIA. Segurança e controle de qualidade no laboratório de microbiologia clínica. 2004. Disponível em: <http://www.anvisa.gov.br/servicosaude/manuais/microbiologia/mod_2_2004.pdf>. Acesso em: 15 de setembro de 2010. ASSOCIAÇÃO BRASILEIRA DE NORMAS TÉCNICAS. ABNT ISO/TR 10013: diretrizes para a documentação de sistema de gestão da qualidade. Rio de Janeiro, 2002. ASSOCIAÇÃO BRASILEIRA DE NORMAS TÉCNICAS. Sistemas de gestão da qualidade: requisitos. 2. ed. Rio de Janeiro: ABNT, 2008. BENEDICT, S.R. A reagent for detection of reducing sugars. Sheffield laboratory of physiological chemistry: Yale University, 1909. BRASIL. Ministério da Saúde. Agência Nacional de Vigilância Sanitária. RDC nº. 302: dispõe sobre Regulamento Técnico para o funcionamento de Laboratórios Clínicos. 2005. CARRARO, P.; PLEBANI, M. Errors in a stat laboratory: types and frequencies 10 years later. Clin. Chem., 2007. CONSELHO REGIONAL DE FARMÁCIA DO ESTADO DE SÃO PAULO. Cartilha Análises Clínicas e Toxicológicas, 2007. CONSELHO FEDERAL DE FARMÁCIA. Estatísticas de farmácia no Brasil: 2008. CORREA, José A. Garantia da qualidade no laboratório clínico. SBAC, 2008. DELOURDES, A. Laboratório clínico. 2008. Disponível em: < http://pt.oboulo.com/laboratorio-clinico-57537.html>. Acesso em: 20 de agosto de 2010. GIANESI, Irineu G.N: CORREA, Henrique Luiz. Administração Estratégica de Serviços. São Paulo: Atlas, 1996. 46 HAECKEL, R. et al. Concepts for a model of good medical laboratory services. Clin Chem Lab Med,1998. ISHIKAWA, Kaoru. Controle de qualidade total. Rio de Janeiro: Campus, 1993. KALLNER, A. Quality management in the medical laboratory: a comparison of draft standards. Clinica Chimica Acta, 1998. KHURANA, S.K. et al. Accreditation of clinical laboratories: current status. Indian J. Pathol. Microbiol, 1998. LEHMANN, H.P. Certifications standards transfer: from committee to laboratory Clinic. Chimica Acta, 1998. LOPES, Homero J. Garantia e controle da qualidade no laboratório clínico. Belo Horizonte: Gold Analisa Diagnóstica Ltda, 2004. MOTTA, V. T.; CORRÊA, J. C.; MOTTA, L. R. Gestão de qualidade no laboratório clínico. 2. ed. Caxias do Sul: Médica Missau, 2001. MOTTA, Valter T. Bioquímica clínica para o laboratório: princípios e interpretações. 4. ed. Porto Alegre: Editora Médica Missau, 2001. MUGNOL, Kátia C. U.; FERRAZ, Marcos B. Sistema de informação como ferramenta de cálculo e gestão de custos em laboratórios de análises clínicas. 2006. NEWSLAB. Certificação, Acreditação e Controle de Qualidade em Laboratórios Clínicos, Caderno especial, n° 53, ano X, 2002. PAHO. Pan American Health Organization: el establecimiento de sistemas de información en servicios de atención de salud. 1999. Disponível em: <http://www.virtual.epm.br/material/healthcare/spanish/frame1.htm>. Acesso em: 20 de agosto de 2010. PANADERO, M. T. Acreditación y Certificación de los laboratorios clínicos. SANGRE, 1999. 47 PROGRAMA NACIONAL DE CONTROLE DE QUALIDADE. Sistema de gestão da qualidade: preparação e gestão de documentos para laboratórios clínicos. Rio de Janeiro, 2000. RODRIGUES, M.M.A. Gestão laboratorial e Sistema de Gestão da Qualidade: II Curso de Atualização em Análises Clínicas. Belo Horizonte: SBACMG, 2001. ROONEY, A. L.; VAN O. P. Licenciamento, Acreditação e Certificação. 1999. ROTH, E. Como implantar a qualidade em laboratório clínico: o caminho das pedras. Rio de Janeiro: Hunsdale Consultorias e Treinamento Ltda, 1998. SIQUEIRA, S. O trabalho e a pesquisa cientifica na construção do conhecimento. Governador Valadares: Univale, 2002. SISTEMA NACIONAL DE ACREDITAÇÃO. Manual para Acreditação do Sistema de Gestão da Qualidade de Laboratórios Clínicos. 4. ed. Rio de Janeiro: 2009. SOCIEDADE BRASILEIRA DE ANÁLISES CLÍNICAS. Garantia da qualidade no laboratório clínico. Rio de Janeiro, 2008. TAVARES, Rejane G. Gráfico de Levey-Jennings. Notas de aula. Novo Hamburgo: Centro Universitário Feevale, 2007. WESTGARD, James O. Westgard QC. 2007. Disponível em: <http://www.westgard.com>. Acesso em: 09 de agosto de 2010. 48 ANEXOS 49 ANEXO A – GRÁFICO DE LEVEY-JENNINGS Figura 1 – Gráfico de Levey-Jennings FONTE: TAVARES (2007) 50 ANEXO B - INTERPRETAÇÃO MULTI-REGRAS DE WESTGARD Figura 2 – Interpretação Multi-Regras de Westgard FONTE: WESTGARD (2007)
Baixar