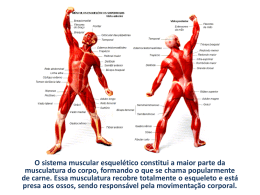
27/5/2010 TÓPICOS EM CINESIOLOGIA CLÍNICA, AVALIAÇÃO E BIOMECÂNICA DOS MMSS Movimento Humano Ação motora Atividade que propicia a independência e realização de tarefas (simples e complexas) Aprendizado Sinergismos Coordenação motora Força e Resistência Mobilidade e Flexibilidade Habilidade, Agilidade e Destreza Equilíbrio Sincronismo 1 27/5/2010 CONTEXTO FUNÇÃO SISTEMAS INDEPENDÊNCIA CAPACIDADE DESEMPENHO ADAPTAÇÃO TAREFAS INTEGRAÇÃO MOVIMENTO HUMANO Estudo do Movimento Humano INTEGRAÇÃO DE CONHECIMENTOS ANATOMIA FISIOLOGIA PATOLOGIA GERAL E SISTÊMICA CINESIOLOGIA E BIOMECÂNICA CIÊNCIAS COMPLEMENTARES ANÁLISE FUNCIONAL DO MOVIMENTO HUMANO Estudo do Movimento Humano FUNÇÃO FÍSICA INCAPACIDDE AVALIAÇÃO FUNCIONAL IMPACTO SOBRE SERVIÇOS DE SAÚDE 2 27/5/2010 Aplicação de Forças EXCESSO FALTA Agudas ou Crônicas LESÃO à Degeneração Degradação Deformidades Fisioterapia RESTABELECER desempenho físico geral PREVENIR lesões ou quadros incapacitantes Fisioterapia Funcional 3 27/5/2010 Princípio da Cinesioterapia APLICAÇÃO DE CARGA ESTRESSE TECIDUAL MELHORA DA RESPOSTA TECIDUAL FAVORECE À CICATRIZAÇÃO REALINHAMENTO DAS FIBRAS DE COLÁGENO Prescrição de Exercícios M E L H O R A R / R E S T A U R A R PROGRAMA DE PREVENÇÃO E TRATAMENTO I M P A C T O EFEITOS SOBRE OS DIVERSOS SISTEMAS ORGÂNICOS S O B R E A S A F U N Ç Ã O CONDIÇÕES DE SAÚDE RESPOSTA TECIDUAL A V D Prescrição de Exercícios Obter um nível adequado de movimento sem ocorrência de sintomas durante atividades básicas ou complexas DEMANDA CAPACIDADE 4 27/5/2010 Classificação Internacional de Funcionalidade,Incapacidade e Saúde (CIF) Classificação para proporcionar uma linguagem unificada e padronizada, assim como, uma estrutura de trabalho para a descrição ç da saúde e de estados relacionados com a saúde. ESTRUTURA E FUNÇÃO DO CORPO ATIVIDADE E PARTICIPAÇÃO SOCIAL Classificação Internacional de Funcionalidade,Incapacidade e Saúde (CIF) A FUNCIONALIDADE E A INCAPACIDADE DE UM INDIVÍDUO SÃO DETERMINADOS COMO UMA INTERAÇÃO DINÂMICA ENTRE OS ESTADOS DE SAÚDE E OS FATORES CONTEXTUAIS Definições de Termos ESTRUTURA E FUNÇÃO DO CORPO São partes anatômicas tais como órgãos, membros e seus componentes. São funções fisiológicas dos sistemas corporais, incluindo funções psicológicas DEFICIÊNCIAS Problemas nas funções ou estruturas do corpo 5 27/5/2010 FUNÇÃO DESEMPENHO MUSCULAR EQUILÍBRIO E AJUSTE POSTURAL ASPECTOS FÍSICOS E FISIOLÓGICOS Ó FUNÇÃO ESTABILIDADE MOBILIDADE CONTROLE NEUROMUSCULAR COORDENAÇÃO (Kisner; Colby, 2005) Fatores que podem comprometer a Estrutura e Função M O B I L I D A D E INTEGRIDADE TECIDUAL RESTRIÇÃO MOBILIDADE ARTICULAR ARTROCINEMÁTICA OSTEOCINEMÁTICA CONGRUÊNCIA ARTICULAR ESTABILIDADE ARTICULAR HIPOMOBILIDADE HIPERMOBILIDADE F U N Ç Ã O FLEXIBILIDADE FORÇA MUSCULAR ESTRUTURA E FUNÇÃO Capacidade do sistema de reagir, adaptar e desenvolver respostas às condições impostas de forças e sobrecargas I t Integração ã dos d aspectos t de d uma atividade ti id d envolvidos nos diversos níveis de complexidade Propiciar capacidade ao organismo de lidar com forças intrínsecas e extrínsecas 6 27/5/2010 Definições de Termos ATIVIDADE É a execução de uma tarefa ou ação por um indivíduo LIMITAÇÕES DE ATIVIDADE São dificuldades que um indivíduo pode encontrar na execução de atividades Definições de Termos PARTICIPAÇÃO É o envolvimento em situações de vida diária RESTRIÇÕES DE PARTICIPAÇÃO São problemas que um indivíduo pode enfrentar ao se envolver em situações de vida Condição de Est. e Função Atividade saúde do corpo Participação Lesão Medular Paralisia do S. músculo-esq. Síndrome do Impacto Desequilíbrios musc., instabilidade Incapacidade de pentear o cabelo Afastamento do trabalho, participação li it d em esportes limitada t Paralisia Cerebral Problemas de controle motor Limitação ativ. auto-cuidado e mobilidade Participação limitada em escolas de ensino regular Lesão Ligamentar Restrição na Instabilidade, Incapacidade de atrofia, edema girar sobre a perna, participação em ativ. esportivas marcha Limitação para Restrição em ativ. transporte públicosociais (Sampaio et al., 2002) 7 27/5/2010 Resultado da avaliação Objetivo Intervenção Disfunções (estrutura e função do corpo) Postura inadequada (anteversão pélvica com protrusão de ombro) Instabilidade escapular (trapézio ascendente e rombóides fracos) Restrição da cápsula posterior Ser capaz de manter postura sem ser lembrado Fortalecimento dos mm. escapulotorácicos, along peitoral e estabilização pélvica p Ser capaz de demonstrar força e controle igual ao do membro não lesado Estabilização escapular com fortalecimento progressivo dos mm. fracos Mobilização posterior da articulação glenoumeral Restaurar a mobilidade acessória (Sampaio et al, 2002) Resultado da avaliação Objetivo Intervenção Limitações funcionais (Atividades e Participação) Incapaz de levantar 10 Kg no trabalho Incapaz de jogar peteca ou voleibol Excesso de atividade com o ombro acima de 90o de abdução Retornar ao trabalho sem restrições Modificação das atividades no trabalho Correção da técnica e instrução para uso de gelo após esporte Capacitá-lo a jogar peteca sem dor no ombro Melhorar o desempenho nas AVD que agravam os sintomas Modificações e correções no desempenho de atividades diárias (Sampaio et al, 2002) Processo de Incapacitação QUALIDADE DE VIDA RELACIONADA À SAÚDE FATORES DE RISCO INTERVENÇÕES DOENÇA DEFICIÊNCIAS LIMITAÇÃO FUNCIONAL INCAPACIDADE CONDIÇÃO SECUNDÁRIA 8 27/5/2010 Fatores Relacionados à Incapacidade Gravidade do quadro Condições físicas Tempo de implementação de um programa de atividades regulares Tempo de intervenção Evolução da doença Limitações e Restrições sociais Mudança de Paradigma TRATAMENTO RESTRITO DA DOENÇA OU LESÃO DE UMA FORMA GLOBAL TRATAMENTO DO IMPACTO OU DISTÚRBIO QUE A DOENÇA OU LESÃO CAUSAM NA FUNÇÃO DO INDIVÍDUO + IDENTIFICAÇÃO DAS CAUSAS CORRELACIONADAS À INCAPACIDADE REVERTER EFEITOS DELETÉRIOS À INATIVIDADE MODIFICAR PADRÕES ATÍPICOS DE MOVIMENTO S b avaliar Saber li 9 27/5/2010 Introdução • “Os conceitos básicos de uma profissão devem estar refletidos nos testes e medidas utilizados em sua prática prática” Nedra Gillette, TO (1991) RACIOCÍCIO CLÍNICO Descreve o processo cognitivo de um profissional de saúde quando elabora julgamentos e toma decisões a respeito de um paciente. AVALIAÇÃO Processo de obter e interpretar dados necessários para compreender o indivíduo, o sistema ou a situação. Inclui uma variedade de procedimentos para coleta de dados, desde pesquisa de prontuário, entrevista, observações e aplicações de testes específicos. Testar: aplicar um instrumento que mede Medir: atribuir valores 10 27/5/2010 AVALIAÇÃO Processo específico e complexo para análise individual da função, possibilitando identificar alterações e/ou compensações acarretando uma sobrecarga ao sistema com limitações e incapacidades. Alicerce sobre o qual será elaborada uma abordagem efetiva em relação a um quadro álgico ou limitação funcional decorrentes de um trauma, cirurgia, afecção ou perda de função com objetivos definidos a partir da informação coletada. Requer um processo de documentação e arquivamento das informações MODELOS DE ATUAÇÃO Influência do Modelo Médico: - Cura de doenças ou alterações; - Saúde: ausência de doença; - Aspectos p negativos; g ; - Pouco ênfase: aspectos funcionais e sociais. até 1940: pacientes neurológicos sem intervenção (acamados, seqüelas); 1940/1950: Reeducação Muscular (anatomia); 1950/1970: Neurofacilitação (neurofisiologia). MODELOS DE ATUAÇÃO Influência de Modelos Contemporâneos: - Interação entre indivíduo, tarefa e ambiente; - Qualidade de vida; Satisfação s ação do c cliente; e te; - Sat - Aspectos positivos. 11 27/5/2010 MODELOS DE ATUAÇÃO CID – Classificação Internacional das Doenças Décima versão (CID- 10). CIF – Classificação Internacional de Funcionalidade, Incapacidade e Saúde. Linguagem internacional comum, que serve como parâmetro conceitual para descrever condições de saúde e de incapacidade. MODELOS DE ATUAÇÃO Processo primário pode não estar presente ou manifestar-se (pode ou não ser a causa da disfunção) Adaptações secundárias e compensações (grande relevância, devem ser identificadas) “avaliar o indivíduo como um todo” “atuar na causa, não apenas no sintoma” Avaliar as condições a serem tratadas baseadas em um diagnóstico funcional e não patológico MODELOS DE ATUAÇÃO OBSERVAÇÃO HISTÓRIA DETALHADA EXAME FÍSICO AVALIAÇÃO CONHECIMENTOS ESPECÍFICOS BIOMECÂNICA CINESIOLOGIA ATUAR NAS DISFUNÇÕES E FONTES CAUSAIS 12 27/5/2010 APÓS AVALIAÇÃO FISIOTERAPÊUTICA Avaliador deve ser capaz de analisar todos os dados e chegar a uma conclusão da doença/lesão apresentada, estipular um plano de tratamento do quadro primário e correção de quaisquer problemas associados que possam ter originado a lesão ou estar agravando a sintomatologia. Não tratar SINTOMAS e sim DISFUNÇÃO Modelo Cinesiológico Movimento é um sistema dependente de diversos elementos para sua produção coordenada: sistemas musculoesquelético, nervoso, energético, biomecânica, etc. BASE MODULADOR BIOMECÂNICA SUPORTE Sistema Musculoesquelético Sistema Nervoso Forças Estáticas e Dinâmicas Cardíaco, Pulmonar e Metabólico Variedade em movimentos articulares específicos e posturas Movimentos precisos Boas condições Musculoesqueléticas (Sahrmann, 2002) Modelo Patocinesiológico Estados patológicos determinam anormalidades do movimento: AVC, poliomielite, fraturas, etc. BASE MODULADOR BIOMECÂNICA SUPORTE Sistema Musculoesquelético Sistema Nervoso Estática e Dinâmica Cardíaco, Pulmonar e Metabólico “Anormalidade” ou Lesão Degradação nos componentes Degradação do movimento Limitação funcional Incapacidade (Sahrmann, 2002) 13 27/5/2010 Modelo Cinesiopatológico Mudança do movimento altera estrutura tecidual provocando estado patológico: LER/DORT, lesões por overload, overuse, lombalgias, etc. BASE MODULADOR BIOMECÂNICA SUPORTE Sistema Musculoesquelético Sistema Nervoso Estática e Dinâmica Cardíaco, Pulmonar e Metabólico Movimentos articulares específicos sustentados pela postura Degradação dos componentes e suas interações Deficiência do movimento Síndrome da Deficiência do Movimento Alterações: Evidências por testes Limitações Funcionais (Sahrmann, 2002) Modelos de Atuação • Processo patológico primário nem sempre presente (nem sempre causa das disfunções) • Adaptações secundárias podem estar presentes: importante identificá-las • Jargões: – “é importante trabalhar a causa do problema” – “é importante avaliar indivíduo como um todo” Avaliação Fisioterapêutica • Deve guiar tratamento Análise das necessidades (avaliação) O que avaliar? Desenvolvimento do plano de tto. Execução do plano (tratamento) Como avaliar? Avaliação do plano Avaliar para que? 14 27/5/2010 Avaliação Fisioterapêutica • Avaliar Para Quê? – Avaliação deve guiar tratamento – avalio o que trato e trato o que avalio – estabelecer metas/objetivos e delinear estratégias efetivas para atingí-los (Prática baseada em evidências) Avaliação Fisioterapêutica • Avaliar Para Quê? – Identificar indivíduos com determinada condição clínica (“diagnóstico”) – prever desempenho futuro (prognóstico) – identificar id tifi ffatores t d de risco i ((modificáveis difi á i e não modificáveis) – prevenir – DEFINIR INTERVENÇÕES – AVALIAR RESULATADOS (REAVALIAÇÃO) Avaliação Fisioterapêutica • Avaliação: – Modelo Médico x Fisioterapêutico – Características primárias que definem uma profissão: 1) autonomia (legislação) 2) corpo de conhecimento definido (?) 15 27/5/2010 Avaliação Fisioterapêutica • Avaliação: – Corpo de conhecimento da fisioterapia: “o conteúdo disfunção do movimento é a área de domínio de conhecimento da fisioterapia” – Devemos D ser háb hábeis i a di diagnosticar ti as condições a serem tratadas – “Uma premissa básica é que o tratamento deve ser baseado no diagnóstico de um fisioterapeuta devido ao fato que o diagnóstico médico não provê direcionamento suficiente” (Sahrmann, 1988) Avaliação Fisioterapêutica • O Processo da Avaliação: Conhecimento Teórico Informação Clínica (anatomia, biomecânica, fisiologia e patologia) (história, sinais, sintomas, impressões e fatos) Formulação de Hi ót Hipótese Teste de Hipótese (A li ã di (Avaliação diagnóstica) ó ti ) Identificação dos tecidos envolvidos e mecanismo de lesão Conhecimento Teórico Modelo Médico Modelo Reabilitação Avaliação das disfunções e dos fatores causais (anatomia, biomecânica, fisiologia e patologia) Tratamento Formulação de Hipótese (Atuação sobre possíveis disfunções e fatores causais Avaliação Fisioterapêutica • Exemplo: fluxograma de decisões Avaliação Médica Síndrome do Impacto Postura de protusão Avaliação Fisioterapia Desequilíbrios musculares Artrocinemática atípica Restrições articulares Dor Tratamento Fortalecimento, Fortalecimento Alongamento, Concientização Mobilizações Mobilizações Analgesia Reavaliação Modificação ou mauntenção Modificação ou Manutenção ou Manutenção ou Manutenção ou Liberação Liberação Liberação manutenção 16 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – estes tópicos devem ser entendidos, não num contexto isolado, mas num entendimento biomecânico baseado nos modelos patocinesiológico e cinesiopatológico e condizentes com a história do paciente. p TESTE PELO TESTE Avaliação Fisioterapêutica • Tópicos da Avaliação: – Anamnese Magee, 1997 • HP • HMA • História social • Observação inicial – Exame Físico (geral ou específico) • Movimentos (ativos, passivos, acessórios, resistidos) • Postura • Avaliação Funcional • Testes especiais • Reflexos • Palpação • Exames por Imagem Avaliação Fisioterapêutica • Tópicos da Avaliação: – Amplitude de Movimento (ADM): goniometria, flexímetros/inclinômetros – Perimetria – Postura – Avaliação Dinâmica: marcha, ritmo ecapuloumeral – Função e Performance Muscular: testes manuais, testes de RM, dinamometria manual e isocinética – Avaliação Funcional: questionários, escalas e testes de desempenho 17 27/5/2010 Avaliação • História: – Deve ser completa e deve ser registrada – “Uma boa avaliação pode ser feita com duas cadeiras e duas xícaras de café” café – Evitar perguntas que induzam resposta – Interromper o paciente e confirmar algumas respostas quando necessário. Avaliação • História: – Cuidado com bandeiras vermelhas (sempre questionar): • Dor severa e constante • Dor que não modifica com medicamentos ou com posturas e movimentos • Dor noturna severa • Dor severa sem história de lesão • Espasmo severo • Alterações psicológicas Avaliação • História: – Perguntas devem seguir uma sequência lógica (para facilitar o entendimento do paciente p e o registro) g ) – Estabelecer boa interação com o paciente pode ser útil para otimizar o processo – Inclui HP, HF e HMA, doenças associadas 18 27/5/2010 Avaliação • História: – Algumas perguntas: • • • • Idade? Ocupação? Motivo (s) que o trouxe (eram) Trauma inicial (macrotrauma) ou atividade repetitiva (microtrauma)? • Início súbito ou insidioso? • Quais sintomas incomodam? • Dor ou sintoma mudaram de local? Avaliação • História: – Algumas perguntas: • Quais os movimentos que causam dor? Antes, durante, depois? p Iniciam rápido? p Desaparecem? p • Há quanto tempo sente? • É o primeiro episódio ou é recorrente? • Intensidade/duração/frequência dos sintomas? • Dor constante, periódica, episódica ou ocasional? • Com o que a dor se associa? (Repouso, atividade, certas posturas, função visceral, períodos do dia) Avaliação • História: – Algumas perguntas: • Característica da dor (nervosa, óssea, vascular, muscular)? ) • Bloqueio, instabilidade, etc.? • Sinais neurológicos (lesões medulares, cerebrais)? • Mudança na coloração? • Estresse? • Doenças sistêmicas associadas? 19 27/5/2010 Avaliação • História: – Algumas perguntas: • HF? • Exames complementares? • Uso de medicamentos (esteróides, analgésicos, etc.)? Efeito? Quando? Período de ação? • História de cirurgia? Para quê? Alguma relação com a queixa atual? Avaliação • Observação: – Ganhar informação visual: • Postura (alinhamento dos segmentos, deformidades, simetria) • Contornos C t dos d ttecidos id moles l (hipotrofias (hi t fi , edemas, (hipotrofias, d etc.) t ) • Posição e forma dos membros (tamanho, coloração, etc.) • Coloração e textura da pele • Cicatrizes de cirurgias ou lesões, fibroses, infecção Avaliação • Observação: – Ganhar informação visual: • Ruídos quando o paciente se move? • Calor, edema, rubor? • Expressões e sentimentos (apreensão, cansaço, depressão, ansiedade, dor) • Cooperação, cinesiofobia 20 27/5/2010 Avaliação • Princípios do Exame Físico: – Lado sem queixas testado primeiro – Movimentos ativos antes dos passivos – Movimentos potencialmente dolorosos no final – Movimentos passivos complementam a ADM ativa – Contrações isométricas devem ser feitas na posição neutra da articulação Avaliação • Princípios do Exame Físico: – Movimentos ativos, passivos ou contrações isométricas devem ser repetidos e sustentados ou executados contra resistência (história especificidade) – Nos movimentos passivos e acessórios considerar não só a quantidade de movimento (ADM), mas também a qualidade (end end--feel feel)) Avaliação • Princípios do Exame Físico: – Observar se houve modificação dos sintomas com a avaliação – Se necessário encaminhar para outro profissional 21 27/5/2010 Avaliação • Movimentos ativos: – Quando e onde há dor – Movimento modifica dor – Reações do paciente à dor – Restrições observáveis e hipermobilidades (mensurar) Avaliação • Movimentos ativos: – Padrões de movimento, ritmo e qualidade (Ritmo Escapuloumeral, Escapuloumeral, gestos, marcha) – Movimentos associados Avaliação • Movimentos ativos: – Cinesiofobia – Qualquer tipo de limitação 22 27/5/2010 Avaliação • Movimentos passivos: – Quando e onde há dor – Movimento modifica dor? – Limitações do movimento – End End--Feel (sensação de parada articular) – Movimentos associados – ADM passiva disponível Avaliação • Movimentos passivos: – End End--Feel (sensação de parada articular) End--Feel Normal End Exemplo Osso com osso Extensão de cotovelo Aproximação tecidual Flexão de cotovelo Alongamento tecidual RM do ombro Avaliação • Movimentos passivos: – End End--Feel (sensação de parada articular) End--Feel Anormal End Exemplo Espasmo muscular precoce Pós lesão (por dor) Espasmo muscular tardio Instabilidade Capsular duro Ombro congelado Capsular macio Edema, sinovite Osso com osso Osteófitos Vazio Dor aguda intensa Bloqueio em mola Corpo livre 23 27/5/2010 Avaliação • Contrações Isométricas: – Contrações isométricas intensas, resistidas, na posição de repouso da articulação – Avaliar acometimento da unidade mio mio-tendinosa (músculo, envoltórios, tendão, osso onde insere) – “Não me deixe te mover” – Avaliar dor, avaliar força ((TMM) TMM) Avaliação • Testes Especiais: – Objetivos: • Confirmar um diagnóstico (hipótese da história) • Diagnóstico diferencial – Normalmente usados em conjugação – Verificar propriedades psicométricas – Testes ortopédicos (médicos) ou não – Confirmação pode vir associada a testes laboratoriais e exames por imagem Avaliação • Reflexos – Tendíneos Tendíneos:: testados com martelo de reflexos, classificados como ausentes, diminuídos, regulares g ((normal), ), exagerados, g , clônicos 24 27/5/2010 Avaliação • Reflexos e Distribuição Cutânea: – Cruzar com informações da história – “Correr” a mão sobre os membros do paciente questionando sobre possíveis diferenças entre lados – Caso haja diferenças Avaliação mais detalhada – Desenhar sobre mapa corporal áreas afetadas e especificar características do sintoma (parestesia, hipoestesia, hiperestesia, anestesia) Avaliação • Reflexos e Distribuição Cutânea: – Outros tipos de sensibilidade (térmica, dolorosa, pressórica, vibratória, etc.) Avaliação • Movimentos Acessórios: – Movimentos passivos, artrocinemáticos artrocinemáticos,, realizados involuntariamente; – Movimentos necessários para a adequada realização de movimentos fisiológicos; 25 27/5/2010 Avaliação • Movimentos Acessórios: – Paciente deve estar relaxado e confortável – Terapeuta deve usar pegada firme – Uma articulação ç avaliada p por vez – Um movimento avaliado por vez – Lado sadio primeiro – Uma superfície articular estabilizada e a outra movida – Não forçar o movimento – Cuidado ao realizar movimento Avaliação • Movimentos Acessórios: – Preferir posição de ajuste frouxo articular (loose packed position) position) para o teste Avaliação • Palpação: – Palpação de tecidos dolorosos só deve ser feita após a identificação do tecido lesado ((dor referida)) – Necessário que a área a ser palpada esteja relaxada – Sentir tensão tecidual (espasmo, flacidez, etc.) – Sentir textura tecidual (fibroses) 26 27/5/2010 Avaliação • Palpação: – Deformidades (osteófitos (osteófitos,, calos ósseos) – Edema, espessamentos sinoviais – Variações em temperatura (calor inflamação aguda/reativa, infecção, sangue) – Pulsos, tremores, fasciculações – Variações de umidade da pele – Sensibilidade Avaliação • Palpação: – Trigger Points (pontos gatilho) Avaliação • Exames por Imagem: – Raios X: • • • • • • • • Tamanho e forma dos ossos Espessura do osso cortical Padrão do osso trabecular Densidade óssea Lesões locais (fraturas) Alterações no periósteo Relação entre ossos Espaço intra intra--articular 27 27/5/2010 Avaliação • Exames por Imagem: – Outros: • • • • • Artrografia Artrografia computadoriza TC RNM Ultrasonografia Avaliação • Outros exames completmentares: – Eletroneuromiografia (ENMG) – Dinamometria Isocinética – Exames Laboratoriais (ex: fator reumatóide reumatóide, punções articulares, urina) – Densitometria óssea – Biópsias – Vídeo artroscopia Avaliação • Considerações Finais: – A avaliação vai sendo conduzida de acordo com o que a situação for nos conduzindo – Não existe protocolo da avaliação adequado – O resultado da avaliação deve esclarecer uma dúvida e levar a uma conduta – Reavaliação deve ocorrer regularmente 28 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Amplitude de Movimento (ADM): • Conceito: O máximo de movimento possível que ocorre entre dois segmentos • Clinicamente, medimos a ADM através de goniometria, metodologia de investigação em graus do movimento articular; • ADM pode ser: – ativa: realizada ativamente pela própria pessoa – passiva: realizada passivamente pelo terapeuta, por aparelhos ou por terceiros Avaliação Fisioterapêutica • Tópicos da Avaliação: – Amplitude de Movimento (ADM) Instrumentos: • Goniômetro: transferidor de ângulo articulado utilizado para medir ângulos articulares, em graus. Aparelho A lh b bastante usado d na prática á i clínica lí i e científica da fisioterapia, com baixo custo, boa confiabilidade e fácil uso. Vendido em vários modelos e tamanhos. Avaliação Fisioterapêutica • Tópicos da Avaliação: – Amplitude de Movimento (ADM) Instrumentos: • Inclinômetro e Flexímetro: Aparelhos similares ao nível (utilizado na construção civil) civil), porém com uma escala de mensuração angular em graus para medir ângulos articulares. Apresentam boa confiabilidade e são amplamente utilizados na prática científica da fisioterapia. Sua utilização clínica ainda é restrita no mercado brasileiro devido ao custo elevado. Pode ser analógico (mais comum) ou digital. 29 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Amplitude de Movimento (ADM) Instrumentos: • Inclinômetro e Flexímetro: Avaliação Fisioterapêutica • Tópicos da Avaliação: – Amplitude de Movimento (ADM) Instrumentos: • Eletrogoniômetro: potenciômetro eletrônico que, quando conectado a uma articulação, é capaz de enviar informações sobre variação dos ângulos em graus para um terminal de computador em tempo real até mesmo em situações dinâmicas. Sua utilização é restrita à prática científica por seu elevado custo e sua utilização complicada. Avaliação Fisioterapêutica • Tópicos da Avaliação: – Amplitude de Movimento (ADM): – Métodos (goniometria): • Partes do goniômetro: hastes (fixa e móvel), fulcro, leitor da medida • Aplicação: – alinhamento da haste fixa com o segmento inerte (normalmente proximal) – alinhamento da haste móvel com o segmento que irá mover (normalmente distal) – posicionamento do fulcro sobre o eixo articular imaginário – realização do movimento ao longo da ADM disponível – leitura da medida (3x, média) 30 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Amplitude de Movimento (ADM): – Métodos (goniometria): • Características da medida: – Medida estática – Medida uni-planar – Não representa exatamente o movimento articular (o eixo articular verdadeiro de muitas articulações é móvel e oblíquo) • Observações importantes: – para garantir confiabilidade é necessário treinamento Avaliação Fisioterapêutica • Tópicos da Avaliação: – Amplitude de Movimento (ADM): – Métodos (goniometria): • Medida ativa: – influenciada por: fraqueza muscular, motivação, dor relacionada a estruturas músculo-tendíneas – registra, normalmente, uma amplitude menor de movimento (barreira fisiológica do movimento) – relação com reflexo de inibição recíproca • Medida passiva: – influenciada por: espasmo muscular (por dor ou medo), menor ou nenhuma influência das variáveis que influenciam medida ativa – registra, normalmente, uma amplitude maior de movimento (barreira anatômica do movimento) Avaliação Fisioterapêutica • Tópicos da Avaliação: – Amplitude de Movimento (ADM): – Métodos (Testes de Flexibilidade e ADM): • Teste Peitoral Maior Cotovelos devem tocar a mesa de exame Fonte: Magee, 1997 31 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Amplitude de Movimento (ADM): – Métodos (Testes de Flexibilidade e ADM): • Teste Peitoral Menor (Fonte: Kendall et al., 1995) Acrômio posterior deve tocar a mesa de exame Normal Encurtado Avaliação Fisioterapêutica • Tópicos da Avaliação: – Amplitude de Movimento (ADM): – Métodos (Testes de Flexibilidade e ADM): • Teste ADM Rotadores (Apley Scratch Test) Pode-se medir o nível vertebral alcançado por cada mão Fonte: Magee, 1997 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Amplitude de Movimento (ADM): – Causas de restrição de ADM: • Dor (pós trauma, cirurgia, doenças reumáticas, etc.) • Edema/Derrame articular • Encurtamento muscular • Restrições/Retrações capsulares • Fibroses e aderências cicatriciais (músculos, fáscias, pele, etc.) • Fraqueza muscular (por atrofia ou inibição ou outros, inclusive insuficiência ativa e passiva.) – OBS: fraqueza só influencia a medida ativa 32 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Perimetria: • Utilização de fita métrica • Medição de diâmetros e circunferências corporais • Útil na avaliação de trofismo muscular e edema (especialmente em medidas pré e pós intervenção e comparação entre lados) • Necessário registrar pontos de referência da medida (mais comuns: vários pontos do segmento a partir de uma referência anatômica ou região de maior volume determinada por inspeção visual) Avaliação Fisioterapêutica • Tópicos da Avaliação: – Perimetria: • Causas de modificação na perimetria: • Aumento: – – – – hipertrofia muscular espessamento articular fibroses edema subcutâneo e derrame articular • Diminuição: – hipotrofia muscular – redução de edema subcutâneo e derrame articular Avaliação Fisioterapêutica • Tópicos da Avaliação: – Postura: (Definição do Comitê de Postura da American Academy of Orthopedic Surgeons, 1947) “Postura define-se geralmente como o arranjo relativo das partes do corpo. A boa postura é o estado de equilíbrio muscular e esquelético que protege as estruturas de suporte do corpo contra lesão ou deformidade progressiva independentemente da atitude (ereta, deitada, agachada, encurvada) nas quais essas estruturas estão trabalhando ou repousando. Sob tais condições os músculos funcionam mais eficientemente e posições ideais são proporcionadas para os órgãos torácicos e abdominais. A má postura é uma relação defeituosa entre as várias partes do corpo que produz uma maior tensão sobre as estruturas de suporte e onde ocorre um equilíbrio menos eficiente do corpo sobre sua base de suporte”. 33 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Postura (Teorias Clássicas) – Kendall et al., 1995: “A postura é composta das posições de todas as articulações do corpo em um dado momento e o alinhamento postural estático é bem mais descrito em termos de posições de várias articulações e segmentos do corpo.” – Segundo Kendall et al. (1995), a postura tem íntima relação com o equilíbrio muscular. Avaliação Fisioterapêutica • Tópicos da Avaliação: – Postura: – Segundo Kendall et al. (1995), a postura tem íntima relação com o equilíbrio muscular. muscular Figura: Alter et al., 1988 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Postura: – Princípio básicos (Kendall et al., 1995): • Um alinhamento defeituoso resulta em sobrecarga e tensão indevida sobre ossos, articulações e músculos; • Uma avaliação das posições articulares indica quais músculos estão em posição alongada e quais estão em posição encurtada; • Existe E i t uma relação l ã entre t alinhamento li h t e achados h d d testes de t t musculares se a postura for habitual; • A fraqueza muscular permite a separação das partes onde o músculo está inserido; • O encurtamento muscular mantém as partes onde o músculo está inserido próximas; • A fraqueza de alongamento pode ocorrer em músculos que permaneçam em condição alongada; • Pode desenvolver-se encurtamento adaptativo em músculos que permaneçam em posição encurtada. 34 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Postura: Avaliar relação entre segmentos anatômicos em relação uns aos outros e em relação à linha de gravidade id d Avaliação Fisioterapêutica • Tópicos da Avaliação: – Postura: – Sahrmann, 2001: • Um alinhamento defeituoso resulta em sobrecarga e tensão indevida sobre ossos, articulações e músculos; • Atividades repetidas ou posturas sustentadas podem modificar as propriedades dos músculos, afetando sua estrutura; • Os músculos se adaptam às demandas a que são impostos; • Testes musculares clássicos (Kendall et al., 1995) não correlacionam diretamente com postura - músculos podem apresentar resultados de testes diferentes se forem testados em comprimentos diferentes (curva comprimento x tensão alterada) Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Postura: • Postura: – relativa disposição do corpo em um dado momento. É composta pelas posições de cada articulação ao mesmo tempo. A posição de cada articulação tem um efeito na posição das outras • Postura (alinhamento) ideal: – posição na qual mínimo estresse é aplicado a cada articulação. (...) Se a postura ereta está correta, mínima atividade muscular é necessária para manter a posição • Postura Incorreta: – Qualquer postura que aumenta o estresse nas articulações. A patologia deve ser resultado do efeito cumulativo dos estresses anormais Magee, 1997. 35 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Postura: (modificado de Magee, 1997) • Fatores que afetam/determinam postura: – – – – – – – – – – – – contornos ósseos frouxidão de estruturas ligamentares encurtamentos fasciais e musculotendíneos tônus muscular ângulo pélvico posição e mobilidade articular hábitos e movimentos repetitivos (geram adaptações) dor doenças respiratórias (ex., enfisema) fraqueza excessiva peso excessivo fraturas (osteoporose, acidentes). Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Postura: • Instrumentos: – – – – simetógrafo fio de prumo fotografia digital programas de análise • Posições clássicas: – vista anterior – vista posterior – vista lateral Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Postura: • Descrição da postura (alinhamento) ideal (visão lateral): – a linha de gravidade passa através: » lobo da orelha, » corpos das vertebras cervicais, » extremidade lateral do ombro (acrômio) » linha média do tórax, » corpos das vértebras lombares, » ligeiramente posterior ao eixo do quadril, » levemente anterior ao eixo do joelho, » imediatamente anterior ao maléolo lateral. 36 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Postura: • Postura (alinhamento) ideal: Figura: Smith et al., 1997 Figura: Magee, 1997 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Postura: • Descrição da postura (alinhamento) ideal (visão posterior): – a linha de gravidade divide o corpo em duas metades g iguais. Figura: Magee, 1997 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Postura: – Tipos de posturas atípicas (vista lateral): Figura: Magee, 1997 37 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Postura: – Tipos de postura atípicas (vista lateral): • posterior ao lobo orelha lh • hipercifose torácica • hiperlordose lombar • anteversão pélvica Figura: Magee, 1997 da Postura Lordose-cifose Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Postura: – Tipos de postura atípicas (vista lateral): • posterior ao lobo da orelha lh e às à vertebras t b cervicais • extensão tóraco-lombar • quadril em extensão • hiper-extensão de joelhos Figura: Magee, 1997 Postura Sway-back Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Postura: – Tipos de postura atípicas (vista lateral): • diminuição da cifose t á i torácica e da d l d lordose lombar • retroversão pélvica Figura: Magee, 1997 Postura Costa-plana (flat back) 38 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Postura: – Tipos de postura atípicas (vista posterior) Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Postura: – Tipos de postura atípicas de escápula (vista posterior) (Anjos & Lima, 2004) • alamento da borda medial: fraqueza de serrátil, abdução excessiva (por maior força relativa do serrátil em relação a retratores, por encurtamento de rotadores mediais ou por encurtamento da cápsula posterior ombro) • alamento do ângulo inferior: fraqueza de serrátil anterior inferior, elevação excessiva (por fraqueza do trapézio parte ascendente, por maior força relativa do trapézio parte descendente ou levantador da escápula, hipercifose torácica, encurtamento ou rigidez aumentada de peitoral menor Avaliação Fisioterapêutica – Avaliação da Postura: – Plano Transverso: Verificar se rotação ocorre no quadril (pelve), coluna lombar, torácica, cervical, etc. Procurar avaliar possíveis fatores causais sempre!!! 15o de rotação Vista Superior 39 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação Dinâmica (prática): Ombro: 30 a 90 graus Trapézio parte descendente e Serrátil anterior: Motores primários Rombóides e Trapézio parte ascendente: estabilizadores Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação Dinâmica (prática): Ombro: 90 a 180 graus Rombóides: Estabilizadores Eixo Trapézio parte descendente e Serrátil anterior: Motores secundários Avaliação Fisioterapêutica • Tópicos da Avaliação: –Avaliação da Função e P f Performance Muscular: M l 40 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Função e Performance Muscular: • Avaliação muscular em fisioterapia é importante para detectar défictis que poderão ser corrigidos através de exercícios terapêuticos. A avaliação guará a intervenção. • Pode ser qualitativa (TMM) ou quantitativa (dinamometria) Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Função e Performance Muscular - Instrumentos: • Teste Muscular Manual (TMM): – desenvolvidos por Kendall et al al. – Contexto histórico: poliomielite e pósguerra – metodologia simples, rápida e barata – classicamente qualitativo (testes são agrupados em categorias que vão de fraco a normal, a partir de critérios préestabelecidos) Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Função e Performance Muscular - Instrumentos: • Teste Muscular Manual (TMM) Parâmetros: – Grau zero: nenhuma contração muscular visível ou palpável – Grau traço (1): nenhum movimento contração palpável no ventre ou tendão torna-se proeminente – Grau fraco (2): movimento sem ação da gravidade no arco parcial (-) ou completo (+) – Grau regular (3): movimento contra a ação da gravidade* ou manutenção isométrica da posição do teste, sem resistência externa 41 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Função e Performance Muscular - Instrumentos: • Teste Muscular Manual (TMM) Parâmetros: – Grau bom (4): movimento contra a gravidade e resistência moderada* ou mantém a posição da prova contra resistência moderada – Grau normal (5): movimento contra a gravidade e resistência máxima* ou mantém a posição de prova contra resistência máxima Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Função e Performance Muscular - Instrumentos: • Teste Muscular Manual (TMM) Parâmetros: – testes, principalmente nos graus 4 e 5 dependem da experiência do terapeuta – quando possível comparar com membro contra-lateral par fins de parâmetros adequados – leitura sugerida: Kendall et al. e Daniels & Wortingham Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Função e Performance Muscular - Instrumentos: • Teste Muscular Manual (TMM) Dinamometria Manual: 42 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Função e Performance Muscular - Instrumentos: • Teste Muscular Manual (TMM) Dinamometria Manual: Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Função e Performance Muscular - Instrumentos: • Teste Muscular Manual (TMM) Dinamometria Manual: – aplicação similar ao TMM – especialmente útil na avaliação dos graus 4 e 5 de função muscular de maneira quantitativa (elimina subjetividade) – teste isométrico – sem estabilização adequada, depende muito da força do examinador – não é muito útil para aplicação em músculos saudáveis (ex: detectar desequilíbrios musculares em atletas saudáveis, principalmente MMII) Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Função e Performance Muscular - Instrumentos: • Testes de Repetição Máxima (DeLorme): – RM: maior quantidade de peso (carga) que uma pessoa pode mover através da amplitude de movimento um número específico de vezes (DeLorme = 10RM, outros protocolos 6 a15 RM) – Medida de 1RM não é incomum (cálculos de carga de treinamento são feitos sobre a porcentagem de 1RM) - risco de lesão durante avaliação 43 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Função e Performance Muscular Instrumentos: • Tensiometria a cabo: – pouco utilizado – cabo capta tensão gerada por contração isométrica – relação custo x benefício ruim Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Função e Performance Muscular - Instrumentos: • Dinamometria Isocinética Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Função e Performance Muscular - Instrumentos: • Dinamometria Isocinética: – Avaliação da performance muscular em velocidade constante (possível escolher várias velocidades especificidade) – Teste máximo – Possível verificar: déficit (diferença entre membros), desequilíbrio (diferenças entre agonistas e antagonistas), diferenças em relação à população sadia (dados normativos) – Principais variáveis: Torque Máximo, Trabalho Total, Potência, Índice de Fadiga, Razão Agonista-Antagonista, Razão de Déficit 44 27/5/2010 Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Função e Performance Muscular Instrumentos: • Dinamometria Isocinética (Interpretação): Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Função e Performance Muscular Instrumentos: • Dinamometria Isocinética (Interpretação ISOMAP): Avaliação Fisioterapêutica • Tópicos da Avaliação: – Avaliação da Função e Performance Muscular - Instrumentos: • Dinamometria Isocinética: • Desvantagens: – Alto custo – Pouco funcional » velocidades de máx. 500º/s » CCA, movimentos mono-articulares » velocidade constante » extrema estabilização 45 27/5/2010 CONCEITOS e DESCRIÇÕES (Kibler, 1998; Doukas e Speer, 2001; Buchler et al., 2002) C O N C E I T O C L Á S S I C O OMBRO É UMA ARTICULAÇÃO COM GRANDE MOBILIDADE E POUCA ESTABILIDADE ESTUDOS ANATÔMICOS e BIOMECÂNICOS Observação da estrutura e função do ombro (Inman et al., 1944) Abandono da análise segmentar Descrição ç funcional do ombro NOVOS CONCEITOS FUNDAMENTADOS (Ludewig e Cook, 2000; Cools et al. 2002, 2003, 2004) Verne Thompson INMAN (1905-1980) 46 27/5/2010 NOVOS CONCEITOS e DESCRIÇÕES (Moraes et al., 2008) H O J E OMBRO É UM COMPLEXO ARTICULAR COM GRANDE MOBILIDADE E SUFICIENTE ESTABILIDADE PAPEL DO COMPLEXO ARTICULAR DO OMBRO Base do movimento para as mãos Eixo base do movimento de alcance Equilíbrio para o tronco E ilíb i durante Equilíbrio d t a locomoção l ã Dissipação e absorção de forças Apoio para locomoção na infância Auxílio ao desenvolvimento motor da criança COMPLEXO ARTICULAR DO OMBRO ADAPTAÇÃO Variação dos desenhos dos elementos componentes Relação entre a mobilidade e a força requerida ESPECIFICIDADE Interfere diretamente na estabilidade e consistência do aparato Adaptação dos MMSS nas diferentes atividades 47 27/5/2010 TEORIA DA EVOLUÇÃO (Inman e cols., 1944) P P A A TEORIA DA EVOLUÇÃO (Inman ( e cols., 1944)) TEORIA DA EVOLUÇÃO (Inman e cols., 1944) 48 27/5/2010 TEORIA DA EVOLUÇÃO Possui uma grande mobilidade como a articulação do quadril, porém com harmonia diferente Papel importante na evolução das espécies Direcionamento mais lateral da cavidade glenóide Clavícula maior e mais retorcida e inclinada Permite uma mobilidade maior e facilitação na elevação dos membros superiores TEORIA DA EVOLUÇÃO Utilização dos membros superiores para carregar objetos e manipulação Incentivo a posição bípede CÍNCULO ESCAPULAR E PEITORAL 60º 60º 60º (Putz e Pabst, 2000; Moraes et al., in press) 49 27/5/2010 ESTABILIDADE “MECÂNICA” ARTICULAR Correlação mecânica e biomecânica (Moraes et al., in press) COMPLEXO ARTICULAR DO OMBRO Perfeita harmonia entre ESTABILIDADE e MOBILIDADE ESTATICAMENTE BALANCEADO ESTATICAMENTE E DINAMICAMENTE BALANCEADO ESTATICAMENTE BALANCEADO E DINAMICAMENTE DESBALANCEADO DESBALANCEADO CÍNCULO ESCAPULAR E PEITORAL Harmonia e alinhamento (Culham e Peat, 1993; Bigliani et al., 1996; Wuelker et al. 1998) 50 27/5/2010 FATORES DETERMINANTES DA MOBILIDADE Interação articular Componentes ósseos } Movimentação da escápula responsável por 1/3 do movimento do ombro Cavidade glenóide pequena Grande cabeça umeral Cápsula articular 3x tamanho da articulação Mecanismo de cadeia cinética fechada Interações articulares (Veeger e Vander Helm, 2008) FATORES LIMITANTES DA MOBILIDADE Dor Rigidez articular Edema / Derrame Alterações ç congênitas g Força muscular Restrições teciduais Influenciam no comportamento dinâmico e estático dos elementos (Veeger e Vander Helm, 2008) ANATOMIA 51 27/5/2010 OSSOS DO OMBRO CLAVÍCULA CLAVÍCULA ÚMERO ESCÁPULA ESCÁPULA VISTA POSTERIOR VISTA ANTERIOR (http://www.eorthopod.com/images/ContentImages/shoulder/shoulder_anatomy/shoulder_anatomy_bones01.jpg) COMPLEXO ARTICULAR DO OMBRO (Van Der Helm e Pronk, 1995; Doukas e Speer, 2001) COMPLEXO ARTICULAR DO OMBRO Esternoclavicular Acromioclavicular Glenoumeral ESTERNOCLAVICULAR ACROMIOCLAVICULAR VERDADEIRAS FUNCIONAIS ESPAÇO SUBACROMIAL GLENOUMERAL ESCAPULOTORÁCICA Escapulotorácica Espaço subacromial 52 27/5/2010 ESTERNOCLAVICULAR Articulação sinovial selar Ponto de fixação no tórax Disco intraarticular -Congruência articular -Dinâmica para os movimentos Elevação/Depressão (apóia-se no esterno) Protrusão/Retração (apóia-se na clávicula) ESTERNOCLAVICULAR Ligamentos -Esternoclavicular anterior (protrusão) -Esternoclavicular posterior (retração) -Costoclavicular (elevação) -Interclavicular (depressão) Movimentos -Elevação e depressão -Protrusão e retração -Rotação (Netter, 2000) ESTERNOCLAVICULAR Elevação – Clavícula convexa – Esterno côncavo – Rolamento superior e deslizamento inferior da clavícula l í l – ADM = 45º Depressão – Rolamento inferior e deslizamento superior – ADM = 15º 53 27/5/2010 ESTERNOCLAVICULAR Protrusão – Clavícula côncava – Esterno convexo – Rotação e deslizamento anterior da clavícula – ADM = 15º Retração – Rotação e deslizamento posterior da clavícula – ADM = 15º ESTERNOCLAVICULAR Rotação – Eixo longitudinal da clavícula – Clavícula gira posteriormente e retorna a posição de repouso – ADM = 45º INSTABILIDADE ESTERNOCLAVICULAR 54 27/5/2010 ACROMIOCLAVICULAR Articulação sinovial – Clavícula convexa – Acrômio côncavo F Função ã – Manter relações entre clavícula e escápula no início da elevação Acompanha os movimentos da escapulotorácica ACROMIOCLAVICULAR Ligamentos – Acromioclavicular (anteriorização clavícula) – Coracoclavicular (deslize superior e rotação superior da clavícula) • Trapezóide • Conóide ACROMIOCLAVICULAR Rotação – Plano frontal – Inclinação superior e inferior da glenóide 55 27/5/2010 ACROMIOCLAVICULAR Inclinação (ponteamento) – Plano sagital – Ângulo inferior move p posteriormente – Conjunto com elevação e rotação superior ACROMIOCLAVICULAR Vôo escapular (Alamento) – – – – Plano transverso Inclinação anterior da glenóide Conjunto com abdução da escápula Ajuste da escápula à curvatura torácica INSTABILIDADE ACROMIOCLAVICULAR 56 27/5/2010 MECANISMO DE LESÃO REDUÇÃO LUXAÇÃO GLENOUMERAL Articulação sinovial Cabeça umeral (convexa) Cavidade glenóide (côncava) Cápsula frouxa anterior e inferior (torce sobre si mesma na abdução) Presença do Lábio Glenoidal 57 27/5/2010 GLENOUMERAL (adaptado de Rockwood & Matsen, 2002) CAVIDADE GLENÓIDE Base de contato e apoio para o úmero 1/3 da cabeça umeral Aumento diâmetro pelo lábio glenoidal e cápsula articular Efeito ventosa LÁBIO GLENOIDAL (LABRUM) CAVIDADE GLENÓIDE Pressão articular negativa CÁPSULA ARTICULAR ESTABILIDADE (http://www.eorthopod.com/images/ContentImages/shoulder/shoulder_labral_tear/shoulder_labral_tear_intro01.jpg) CÁPSULA ARTICULAÇÃO GLENOUMERAL Tensa superiormente Frouxa anterior e inferiormente “Efeito Balonê” 58 27/5/2010 GLENOUMERAL Ligamento coracoumeral – Suporta úmero contra gravidade Ligamento coracoacromial – Previne luxação superior GLENOUMERAL Ligamentos glenoumerais – Superior (Suporta o úmero contra gravidade) – Médio (limita rotação externa e deslize anterior até 75º) – Inferior (limita rotação externa e deslize anterior acima de 75º) GLENOUMERAL Movimentos – – – – – Flexão e Extensão Adução e Abdução R t ã medial Rotação di l e Rotação R t ã llateral t l Adução e Abdução horizontal Elevação e Retorno de elevação 59 27/5/2010 OSTEOCINEMÁTICA Flexão (ADM = 180º) – – – – Deltóide porção clavicular Coracobraquial Bíceps braquial (porção longa) Peitoral maior Extensão (ADM = 50º) – – – – – Latíssimo do dorso Redondo maior Deltóide porção espinal Tríceps braquial Redondo menor OSTEOCINEMÁTICA Abdução (ADM = 170º) – Deltóide – Supraespinal Adução (ADM = 45 45º)) – Latíssimo do dorso – Redondo maior – Peitoral maior OSTEOCINEMÁTICA Rotação externa (ADM = 90º) – Infraespinal – Redondo menor – Deltóide p porção ç espinal p Rotação interna (ADM = 70º) – – – – – Subescapular Peitoral maior Latíssimo do dorso Redondo maior Deltóide porção clavicular 60 27/5/2010 OSTEOCINEMÁTICA Abdução horizontal ADM =120º – – – – Deltóide porção espinal Infraespinal Redondo menor Tríceps braquial Adução horizontal ADM = 45º – Peitoral maior – Deltóide porção clavicular OSTEOCINEMÁTICA Elevação (ADM = 170º) PLANO ESCAPULAR – Deltóide – Supraespinal – Bíceps braquial porção longa 30º ARTROCINEMÁTICA (Norkin e Levangie, 2007) 61 27/5/2010 ARTROCINEMÁTICA Flexão .rolamento puro com deslizamento anterior da cabeça umeral no final ADM Extensão .rolamento puro com deslizamento posterior no final ADM Abdução .deslizamento inferior Adução .deslizamento superior Rotação medial .deslizamento posterior Rotação lateral .deslizamento anterior ESCAPULOTORÁCICA Função – Favorece ADM de elevação – Orientar a glenóide para contato ótimo com úmero – Base estável para movimentos da cabeça umeral – Permitir comprimento ótimo da musculatura ESCAPULOTORÁCICA Age em cadeia fechada com AC e EC Movimentos – Elevação e depressão – Abdução e adução – Rotação superior e inferior 62 27/5/2010 ESCAPULOTORÁCICA Elevação – Trapézio parte descendente – Levantador da escápula – Rombóides Depressão – Latíssimo do dorso – Peitoral menor ESCAPULOTORÁCICA Abdução – Serrátil anterior – Peitoral menor Adução – Rombóides – Trapézio parte transversa ESCAPULOTORÁCICA Rotação inferior – Latíssimo do dorso – Rombóides – Peitoral menor 63 27/5/2010 ESCAPULOTORÁCICA Rotação superior – Trapézio parte descendente – Trapézio p parte p ascendente – Serrátil anterior ESCAPULOTORÁCICA ESTABILIZADORES DA ESCÁPULA Trapézio Levantador da escápula Peitoral menor Rombóides Serrátil anterior 64 27/5/2010 RITMO ESCAPULOUMERAL Movimento coordenado das articulações na elevação do ombro Proporção de 2º da GU para 1º da ET – 0 a 30º (GU) – 30º a 90º (2:1= GU/ET) – 90º a 180º (1:1= GU/ET) ESPAÇO SUBACROMIAL SUPRAESPINHAL BOLSA SUBACROMIAL LIGAMENTO CORACOACROMIAL ACRÔMIO PROCESSO CORACÓIDE SUPRAESPINHAL TUBÉRCULO MAIOR LIGAMENTO CORACOUMERAL INFRAESPINHAL SUBESCAPULAR REDONDO MENOR BÍCEPS DO BRAÇO (PORÇÃO LONGA) SUBESCAPULAR (Putz & Pabst, 2000) ESTABILIDADE ESTÁTICA 65 27/5/2010 (www.altavista.com.br, 2003) (Nordin & Frankel, 2001) (Netter, 2000) (www.altavista.com.br, 2003) 66 27/5/2010 (Netter, 2000) (Netter, 2000) ESTABILIDADE DINÂMICA 67 27/5/2010 (Netter, 2000) TRAPÉZIO PARTE DESCENDENTE • Origem: – Osso Occipital, ligamento nucal • Inserção: – Terço lateral da clavícula, acrômio • Ação: – Elevação e rotação superior da escápula – Flexão lateral e extensão cervical • Nervo: – Espinhal acessório (XI nervo craniano), ramos de C2C2-C4 TRAPÉZIO PARTE TRANSVERSA • Origem: – Processo espinhoso de C7 a T3 • Inserção: – Espinha p da escápula p • Ação: – Retração da escápula • Nervo: – Espinhal acessório (XI nervo craniano) 68 27/5/2010 TRAPÉZIO PARTE ASCENDENTE • Origem: – Processo espinhoso de T4 a T12 – Ligamento supra-espinal • Inserção: – Base da Espinha da escápula • Ação: – Depressão, retração e rotação superior da escápula • Nervo: – Espinhal acessório (XI nervo craniano) LEVANTADOR DA ESCÁPULA • Origem: – Processo transverso de C1 a C4 • Inserção: – Ângulo superior da escápula • Ação: – Elevação e rotação inferior da escápula • Nervo: – Nervo dorsal da escápula – Ramos anteriores de C3-C5 ROMBÓIDES • Origem: – Processo espinhoso de C6 a T5 • Inserção: – Borda medial da escápula • Ação: – Elevação, retração e rotação inferior da escápula • Nervo: – Escapular dorsal, C4-C5 69 27/5/2010 SERRÁTIL ANTERIOR • Origem: – Superfície lateral das oito primeiras costelas • Inserção: – Borda medial da escápula • Ação: – Protrusão e rotação superior da escápula • Nervo: – Longo torácico C5-C7 PEITORAL MENOR • Origem: – Terceira a quinta costelas • Inserção: – Processo coracóide • Ação: – Protrusão, depressão e rotação inferior da escápula • Nervo: – Peitoral medial e lateral, C6C8 PEITORAL MAIOR • Origem: – Terço medial da clavícula, esterno e cartilagem costal das seis primeiras costelas • Inserção: – Crista lateral do sulco intertubercular do úmero • Ação: – Adução, adução horizontal, rotação medial • Nervo: – Peitoral lateral (C5-C7) e medial (C8-T1) 70 27/5/2010 DELTÓIDE Três porções: Clavicular Acromial Espinal DELTÓIDE • Origem: – Terço lateral da clavícula, acrômio, espinha da escápula • Inserção: – Tuberosidade deltóidea • Ação: – Anterior: Flexão, rotação medial, adução horizontal, protrusão – Médio: abdução – Posterior: extensão, rotação lateral, abdução horizontal, retração • Nervo: Axilar, C5- C6 MANGUITO ROTADOR VISTA ANTERIOR SUBESCAPULAR VISTA POSTERIOR SUPRAESPINAL INFRAESPINAL SUPRAESPINAL REDONDO MENOR 71 27/5/2010 SUPRAESPINAL • Origem: – Fossa supra-espinal da escápula • Inserção: – Tubérculo maior do úmero • Ação: – Abdução do ombro • Nervo: – Supra escapular, C4-C6 INFRAESPINAL • Origem: – Fossa infra-espinal da escápula • Inserção: – Tubérculo maior do úmero • Ação: – Rotação lateral, adução e abdução horizontal • Nervo: – Supra-escapular, C5-C6 REDONDO MENOR • Origem: – Borda lateral da escápula • Inserção: – Tubérculo maior do úmero • Ação: – Rotação lateral, adução e abdução horizontal • Nervo: – Axilar, C5-C6 72 27/5/2010 SUBESCAPULAR • Origem: – Fossa subescapular • Inserção: – Tubérculo menor do úmero • Ação: – rotação medial, adução e adução horizontal • Nervo: – Subescapular REDONDO MAIOR • Origem: – Borda lateral da escápula (inferiormente) • Inserção: – Crista abaixo do tubérculo menor • Ação: – Extensão, adução e rotação medial • Nervo: – Toracodorsal, C5-C7 LATÍSSIMO DO DORSO • Origem: – Processo espinhoso de T7 a L5 (fáscia toracolombar), superfície posterior do sacro, crista ilíaca e três últimas costelas • Inserção: ç – Crista medial do sulco intertubercular do úmero • Ação: – Extensão, adução e rotação medial – Depressão da escápula • Nervo: – Toracodorsal, C6-C8 73 27/5/2010 CORACOBRAQUIAL • Origem: – Processo coracóide • Inserção: – Superfície medial do úmero • Ação: – Flexão e adução do ombro • Nervo: – Musculocutâneo, C5-C7 BÍCEPS BRAQUIAL • Origem: – Porção longa: Tubérculo supraglenoidal – Porção curta: processo coracóide • Inserção: – Tuberosidade radial • Ação: – Flexão do cotovelo, supinação antebraço • Nervo: – Musculocutâneo, C5-C6 TRÍCEPS BRAQUIAL • Origem (porções): – Longa: tubérculo infraglenoidal – Lateral: parte inferior do tubérculo maior – Medial: região g posterior p do úmero • Inserção: – Olécrano • Ação: – Extensão e adução do ombro – Extensão do cotovelo • Nervo: – Radial, C7-C8 74 27/5/2010 ESTABILIDADE DINÂMICA (Rockwood & Matsen, 2002) ESTABILIDADE DINÂMICA (Rockwood & Matsen, 2002) ESTABILIDADE DINÂMICA (Rockwood & Matsen, 2002) 75 27/5/2010 ESTABILIDADE DINÂMICA Bíceps braquial -Efeito “suspensório” (Rockwood & Matsen, 2002) DISFUNÇÕES DO COMPLEXO ARTICULAR DO OMBRO MECANISMOS DE LESÃO (www.google.com.br, 2008) 76 27/5/2010 MECANISMOS DE LESÃO (www.altavista.com.br, 2003) MECANISMOS DE LESÃO (www.google.com.br, 2008) MECANISMOS DE LESÃO (www.altavista.com.br, 2003) 77 27/5/2010 MECANISMOS DE LESÃO (www.altavista.com.br, 2003) MECANISMOS DE LESÃO (www.altavista.com.br, 2003) MECANISMOS DE LESÃO (www.altavista.com.br, 2003) (www.google.com.br, 2008) 78 27/5/2010 MECANISMOS DE LESÃO (www.altavista.com.br, 2003) ARREMESSO (www.google.com.br, 2008) Complexo do Ombro • Dor no ombro = queixa comum • Revisões Sistemáticas = resultados de estudos sobre a eficácia das intervenções inconclusivos • Métodos de avaliação (e tratamento) mais adequados 79 27/5/2010 Complexo do Ombro • Avaliação da postura do ombro: – Postura alterada lesões cinemática alterada – Principal alteração postural: Postura de protusão de ombros: • Cerca de 70% da população (GriegelMorris et al., 1992) • Associada a diversas patologias Complexo do Ombro • Postura de protusão de ombros: – Sub-componentes (empírico): • • • • Inclinação anterior da escápula; Rotação medial da escápula (alamento); Protração da escápula; Rotação medial do úmero. – Patologias associadas: • Síndrome do impacto (SI) - (SOLEM-BERTOFT et al., 1993; BROSSMANN et al., 1996) • Instabilidade Gleno-umeral (WEISER et al., 1999) • Dor inter-escapular (GRIEGEL-MORRIS et al., 1992) • Lesões nervosas (KAUPPILA, 1993, JULIUS et al., 2003) Complexo do Ombro • Postura de protusão de ombros: – Avaliação: • Foto lateral: – Marcas em C7 e lateral do acrômio – Quantificação – Qto. mais agudo o ângulo maior a protusão – Medir pré e pós – Confiabilidade alta 80 27/5/2010 Complexo do Ombro • Postura de protusão de ombros: – Avaliação das causas: • Encurtamentos musculares • Hipertrofias seletivas • Desequilíbrios de força (?) Complexo do Ombro • Avaliação do Ritmo escapuloumeral: – Formulação de hipóteses – Não guia diretamente a intervenção Complexo do Ombro • Hipóteses: – Fraqueza de serrátil – Fraqueza de rombóides e/ou trap. médio – Fraqueza de trapézio inferior – Fraqueza de rotadores (manguito) – Retesamento da cápsula posterior (hipomobilidade uni ou multidirecional) 81 27/5/2010 OMBRO DOLOROSO Tendinite / Tendinose Capsulite adesiva Instabilidade Síndrome do Impacto Bursite Ombro hemiplégico SÍNDROME DO IMPACTO Definição (arco acromial) (Neer, 1972; Belling-Sørensen e Jøgersen, 2000) Alta prevalência (Michener, 2003) Fases (Neer, 1972, 1973, 1983) Implicações (Alleguci et al., 1994; Glousman, 1993; Schmitt e Snyder-Mackler, 1999; Meister, 2000) Controvérsias (Fu et al., 1991) SÍNDROME DO IMPACTO Etiologia – Trauma – Degeneração do tendão (envelhecimento) – Hipovascularização na “zona crítica” (inserção do supraespinal na tubérculo maior do úmero) – Pinçamento subacromial 82 27/5/2010 SÍNDROME DO IMPACTO Quadro Clínico – Dor – Arco doloroso: situado entre 60 e 120º – Movimentos dolorosos: trabalhar com o MS acima do nível do ombro, trabalhar com as mãos acima da cabeça, levar o braço às costas, rotação medial – Testes irritativos SÍNDROME DO IMPACTO Epidemiologia – Acima de 40 anos de idade – Membro dominante – Forma do acrômio (Bigliani) SÍNDROME DO IMPACTO Supra-espinal Bursa subdeltóidea Bursa subacromial Ligamento coracoacromial 83 27/5/2010 SÍNDROME DO IMPACTO Fase I - Ocorre tipicamente na faixa etária abaixo de 25 anos, - Caracteriza-se como um quadro de dor aguda que se segue a esforço prolongado ou exacerbado, no esporte ou na profissão. - É um quadro reversível. - Pode ocorrer edema e hemorragia em nível da bolsa e tendões - A incapacidade temporária causada pela dor pode levar a um quadro de disfunção do membro acometido. SÍNDROME DO IMPACTO Fase II - - Observa-se um processo inflamatório crônico, levando a um quadro de fibrose e espessamento da bolsa, além da tendinose. Ocorre entre os 25 e 40 anos de idade, especialmente em atletas Tem como diagnósticos diferenciais mais importantes a capsulite adesi a e a tendinite calcária na fase crônica adesiva crônica. Dor crônica após atividades com elevação do membro superior; a dor na rotação medial, como ao vestir-se,ou durante a natação; e a dor noturna, especialmente no decúbito ipsilateral. Não há rotura completa do manguito rotador, mas poderá existir rotura parcial. O déficit funcional causado pela dor pode levar ao erro diagnóstico de rotura do manguito. SÍNDROME DO IMPACTO Fase III - - - Rotura completa de um ou mais tendões e um quadro clínico de dor constante e perda da força de elevação do membro superior, que vai variar de discreta e perceptível, a intensa e com incapacidade de elevação ativa do membro atingido contra a força da gravidade. Ocorre mais frequentemente em indivíduos com mais de 40 anos de idade. A crepitação subacromial é sinal clínico muito significativo. Contudo, o teste de Jobe, que identifica a rotura do tendão supra-espinal (90% dos casos), e o teste de Patte, específico para o diagnóstico de roturas do infra-espinal (25% dos casos), são as principais características clínicas. Outros tendões podem estar rompidos (subescapular -24% dos casos e tendão da cabeça longa biciptal - 10% dos casos). 84 27/5/2010 TESTES DIAGNÓSTICOS COMPROMETIMENTO TENDÍNEO Manobra de Neer Faz-se a elevação passiva do membro Fazacometido com o ombro em rotação medial, extensão do cotovelo e pronação do antebraço, provocando o choque da inserção do suprasupra-espinal contra a borda ântero ântero--inferior do acrômio. TESTES DIAGNÓSTICOS COMPROMETIMENTO TENDÍNEO Manobra de Hawkins O paciente apoia o membro superior acometido, cotovelo fletido 90 graus, sobre o membro contralateral do examinador, colocado em extensão e com a mão apoiada sobre o ombro do paciente. Faz-se rápida manobra de rotação medial, que provoca o atrito do tendão supra-espinal contra a borda ântero-inferior do acrômio e ligamento coracoacromial. TESTES DIAGNÓSTICOS COMPROMETIMENTO TENDÍNEO Manobra de Yocum Paciente apoia a mão no ombro contralateral, enquanto passivamente eleva-se o membro pelo cotovelo, provocando o atrito entre a inserção do supra-espinal e o arco coracoacromial. Quando esse teste se apresentar fortemente positivo e os demais se apresentarem muito menos dolorosos, recomenda-se observar a articulação acromioclavicular,onde provavelmente estará situado o processo inflamatório. 85 27/5/2010 TESTES DIAGNÓSTICOS COMPROMETIMENTO TENDÍNEO Teste Palm up (Exclusivo para o tendão da cabeça longa do bíceps) Membro superior com ombro em rotação lateral, cotovelo em extensão, supinação, exerce-se uma força de elevação no membro a partir da horizontal contrária à força de abaixamento feita horizontal, pelo examinador. A positividade é indicada pela dor, na exata correlação topográfica do tendão da cabeça longa do bíceps, através do sulco intertubercular e braço. TESTES DIAGNÓSTICOS COMPROMETIMENTO TENDÍNEO Teste de Yeargason Teste "irritativo" para a cabeça longa do bíceps. Palpação ao longo do sulco intertubercular, enquanto o paciente realiza flexão do cotovelo e supinação contra resistência. Também específico para investigação da cabeça longa do bíceps, é feito com o cotovelo fletido 90º, junto ao tronco e com o antebraço pronado. Pede-se ao paciente para tentar fazer a supinação contra resistência. A manifestação da dor no sulco intertubercular indica, como no teste anterior, a presença de tendinose biciptal. TESTES DIAGNÓSTICOS INTEGRIDADE DOS TENDÕES Teste de Jobe Avaliação do músculo supra-espinal, sua positividade fornece o diagnóstico da rotura com 90% de chance de acerto. Paciente em ortostatismo, membros superiores em abdução 90º,, rotação medial de ombros e em extensão de cotovelo, 90 pronação, no plano escapular. O examinador faz uma força de abaixamento nos membros, comparativa, enquanto o paciente tenta resistir simultaneamente. Se a manobra negativar-se, estaremos diante de um tendão íntegro. Se persistir a perda de força, estaremos provavelmente diante da rotura tendínea. Um resultado falso positivo ou duvidoso pode surgir, devido à interferência da dor. 86 27/5/2010 TESTES DIAGNÓSTICOS INTEGRIDADE DOS TENDÕES Teste de Patte Avaliação do infra-espinal, é feito com o paciente em ortostatismo, membro superior abduzido 90º no plano frontal e cotovelo fletido 90º. Solicita-se ao paciente que resista à força de rotação medial feita pelo examinador. A resistência diminuída no lado acometido significará provável rotura no tendão infra-espinal. A impossibilidade de manter-se o membro na posição do exame devido à queda do antebraço em rotação medial (“drop arm”), não conseguindo vencer a força da gravidade, indica uma lesão extensa do manguito, com envolvimento completo do infraespinal. TESTES DIAGNÓSTICOS INTEGRIDADE DOS TENDÕES Teste de Rotura da porção longa do Bíceps Nem sempre a retração distal do músculo bíceps é facilmente percebida ao exame físico. Por isso, procura-se detectá-la detectá la, solicitando ao paciente que faça uma força de flexão, enquanto o examinador faz a palpação no sulco intertubercular com os polegares. Pode-se, às vezes, detectar o tendão rompido. TESTES DIAGNÓSTICOS INTEGRIDADE DOS TENDÕES Teste Lift off (Teste de Retirada ou Teste de Gueber) Avalia a integridade do músculo subescapular. O paciente não consegue afastar a mão em rotação medial máxima, colocada sobre o dorso dorso, em nível de L3 L3, quando o tendão subescapular encontra-se rompido. Em pacientes com impossibilidade de realizarem a rotação medial máxima, é substituído por uma manobra em que o paciente se posiciona com a mão junto ao abdomem e o examinador tenta afastá-la em movimento de rotação lateral. Na presença de rotura do subescapular, o paciente não conseguirá impedir o afastamento da mão ao mesmo tempo que o cotovelo se afasta do corpo. (Teste de Napoleão) 87 27/5/2010 TENDINITE CALCÁREA Depósito de sais de cálcio no manguito rotador Localização mais comum (80%) é no tendão do supraespinhal (“zona crítica”) Etiologia desconhecida Mulheres 3:1 homem Bilateralidade em 25 a 50% dos casos 60% dos casos são assintomáticos Os depósitos são reabsorvidos ao longo do tempo A ressecção do depósito era a cirurgia de ombro mais frequente no passado A cirurgia hoje é rara devido à eficácia do tratamento medicamentoso e fisioterapêutico CAPSULITE ADESIVA A cápsula articular está espessada, inelástica e friável Dor no ombro com perda progressiva da ADM ativa e passiva Mais frequente no ombro não dominante Mulheres com mais de 40 anos de idade (Pós menopausa) Primária (Idiopática) Secundária a trauma, cirurgia, imobilizações, diabetes, doenças da tireóide, hemiplegia, tendinites CAPSULITE ADESIVA Fase dolorosa: Início súbito, gradual, que atrasa a ida ao consultório, pois opaciente acha que é algo banal e utiliza menos o membro afetado Fase de rigidez: Dificuldade progressiva de mobilidade do ombro Dor leve e persistente Fase do “descongelamento”: Retorno da ADM ao longo de meses de evolução, que pode manter uma restrição permanente 88 27/5/2010 INSTABILIDADE Aumento dos movimentos translatórios Unidirecional Multidirecional Propriedade na qual uma articulação não retorna à posição inicial após perturbação INSTABILIDADE Dor Limitação ou perda de função Degeneração Impacto Compressão nervosa Lesão Manguito Rotador INSTABILIDADE IMPATCO INSTABILIDADE ATROFIA DOR INBIÇÃO 89 27/5/2010 FATORES RELACIONADOS À ESTABILIDADE Superfície articular (congruência entre cabeça do úmero e cavidade glenóide) (Ozaki, 1989; McQuade et al.; 1998; Veeger e Vander Helm, 2008) FATORES RELACIONADOS À ESTABILIDADE Mobilidade articular (relação entre a força de compressão e cisalhamento) Componente do tipo bola-soquete COMPRESSÃO CONCAVITÁRIA (Ozaki, 1989; McQuade et al.; 1998; Veeger e Vander Helm, 2008) FATORES RELACIONADOS À ESTABILIDADE Pressão articular negativa (Ozaki, 1989; McQuade et al.; 1998; Veeger e Vander Helm, 2008) 90 27/5/2010 FATORES RELACIONADOS À ESTABILIDADE Atividade muscular CONTENTOR ATIVO alavanças, sinergismos, cocontração CONTENTOR PASSIVO trofismo muscular (Ozaki, 1989; McQuade et al.; 1998; Veeger e Vander Helm, 2008) FATORES RELACIONADOS À ESTABILIDADE Sistema sensório-motor (Receptores articulares, musculares, ligamentares, capsulares, fuso muscular) (Ozaki, 1989; McQuade et al.; 1998; Veeger e Vander Helm, 2008) FATORES RELACIONADOS À ESTABILIDADE Parâmetros de atuação e interação das estruturas articulares e teciduais Dif Diferenças iindividuais di id i para controle t l e estabilidade t bilid d do d movimento i t Desenvolvimento de modelos paciente-específicos nos níveis de decisões clínicas e preventivas 91 27/5/2010 ESTABILIDADE ↔ MOBILIDADE ESTABILIDADE MOBILIDADE Análise Eletromiográfica do Trapézio e Serrátil Anterior e do Desempenho dos Rotadores do Ombro em Indivíduos com Síndrome do Impacto Geraldo Fabiano de Souza Moraes Orientadora: Profª Drª Luci Fuscaldi Teixiera-Salmela EEFFTO - DFIT - UFMG (J Shoulder Elbow Surg 2008;17:48S-53S) 92 27/5/2010 AÇÃO MUSCULAR DINÂMICA Capacidade do sistema em lidar com forças intrínsecas e extrínsecas Equilíbrio entre estabilidade e mobilidade Artrocinemática e Osteocinemática (Itoi et al., 1994; Wilk et al., 1997; Wuelker et al. 1998; Shmitt e Snyder-Mackler, 1999) IMPLICAÇÕES CLÍNICAS Compensações Sobrecarga funcional DEMANDA x CAPACIDADE Disfunção e Incapacidade (Ludewig e Cook, 2000; Meister, 2001; Wang e Cochrane, 2001) IMPLICAÇÕES CLÍNICAS GRANDE FORÇA DE CISALHAMENTO SUPERIOR IMPACTO (Wuelker et al., 1994; Ludewig e Cook, 2000; Doukas e Speer, 2001) 93 27/5/2010 COMPLICAÇÕES (Bigliani et al., 1986) (Rockwood e Matsen, 2002) ANÁLISE FUNCIONAL Estudos EMG e desempenho muscular isolados (Wasdworth e Bullock-Saxton, 1997, Cools et al., 2002, 2003) Estudos em simulação computacional (Van Der Helm et al.; 1994) Estudos com atletas (Rupp et al., 1995; Meister, 2000; Wang e Cochrane, 2001 Cools et al., 2002, 2003, 2004) Necessidade de avaliações e análises funcionais RELEVÂNCIA Alta prevalência - Prevenção Incapacitante D Degeneração ã Compensações Comprometimento funcional Reabilitação - Recidiva 94 27/5/2010 OBJETIVOS Investigar o padrão de ativação e o tempo de latência dos estabilizadores da escápula e analisar desempenho muscular dos rotadores do ombro em indivíduos com síndrome do impacto HIPÓTESES NULAS H1: no padrão de ativação muscular dos NÃO HAVIA DIFERENÇA estabilizadores da escápula de indivíduos com e sem síndrome do impacto H2: no tempo de latência muscular dos estabilizadores da escápula H3: no desempenho muscular rotadores do ombro dos METODOLOGIA 95 27/5/2010 Estudo transversal Amostra de conveniência - 20 participantes (40 ombros) 10 do Grupo Impacto (GI) (20 ombros) 10 do Grupo Controle (GC) (20 ombros) - Ambos os gêneros - Idade entre 20 a 40 anos - Emparelhamento da amostra gênero idade dominância atividade física CRITÉRIOS DE DIAGNÓSTICO AAOS - da ADM do ombro - Dor a partir 60º abdução do ombro - Dor à palpação na região articular - Testes de Neer e Hawkins + CRITÉRIOS DE INCLUSÃO - GI Ter idade entre 20 - 40 anos Ter diagnóstico de síndrome do impacto no ombro, grau I ou II, unilateral Assinar o termo de consentimento livre e esclarecido 96 27/5/2010 CRITÉRIOS DE EXCLUSÃO - GI Cirurgia nos ombros Estar em tratamento fisioterapêutico Sinais de instabilidade nos ombros Alt Alterações õ degenerativas d ti graves nos ombros b Apresentar acrômio tipo III (ganchoso) Incapaz de realizar os testes Quadro álgico incapacitante Hipertenso ou cardiopata descompensado Problemas de compreensão CRITÉRIOS DE INCLUSÃO - GC Não praticar atividades com as mãos acima da cabeça Não ter sido submetido à cirurgia nos ombros Não apresentar limitações de movimento nos MMSS Não apresentar instabilidade nos ombros Não apresentar doença que impossibilitasse os testes Não apresentar alterações congênitas nos MMSS Não apresentar problemas de compreensão INSTRUMENTOS ELETROMIÓGRAFO (padrão de ativação e o tempo de latência dos estabilizadores da escápula) 97 27/5/2010 INSTRUMENTOS DINAMÔMETRO ISOCINÉTICO (desempenho muscular dos rotadores do ombro) INSTRUMENTOS ANTEPARO SIMULADOR DO PLANO ESCAPULAR (posicionamento para teste) PROCEDIMENTOS Contato prévio - Não fazer atividade física MMSS 24h antes, e além do habitual - Vestimenta adequada - Esclarecimentos necessários 98 27/5/2010 PROCEDIMENTOS Esclarecimento dos objetivos do estudo e assinatura do termo de consentimento Dados demográficos Avaliação física ELETROMIOGRAFIA Lado D (padronização) Preparo da pele e colocação dos eletrodos - Limpeza e preparo dos eletrodos - Exposição região colocação dos eletrodos - Tricotomia e limpeza da pele COLOCAÇÃO DOS ELETRODOS Pontos de colocação dos eletrodos (Cram et al., 1998) 99 27/5/2010 CAPTAÇÃO SINAL EMG Movimentos específicos de contração muscular Verificação do sinal EMG (Acqknowledge®) Reforço na fixação dos eletrodos POSICIONAMENTO PARA O TESTE Ortostatismo - descalço Adequação do anteparo ao indivíduo Colocação do eletrogoniômetro Calibração do eletrogoniômetro (Acqknowledge®) TESTE DE ELEVAÇÃO DOS OMBROS 100 27/5/2010 PROCESSAMENTO DA EMG Programa Acqknowledge® Filtragem e retificação dos sinais Determinação do início do recrutamento muscular (on set) - Luz (comando início do movimento) - Tempo que excedia 2 SD em relação a X¯ e mantido por 50 ms (dados oferecidos pelo programa Acqknowledge®) (Hodges e Bui, 1996; Brindle, et al., 1999; Frank et al., 2000) Determinação do padrão de recrutamento muscular (observação do tempo de latência) DINAMOMETRIA - POSICIONAMENTO Calibração inicial padrão Atividade inicial preparatória (alongamento RL e RM) Cadeira a 10º de inclinação (supino) Paralela ao eixo do dinamômetro Acessório rotatório (posição 0 de rotação) POSICIONAMENTO - ACESSÓRIO ROTATÓRIO 101 27/5/2010 ALINHAMENTO e ESTABILIZAÇÃO 40º 90º 50º PROTOCOLO DO TESTE ISOCINÉTICO Lado assintomático GI Lado dominante GC (padronização) (Leroux et al., 1994) Modo concêntrico/excêntrico RL e RM Velocidades: 60o/s e 180o/s (1’ intervalo) Treino de familiarização (5 repetições submáximas em ambas velocidades) 5 repetições esforço máximo (estímulo verbal) 10’ descanso da RL para RM ANÁLISE ESTATÍSTICA Programa SPSS for Windows 10.0.7 Teste normalidade (Shapiro-Wilk) Teste igualdade de variância (Levene) Análise descritiva dos dados amostrais ANOVA (2 X 2) 0,05 102 27/5/2010 VARIÁVEIS ANALISADAS EMG Padrão de ativação do trapézio e serrátil anterior Tempo p de latência do trapézio p e serrátil anterior DINAMOMETRIA ISOCINÉTICA Razão de trabalho isocinético antagonista/agonista dos rotadores mediais e laterais do ombro (O trabalho foi normalizado pelo peso corporal) RESULTADOS 20 participantes (40 ombros) GI: 6 Mulheres (60%) e 4 Homens (40%) GC: 6 Mulheres (60%) e 4 Homens (40%) Variável GI (n=10) GC (n=10) Idade (anos) 28 6 ± 5 28,6 5,89 89 29 0 5,35 29,0 5 35 Massa (Kg) 60,27 11,79 58,2 11,05 Estatura (m) 1,65 0,08 1,65 0,06 Índice de Massa Corporal (Kg/m²) 21,91 2,89 21,12 3,13 2,8 ± 1,55 - Início dos Sintomas (meses) 103 27/5/2010 PADRÃO DE ATIVAÇÃO MUSCULAR - GC INÍCIO DO MOVIMENTO TÉRMINO DO MOVIMENTO TSD TMD TID SAD TSE TME TIE SAE PADRÃO DE ATIVAÇÃO MUSCULAR - GI INÍCIO DO MOVIMENTO TÉRMINO DO MOVIMENTO TSD TMD TID SAD TSE TME TIE SAE TEMPO DE LATÊNCIA MUSCULAR p < 0,001 2,5 * 2 * * * 1,5 ms s GI GC 1 * 0,5 * * * 0 TSAF TSNAF SAAF SANAF TMAF TMNAF TIAF TINAF 104 27/5/2010 RAZÃO DE TRABAHO ISOCINÉTICO ANTAGONISTA/AGONISTA 3 p > 0,1 2,5 2 GI 15 1,5 GC 1 0,5 0 EL/CM 60º/s AF EL/CM 60º/s NAF EL/CM 180º/s AF EL/CM 180º/s NAF EM/CL 60º/s AF EM/CL 60º/s NAF EM/CL 180º/s AF EM/CL 180º/s NAF DISCUSSÃO PADRÃO DE ATIVAÇÃO MUSCULAR Os grupos apresentaram padrão de ativação muscular similar. O mesmo ocorreu na comparação entre os lados TS SA TM TI 105 27/5/2010 TEMPO DE LATÊNCIA MUSCULAR O tempo de latência muscular foi menor no Grupo Controle para todos os músculos músculos. O mesmo ocorreu na comparação entre os lados Grande variabilidade no Grupo Impacto Wadsworth e Bullock-Saxton (1997) encontraram padrão de ativação muscular e valores do tempo de latência muscular similares seguindo protocolo de teste similar (TS: 217ms; SA: 270ms; TI: 546ms). Encontraram também grande variabilidade nos valores do tempo de latência muscular em nadadores com Síndrome do Impacto Cools et al. (2003) encontraram diferenças no tempo de recrutamento muscular em atletas com e sem Síndrome do Impacto DO TEMPO DE LATÊNCIA MUSCULAR PERDA DO SINERGISMO MUSCULAR DO CONTATO DA ESÁPULA NO GRADIL COSTAL DO ESPAÇO SUBACROMIAL SÍNDROME DO IMPACTO 106 27/5/2010 SEM IMPACTO COM IMPACTO Ludewig e Cook (2000) utilizando um protocolo de sobrecarga reportaram um aumento na atividade do TS e TI e uma diminuição na atividade do SA Cools et al. (2002) encontraram mesmo padrão de ativação aplicando um protocolo pré e pós pós-fadiga fadiga induzida, porém o tempo de latência muscular e o tempo de reação foram maiores no pós-fadiga McQuade et al. (1998) encontraram diminuição na atividade EMG do TS, SA e TI pós-fadiga induzida 107 27/5/2010 DA DEMANDA COMPROMETIMENTO DA ESTABILIDADE ALTERAÇÕES NO CONTROLE DINÂMICO SINCRONISMO DAS UNIDADES MOTORAS ADAPTAÇÕES COMPENSATÓRIAS INCAPACIDADE FUNCIONAL (David et al., 2000; Hess, 2000; Magarey e Jones, 2003) DESEMPENHO MUSCULAR Todas as razões de trabalho isocinético antagonista/agonista não apresentaram diferenças significativas para os grupos em ambas velocidades. O mesmo ocorreu na comparação entre os lados Observou-se também uma grande variabilidade para todas as medidas na velocidade de 180o/s É possível que a similaridade do desempenho muscular seja ao fato da estabilização mecânica induzida da escápula VANTAGEM MECÂNICA AOS ROTADORES DO OMBRO 108 27/5/2010 ESTABILIZAÇÃO MECÂNICA DA ESCÁPULA POSICIONAMENTO CORRETO NO GRADIL COSTAL DIMINUIÇÃO DA DOR SEM MOVIMENTOS COMPENSATÓRIOS RELAÇÃO COMPRIMENTO-TENSÃO DO MANGUITO ROTADOR CAPACIDADE DE GERAR TORQUE Warner et al. (1990) encontraram diferenças na razão de pico de torque dos RM e RL do ombro em indivíduos com instabilidade e com e sem Síndrome do Impacto, nas velocidades de 90o/s e 180o/s em ortostatismo Leroux et al. (1994) encontraram diferenças no pico de torque dos RM e RL entre grupos e lados comparandose indivíduos com e sem síndrome do impacto e os que evoluíram para acromioplastia, nas velocidades de 60o/s e 180o/s na posição sentada Rupp et al. (1990) descreveram que nadadores comparados a não nadadores produziram um pico de torque maior apenas durante a RM, nas velocidades de 60o/s e 180o/s em supino p Wang e Cochrane (2001) descreveram resultados similares em jogadores de vôlei 109 27/5/2010 Ng e Lam (2001) encontraram diferenças significativas na razão de trabalho isocinético antagonista/agonista em jogadores de Badminton, comparando o lado dominante ao não dominante na velocidade de 120o/s em supino Noffal (2003) encontrou diferenças significativas na razão de pico de torque excêntrico/concêntrico apenas no ombro dominante de arremessadores comparados a não arremessadores na velocidade de 300o/s em supino CONTROVÉRSIAS POSICIONAMENTO PARA O TESTE DESVANTAGEM MECÂNICA ATLETAS x NÃO ATLETAS DOMINANTE x NÃO DOMINANTE ESPECIFIDADE DO TREINAMENTO CONCLUSÕES 110 27/5/2010 Avaliação qualitativa e quantitativa dos movimentos Padrão de ativação muscular Aumento do tempo de latência muscular AGRAVAMENTO DA SINTOMATOLOGIA RESPERCUSSÕES NA CINEMÁTICA DO OMBRO DESEQUILÍBRIOS MUSCULARES MOVIMENTOS COMPENSATÓRIOS DESVIOS POSTURAIS Mobilidade e posicionamento corretos da escápula CONTROLE NEUROMUSCULAR SINCRONISMO DAS UNIDADES MOTORAS MELHORA DO DESEMPENHO MUSCULAR CINEMÁTICA ESCAPULAR DINÂMICA MUSCULAR DINÂMICA MUSCULAR CINEMÁTICA ESCAPULAR COMPROMETIMENTO FUNCIONAL 111 27/5/2010 Por que alguns músculos exibem atividade antecipatória durante uma determinada tarefa motora? (Nordin & Frankel, 2001) 112 27/5/2010 Análise do Posicionamento Escapular e o Grau de Incapacidade dos Membros Superiores de Médicos Ultra-sonografistas Acadêmicas: Fernanda Moreira Gonçalves Júnia Darth Silva Natália Spindola Soares Orientador: Prof. Geraldo Fabiano de Souza Moraes, MSc Centro Universitário Newton Paiva CORRELAÇÃO ENTRE POSICIONAMENTO ESCAPULAR, ANÁLISE POSTURAL FUNCIONAL E GRAU DE INCAPACIDADE DOS MEMBROS SUPERIORES (DASH BRASIL) EM MÉDICOS ULTRA-SONOGRAFISTAS Geraldo Fabiano de S Moraes, Fernanda M Gonçalves, Júnia D Silva, Natália S Soares (Radiologia Brasileira 2008; accept) BIOMECÂNICA Forma das superfícies articulares + Estruturas ligamentares + Cápsula articular GRAUS DE LIBERDADE E ESTABILIDADE (Hamill; Knutzen,1999; Schenkman; Cartaya, 1987) 113 27/5/2010 BIOMECÂNICA ESCÁPULA Fina lâmina óssea que serve de inserção para vários músculos que irão manter a estabilidade e garantir mobilidade do complexo articular (Rockwood; Matsen III, 2002) BIOMECÂNICA Insuficiência ativa X Elevação funcional (Kisner; Colby,1998) Grandes resistências e g grandes repetições p ç Sobrecarga articular (Couto, 2002) Hipomobilidade e hipermobilidade (Kisner; Colby, 1998) DADOS EPIDEMIOLÓGICOS Profissionais com o MS abduzido Alterações da relação mobilidade estabilidade mobilidade-estabilidade (Downar; Saueers, 2005) Dor no ombro e disfunção: 20% da população (Oliveira et al., 2005) Situações que levam à sobrecarga articular (Cotê et al., 2005) 114 27/5/2010 DADOS EPIDEMIOLÓGICOS Atividades ocupacionais como a do médico ultra-sonografista Fatores de risco para lesões musculoesqueléticas (Cotê et al., 2005; Oliveira et al., 2005) DADOS EPIDEMIOLÓGICOS Com o aumento da tecnologia, da duração de exames de ultra-sonografia e dos riscos observados 80% dos médicos relatam sintoma (David, 2005; Oliveira et al., 2005) OBJETIVOS Analisar e mensurar o posicionamento escapular e correlacioná-lo à incapacidade do MS, por meio da aplicação do Questionário de Incapacidade do Braço, Ombro e Mão (DASH Brasil) e da análise postural durante as atividades profissionais de médicos ultra-sonografistas 115 27/5/2010 HIPÓTESES NULA H1: no ângulo de inclinação escapular de médicos ultra-sonografistas sintomáticos comparado ao dos assintomáticos Não havia diferença H2: no grau de incapacidade do MS H3: na análise postural funcional do MS MATERIAIS e MÉTODOS DELINEAMENTO DO ESTUDO e AMOSTRA Estudo transversal Amostra de conveniência - 18 participantes (36 ombros) 09 do Grupo Sintomático (18 ombros) Cinco mulheres e quatro homens 09 do Grupo Assintomáitco (18 ombros) Quatro mulheres e cinco homens - Qualquer gênero - Idade entre 27 a 52 anos - Sedentário 116 27/5/2010 DELINEAMENTO DO ESTUDO e AMOSTRA Estudo Transversal Pelo menos 1 ano de atividade profissional (variou de 18 meses a 20 anos) A quantidade de exames realizados por dia (variou de 10 a 30) CRITÉRIO DE INCLUSÃO E EXCLUSÃO Grupo Sintomático (GS) G Grupo Assintomático A i t áti (GA) Esclarecimento sobre os objetivos, protocolo de investigação proposto e termo de consentimento INSTRUMENTOS INCLINÔMETRO DIGITAL (ângulo de inclinação escapular) Excelente validade (r=0,74-0,92) Alta confiabilidade (CCI=0,89-0,96) (Johnson et al., 2001) Alta confiabilidade (CCI=0,97-0,99) (Borsa et al., 2003) 117 27/5/2010 QUESTIONÁRIO DE INCAPACIDADE DO BRAÇO, OMBRO E MÃO (DASH Brasil) Elaborado originalmente no idioma inglês denominado The Disability of the Arm, Shoulder and Hand (DASH) Questionnaire (Hudak et al., 1996) Adaptado transculturalmente para o português do Brasil (Orfale et al., 2005) Tem o objetivo de mensurar a incapacidade física e sintomas dos MMSS em uma população heterogênea DASH Brasil Contém 30 questões - 2 itens para função física, 6 para sintomas e 3 para função social. Em adição, existem 2 módulos ó de quatro itens opcionais: um para atletas/músicos e outro para trabalhadores em geral. Os itens são pontuados com valores prédeterminados e calculados por fórmulas estabelecidas. INSTRUMENTOS ANÁLISE POSTURAL FUNCIONAL (posicionamento do MS durante a ultra-sonografia) - Medida do ângulo funcional - Posicionamento dos marcadores cutâneos Referências anatômicas: C7 e T 7 acrômio e epicôndilo lateral - Registro do posicionamento funcional 118 27/5/2010 PROCEDIMENTOS ACRÔMIO C7 Acrômio C7 T7 EPICÔNDILO LATERAL FIGURA 2 - Posicionamento dos marcadores cutâneos para análise postural do MS durante a realização do exame de ultra-som T7 Epicôndilo Lateral PROCEDIMENTOS Estudo-piloto - 3 avaliadores para confiabilidade intra-examinador do ângulo de inclinação escapular - 3 Voluntários (6 ombros) - Após sete dias as medidas foram repetidas - Determinação do CCI (Statistical Package of Social Science for Windows - SPSS) - Neste estudo o avaliador obteve CCI de 0,94 PROCEDIMENTOS Coleta de dados - Termo de consentimento livre e esclarecido - Entrevista E t i t individual i di id l - Anamnese - Exame físico - Aplicação do DASH Brasil 119 27/5/2010 PROCEDIMENTOS - Posicionamento do inclinômetro digital na espinha da escápula - Posição de repouso, 30º, 60º, 90º e 120º nos planos sagital - frontal - escapular - Leitura e registro dos valores Primeiro Avaliador Segundo Avaliador PROCEDIMENTOS - Registro do ângulo funcional do posicionamento do MS durante execução da ultra-sonografia - Registro estático câmera fotográfica digital - Foi utilizado o programa AutoCAD® 2004 para análise do posicionamento do MS PROCEDIMENTOS 120 27/5/2010 ANÁLISE ESTATÍSTICA Programa SPSS for Windows 11.0.1 Teste normalidade (Shapiro (Shapiro-Wilk) Wilk) Teste igualdade de variância (Levene) Análise descritiva dos dados amostrais ANÁLISE ESTATÍSTICA Teste t-Student para amostras independentes (análise postural funcional dos MMSS) Teste U U-Mann Mann Whitney (comparar os valores encontrados no DASH Brsil) ANOVA (investigar diferenças entre os grupos e os lados para todas as variáveis ângulo de inclinação escapular) Correção de Bonferroni para determinação da diferença 0,05 RESULTADOS 121 27/5/2010 POSICIONAMENTO FUNCIONAL DO MS ÂNGULO DE P OS ICIONAM M E NTO DO M S Não houve diferença significativa entre o GS e GA 80 70 GS 38º a 78º 51,78º ± 15,11 GA 34º a 76º 53,89º 53 89º ± 14,30 14 30 p = 0,765 60 50 Sintomático 40 Assintomático 30 20 10 0 1 GRUPOS ANÁLISE DO DASH Brasil Houve diferença significativa entre o GS e GA para as 30 primeiras questões 35 GS 2,5 a 45,5 16,16 ± 13,18 GA 0a5 1,11 ± 1,81 30 25 QIBOM Sintomático 20 p = 0,001 15 * Assintomático 10 5 0 1 GRUPOS ANÁLISE DO DASH Brasil Houve diferença significativa entre o GS e GA para o módulo opcional QIBOM M ódulo opciona al para trabalhadores 60 GS 0 a 56,25 27,08 ± 20,96 GA 0 a 25 4,16 ± 8,83 50 40 p = 0,012 30 20 * Sintomático Assintomático 10 0 1 GRUPOS 122 27/5/2010 ÂNGULO DE INCLINAÇÃO ESCAPULAR Houve diferença significativa no plano frontal a 90 90ºº e 120 120º, º, comparando comparando--se o ombro direito do GS com o direito do GA GA.. GRUPOS 90º 120º GSD 14,41° (±2,25)* 28,00° (±2,92)* GAD 7,76° (±5,87)* 22,12° (±5,53)* Diferença (graus) 6,65º 5,87º p 0,016 0,033 ÂNGULO DE INCLINAÇÃO ESCAPULAR Houve diferença significativa no plano frontal em repouso (0), comparandocomparando-se o ombro esquerdo e o direito no GA GA.. GRUPOS REPOUSO (0) GAD -3,94° (±3,66)* GAE 0,49° (±2,83)* Diferença (graus) 4,43º p 0,028 DISCUSSÃO 123 27/5/2010 POSICIONAMENTO DO MS O GS apresentou uma média de 51 51,,78º 78º (38 38ºº a 78 78º) º) e o GA uma média de 53 53,,89º 89º (34 34ºº a 76 76º) º).. Foi observado que na maioria das clínicas de ultra ultra-sonografia visitadas, havia uma certa padronização ergonômica de de:: -Altura da cadeira do médico médico;; -Altura da maca do paciente; paciente; -Distância do monitor monitor.. (Jakes, 2001) POSICIONAMENTO DO MS Apesar dessa padronização não ser ideal, uma vez que cada profissional tem um biotipo biotipo,, esse fator pode ter interferido na angulação de abdução entre os indivíduos indivíduos.. Considera--se aceitável para trabalhos contínuos e Considera de pequena sobrecarga, uma abdução média de 20ºº - menor risco de lesão 20 lesão.. (Jakes, 2001) POSICIONAMENTO DO MS As médias encontradas neste estudo superaram 20ºº recomendados 20 recomendados.. Os indivíduos avaliados podem apresentar risco elevado de desencadeamento de desequilíbrios musculares, alterações posturais e sobrecarga dinâmica.. dinâmica 124 27/5/2010 POSICIONAMENTO DO MS A medida que a ADM de flexão e abdução de ombro aumenta, a força da bainha rotadora diminui, o que contribui para a ocorrência de lesões lesões.. (Hamill; Knutzen, 1999; Oliveira et al., 2005) (www.google.com.br) POSICIONAMENTO DO MS As principais causas de lesão musculoesquelética, em médicos ultraultra-sonografistas sonografistas,, são: -Necessidade de manutenção do ombro em abdução;; abdução -A realização do exame associado ao manuseio do monitor de imagens imagens;; -As condições ergonômicas ergonômicas.. (Jakes, 2001) AVALIAÇÃO DASH Brasil 30 PRIMEIRAS QUESTÕES: QUESTÕES: O GS apresentou uma média de 16 16,,16 (2,5 a 45 45,,5) e o GA uma média de 1,11 (0 a 5). QUESTÕES DO MÓDULO OPCIONAL OPCIONAL:: O GS apresentou uma média de 27 27,,08 (0 a 56 56,,25) 25) e o GA uma média de 4,16 (0 a 25 25)). 125 27/5/2010 AVALIAÇÃO DASH Brasil Os resultados obtidos com o questionário indicaram dor e/ou desconforto no ombro do GS GS.. Pode-se inferir Podedecorrentes de de:: que esses sintomas são -Postura de abdução sustentada de ombro ombro;; -Necessidade de segurar o transdutor em abdução e sem apoio apoio;; -Tempo prolongado da execução de exame exame.. AVALIAÇÃO DASH Brasil Durante a realização do exame, o médico necessita manter o ombro em abdução e sem apoio, o que causa uma contração isométrica dos músculos do MS, principalmente do cíngulo escapular, l para manutenção t ã da d posição posição. i ã . (Barbosa et al. al., 2004) 2004) A prevalência de dor e/ou desconforto musculoesquelético devido ao trabalho está presente em cerca de 80 80% % dos médicos ultra ultra-sonografistas.. sonografistas (David, 2005; 2005; Muir et al. al., 2004; 2004; Wihlidal Wihlidal;; Kumar Kumar,, 1997 1997)) ÂNGULO DE INCLINAÇÃO ESCAPULAR PLANO FRONTAL 90°° GSD90 GSD-GAD (6,65 (6,65°°) p=0,016 120°° GSD120 GSD-GAD (5,87° (5,87°) p=0,033 Repouso GADGAD-GAE (4,43 (4,43°°) p=0,028 126 27/5/2010 ÂNGULO DE INCLINAÇÃO ESCAPULAR As alterações escapulares tanto em posição de repouso quanto durante o movimento têm sido freqüentemente associadas a vários tipos de desordens do ombro, como por exemplo, impacto, instabilidade e lesão do manguito rotador.. rotador (Kibler Kibler,, 1998) 1998) ÂNGULO DE INCLINAÇÃO ESCAPULAR Kibler (1998 1998)) ressaltou a importância do correto posicionamento da escápula durante as atividades que envolvem os MMSS MMSS.. Alterações posturais podem apresentar uma relação direta com a mobilidade escapular, o que pode afetar a função do indivíduo e desencadear sintomas como dor ou desconforto. desconforto. ÂNGULO DE INCLINAÇÃO ESCAPULAR Ao permanecer com o ombro abduzido, em aproximadamente 90 90ºº, 90º, º a musculatura pode estar apresentando sinais de fadiga com conseqüente incapacidade de manutenção dessa posição por longos períodos, relacionados a atividade ocupacional.. ocupacional 127 27/5/2010 ÂNGULO DE INCLINAÇÃO ESCAPULAR A diferença apresentada na comparação entre os grupos pode ser devido à fadiga muscular decorrente da postura assumida de sustentação do MS em abdução para a realização do exame, ao permanecer com o ombro abduzido, em aproximadamente 90º 90º. ÂNGULO DE INCLINAÇÃO ESCAPULAR Neste estudo, denotoudenotou-se uma discinesia escapular em 120 120ºº de abdução, que parece ter uma associação direta com as dificuldades relatadas pelos participantes participantes.. A insuficiência ativa dos músculos abdutores do ombro, associados a condições adaptativas de outros músculos, podem levar a compensações, degeneração articular e manifestar manifestar--se com condições clínicas clínicas.. ÂNGULO DE INCLINAÇÃO ESCAPULAR Na avaliação física dos indivíduos sintomáticos, foi observado hipomobilidade escapular, principalmente de 0 a 90 90ºº de abdução do ombro direito (55, 55,6%) e alteração do ritmo escapular na contração excêntrica do movimento (76, 76,6%). 128 27/5/2010 ÂNGULO DE INCLINAÇÃO ESCAPULAR Para a diferença ç encontrada no GA no p plano frontal na posição de repouso, podepode-se inferir que esses indivíduos poderiam estar apresentando uma postura adaptativa ao movimento funcional no MSD. MSD. ÂNGULO DE INCLINAÇÃO ESCAPULAR A não diferença significativa com os indivíduos sintomáticos i t áti pode d ser explicada li d pelos l mesmos poderem estar apresentando uma postura antálgica durante a medida escapular, o que pode ter interferido nos valores encontrados entre o ombro direito e o esquerdo. esquerdo. ÂNGULO DE INCLINAÇÃO ESCAPULAR A relação entre os desvios posturais e a dor do ombro é baseada na teoria de que mudanças posturais prolongadas levam a uma adaptação dos tecidos moles em um lado levando a um aumento da tensão e do lado oposto levando a um encurtamento encurtamento.. (Borstad Borstad,, 2006) 2006) 129 27/5/2010 CONCLUSÃO CONCLUSÃO Parece haver uma relação entre a alteração da medida do ângulo de i li inclinação ã escapular l e o grau de d incapacidade dos MMSS dos médicos ultra--sonografistas durante o exame. ultra CONCLUSÃO A alteração da inclinação escapular, escapular, dificulta a manutenção e a estabilização dos MMSS, MMSS o que pode diminuir a funcionalidade dos mesmos durante as tarefas relacionadas ao trabalho e as AVD. 130 27/5/2010 CONCLUSÃO O ideal é que se priorize a realização do exame de ultra ultra--sonografia no plano escapular, escapular, onde os músculos escapulares estão atuando em vantagem mecânica mecânica,, o que pode diminuir o desequilíbiro muscular ocorrido entre esses músculos e os glenoumerais.. glenoumerais CONCLUSÃO Deve--se realizar mudanças Deve ergonômicas e abordagens que enfatizem ao fortalecimento da musculatura estabilizadora da escápula com o objetivo de prevenir alterações e proporcionar ao médico melhor desempenho funcional na atividade ocupacional e em suas AVD. Como um complexo articular com tantos ligamentos e músculos pode, em algumas atividades motoras, apresentar-se instável? 131 27/5/2010 FORÇA MUSCULAR + EQUILÍBRIO DE FORÇAS DINÂMICAS E ESTÁTICAS GRANDE MOBILIDADE + COORDENAÇÃO MUSCULAR ADEQUADA ESTABILIDADE OBRIGADO [email protected] [email protected] 3516-2633 / 9811-5990 132
Download