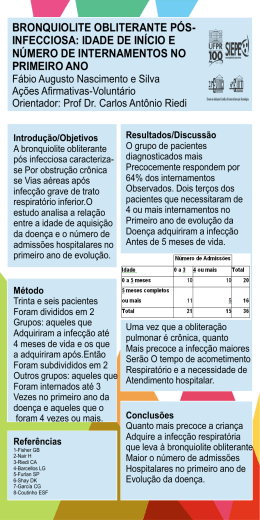
Bronquiolite Aguda Rosana de Paula Laurindo Internato em Pediatra- Universidade Católica de Brasília www.paulomargotto.com.br Brasília, 27 de maio de 2014 Introdução • A bronquiolite viral aguda é a mais comum infecção do trato respiratório inferior em crianças pequenas; • É consequência da obstrução inflamatória das pequenas vias aéreas, com gravidade variada, desde leve a formas graves de apresentação clínica; • Ocorre durante os primeiros dois anos de idade, com maior incidência em menores de seis meses; • Pico de incidência entre 2 e 5 meses de idade; • Incidência de 11% no primeiro ano de idade, e cai pela metade no segundo ano de vida. Introdução • Constitui a causa mais frequente de internações hospitalares de lactentes; • Cerca de 50000-80000 hospitalizações por ano em crianças menores de 1 ano, atribuíveis à infecção pelo VSR; • Mais comum em meninos, naqueles que não foram amamentados no seio materno e naqueles que vivem em condições de superpopulação; • Outros fatores desnutrição. implicados: baixo peso ao nascimento, • Predominantemente ocorre no outono e no inverno; • A doença é autolimitada na maioria dos casos. Etiologia • É predominantemente uma doença viral: • O vírus sincicial respiratório (VSR) é responsável por mais de 50% dos casos; • Paramoxivirus, de RNA, envelopado. • Outros agentes: • • • • • • • parainfluenza adenovírus Mycoplasma rinovírus metapnemovírus humano influenza* bocavírus * • Não há evidências de uma causa bacteriana para bronquiolite. Epidemiologia • A fonte de infecção é geralmente um membro da família ou da creche, com enfermidades respiratória benigna; • A transmissão ocorre normalmente por contato direto ou próximo com secreções contaminadas, que podem envolver gotículas ou fomites. • Período de incubação é de 2 a 8 dias, em média 4 a 6 dias; • O período de disseminação viral é de 3 a 8 dias, mas pode prolongar-se até 3 a 4 semanas; • As infecções pelo VSR não conferem imunidade completa, sendo comuns as reinfecções durante a vida; Fisiopatogenia • O tipo de lesão e as manifestações clínicas induzidas são devido uma combinação de fatores: • Afinidade do vírus por células específicas em segmentos específicos das vias respiratórias (tropismo); • Efeito destruidor ao nível celular (virulência); • Calibre das vias aéreas do hospedeiro; • Resposta imunológica. Fisiopatogenia • Características fisiológicas e anatômica dos lactente são determinantes: • A superfície de troca gasosa no pulmões ainda não está plenamente desenvolvida; • Uma grande parte da resistência ao fluxo aéreo já está nas vias aéreas de pequeno calibre (↓ raio ↑ resistência) • Qualquer diminuição adicional do lúmen acarreta grande resistência ao fluxo, predominantemente na expiração. • Parede torácica mais complacente • Facilita o colabamento das vias aéreas intratorácicas na expiração; • Anticorpos adquiridos durante a vida intrauterina caem drasticamente nos primeiros meses. Fisiopatogenia • A infecção viral provoca inflamação dos bronquíolos, sendo as principais características patológicas: • necrose das células epiteliais ciliadas; • infiltração peribrônquica por células inflamatórias de predomínio linfocítico; • edema da mucosa e submucosa; • aumento da secreção de muco; • algum grau de broncoespasmo. ↓ Resulta em obstrução do lúmen dos bronquíolos. Fisiopatogenia • Conteúdo luminal preenchido por secreções e detritos -> obstrução das vias aéreas-> limitação ao fluxo de ar -> atelectasias e desequilíbrio da relação ventilação perfusão; • Também desencadeia uma reação com complexos imunes; • Liberação de anticorpo imunoglobulina E (IgE) também podem estar relacionadas à sibilância. Diagnóstico • O diagnóstico é clínico, baseando-se na história clínica típica e no exame físico. • Manifestações clínicas: • Primeiramente, o lactente desenvolve uma infecção leve do trato respiratório superior com espirros e rinorréia • Isso pode ser acompanhado por hiporexia e febre de 38,5-39ºC • Evolui para dificuldade respiratória com sinais de obstrução brônquica e sibilância; Diagnóstico • Ao exame físico: • Taquipneia, tiragem, gemido expiratório, retração subcostal e intercostal; • Nos casos graves, a dispneia é progressiva, pode haver batimento de asa de nariz e chegar a cianose com falência respiratória; • Pequenos lactentes com antecedente de prematuridade podem apresentar apneia. • Na ausculta pulmonar: • Prolongamento do tempo expiratório • Sibilos e estertores finos. • Muitos apresentam o abdômen distendido, e o fígado e baço podem estar palpáveis devido à hiperinsuflação pulmonar; Diagnóstico Diagnóstico • Exames laboratoriais: • Leucograma tem pouca utilidade diagnóstica; • A contagem de leucócitos e diferencial são geralmente normais. • Gasometria: hipóxia pode ser observada, e a retenção de CO2 pode ocorrer nos casos graves. • Isolamento viral pode ser realizado por amostras de lavado nasal pela detecção de anticorpos por fluorescência indireta, PCR, cultura viral. • É frequentemente empregado apenas para vigilância epidemiológica. Diagnóstico • Radiografia de tórax • Pode ser útil nos casos graves, quando ocorre piora súbita do quadro respiratório ou quando existem doenças cardíacas ou pulmonares pré-existentes • Principais achados: • • • • • Hiperinsuflação torácica difusa; Hipertransperência; Retificação diafragmática; Broncograma aéreo com infiltrado de padrão intersticial; Atelectasias, infiltrado de baixa intensidade e discreto espessamento pleural. Diagnóstico Tratamento • A maioria das crianças com bronquiolite viral aguda podem ser tratadas no domicílio, e apenas 1 a 3% necessitam de internação hospitalar; • Grau de sofrimento respiratório e presença de fatores de risco associados. • O princípio do tratamento: • Controle da temperatura; • Controle do status hídrico; • Controle do status nutricional. • Oxigenoterapia, hidratação, mínimo manuseio, identificação precoce e tratamento de eventuais complicações. Tratamento • Aporte hídrico • Oferecer líquidos por via oral; • Quadro de desconforto respiratório -> hidratação via parenteral. • Ajustada à taxa de manutenção, determinada por peso, idade ou superfície corporal. • Oxigenoterapia • É recomendada para manter a saturação de oxigênio acima de 90%. • Quando a oximetria de pulso não estiver disponível, recomendase que a criança com sinais clínicos de esforço respiratório aumentado receba suplementação de oxigênio. • Pode ser administrado cateter extra ou intranasal, por máscara, campânula ou oxitenda. Tratamento • β-adrenérgicos • Produzem discreta melhora à curto prazo nas características clínicas, mas a melhora nem sempre é significativa. • Em pacientes com desconforto respiratório de moderado a grave, pode ser realizado teste terapêutico: • Resultado positivo autoriza o uso com objetivo de alívio do desconforto respiratório a curto prazo. • A adrenalina é mais eficaz do que a utilização do salbutamol e fenoterol. “Não é recomendado o uso rotineiro de β-adrenérgicos inalatórios no tratamento ambulatorial ou hospitalar da BVA. “ “Não há evidência que sustente a recomendação para o uso rotineiro de adrenalina inalatória no tratamento de lactentes com BVA” Tratamento • Anticolinérgico e Corticoides • Não é recomendado o uso rotineiro de anticolinérgicos ou corticoides no tratamento da BVA. • Em pacientes hospitalizados com BVA, o uso de corticosteroide em comparação a placebo não altera o tempo de internação e de oxigenioterapia. • Antibióticos • Não tem nenhum valor, a não ser que haja pneumonia bacteriana secundária. E a prevenção? • Palivizumabe - Portaria nº 39, 26 de fevereiro de 2014 • Quem deve receber o medicamento? • Prematuros : crianças menor que 1 ano de idade com IG até 28s e 6d; criança menor que 6 meses de idade com IG de 29s até 31s e 6d; • Crianças menor que 2 anos de idade com displasia broncopulmonar que necessitou de tratamento nos últimos seis meses (oxigênio, diurético, broncodilatador, corticosteroides); • Criança menor de 2 anos de idade com cardiopatia (congênita ou adquirida) e insuficiência cardíaca e/ou hipertensão pulmonar, ou cardiopatia congênita cianótica. • Administração IM, na dose de 15mg/kg. Diagnóstico Diferencial • Asma • Bebê chiador: episódios repetidos de sibilância; • Sibilantes transitórios/ sibilantes persistentes/ sibilantes de início tardio; • Predizer sibilantes recorrentes: asma e fumo maternos, rinite persistente e eczema com <1 ano de idade. • • • • Malformações congênitas Aspiração de corpo estranho Refluxo gastresofágico Fibrose cística Obrigada! Referências Bibliográficas • BEHRMAN,Richard E.;KLIEGMAN,Robert;JENSON,HAL B.:Nelson Tratado de Pediatria.18°ed.Editora Elsevier.2009. • LOPEZ, F.A. & CAMPOS JUNIOR, D. Tratado de Pediatria: Sociedade Brasileira de Pediatria – 2ed. – Barueri, SP: Manole, 2010. • Jones MH, Pitrez P, Vieira SE. Bronquiolite Viral Aguda, tratamento e prevenção - Projeto Diretrizes. Jan, 2011. • Carvalho, WB, et al. BRONQUIOLITE AGUDA, UMA REVISÃO ATUALIZADA. Rev Assoc Med Bras; 53(2): 182-8, 2007.
Baixar