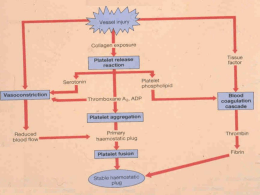
Uso Racional de Hemoderivados em Pediatria Marinã Ramthum do Amaral R3 UTIP Estagiando na Unidade de Neonatologia do Hospital Regional da Asa Sul/HRAS/SES/DF Preceptora: Dra Albaneyde Formiga – Neonatologista HRAS 2/7/2008 INTRODUÇÃO Hemotransfusão é um procedimento comum na prática clínica do pediatra geral. Avaliação consciente de potenciais riscos e benefícios. Poucos estudos sobre os critérios para indicação de hemotransfusão em pediatria estão disponíveis. Objetivos Abordar as indicações de uso de hemoderivados em pediatria. Entender os princípios fisiológicos da indicação de hemoderivados. Abordar indicações de hemoderivados para o recém-nascido. Alertar sobre potenciais riscos envolvidos no uso de hemoderivados. Concentrado de Hemácias A rotina de manter hemoglobina (Hb) = 10g/dl e Hematócrito (Htc) = 30% data de 1942. Estudos recentes mostram que níveis mais baixos de Hb podem ser tolerados mesmo por pacientes criticamente doentes. Fisiopatologia Débito de oxigênio (DO2) e consumo de oxigênio (VO2) Reserva fisiológica: Aumento do débito cardíaco (FC e volume de ejeção) Aumento da extração de oxigênio pelos tecidos Estímulo à produção renal de eritropoetina Fisiopatologia Crianças submetidas a hemodiluição isovolêmica intraoperatória em cirurgia ortopédica toleraram níveis de Hb até 3 g/dl com Sat venosa central de 72,3%, sem queda no consumo global de O2 ou aumento no lactato sérico. FONTANA et al. Oxygen Consumption and cardiovascular function in children during profound intraoperative normovolemic hemodilution, 1995. Fisiopatologia Pacientes criticamente doentes: Aumento da demanda metabólica Prejuízo dos mecanismos adaptativos. Dependência patológica da oferta de oxigênio Fisiopatologia Estudos em pacientes graves tem resultado variável ao correlacionar a hemotransfusão com aumento no consumo de O2. LACROIX et al. Transfusão de sangue e hemoderivados: quando, por que e como, 2005. Relação entre débito de oxigênio e consumo de oxigênio Limiar crítico em pacientes doentes VO2 Limiar crítico em pacientes normais DO2 Fisiopatologia Elevar DO2 ou débito cardíaco a valores supra-fisiológicos não trouxe diminuição da mortalidade, exceto talvez em préoperatório. HAMEED, AIRD, COHN. Oxygen delivery, 2003. Fisiopatologia Outras formas de elevar DO2: débito cardíaco: drogas vasoativas, expansão volumétrica SatO2: FiO2, garantir ventilação adequada. Fisiopatologia Eficácia fisiológica das hemotransfusões Hemácias estocadas tem menor quantidade de 2,3 DPG e menor capacidade de se deformar. Prejuízo à microcirculação e liberação de O2 ao tecido. Não tem sido observado de forma consistente o aumento no consumo de O2 associado à transfusão de hemácias. CORWIN. Transfusion practice in the critically ill: Can we do better? , 2005. Indicações de Hemotransfusão O nível de HB de 10 g/dl mostra-se arbitrário e não encontra suporte nas evidências científicas atuais. Transfundir o paciente simplesmente para atingir níveis maiores de hemoglobina pode não melhorar seu prognóstico. Em geral utilizam-se volumes de 5 a 15 ml/Kg. Indicações de Hemotransfusão Hébert et al Adultos criticamente doentes Política de hemotransfusões restritiva Hb entre 7 e 9 g/dl Política de hemotransfusões liberal Hb entre 10 e 12 g/dl Não houve diferença de sobrevida. HÉBERT et al. A multicenter, randomized, controlled clinical trial of transfusion requirements in critical care, 1999. Indicações de Hemotransfusão Grupo restritivo mostrou menor incidência de disfunção de órgãos, complicações cardíacas e menor mortalidade. Exceção: pacientes com angina instável ou isquemia miocárdica ativa. HÉBERT et al. A multicenter, randomized, controlled clinical trial of transfusion requirements in critical care, 1999. Indicações de Hemotransfusão Lacroix et al Crianças internadas em UTI, hemodinamicamente estáveis Política restritiva X política liberal Não houve diferença no prognóstico LACROIX et al, TRIPICU Investigators. Transfusion strategies of patients in pediatric intensive care units, 2007. Indicações de Hemotransfusão Goodman et al Transfusões associadas ao aumento da morbidade em crianças com Hb < 9 g/dl. GOODMAN et al. Pediatric blood cell transfusions increase resource use, 2003. Indicações de Hemotransfusão Bell et al Estudo em Recém-Nascido Pré-termo (RNPT) Estratégias restritivas X liberais Maior incidência de apnéias e de dano neurológico grave (HIV grau 4 ou leucomalácia periventricular) BELL et al. Randomized trial of liberal versus restrictive guidelines for red blood cell transfusion in preterm infants, 2005. Ao analisar valores de Hb, considerar: Idade; Diagnóstico; Comprometimento hemodinâmico; Acidose metabólica; Lactato elevado; Disfunção de múltiplos órgãos; Sangramento ativo; PaO2 ; Hipóxia/cianose; Desconforto respiratório; Outras evidências de déficit na oferta de O2; Tempo de instalação da anemia. Indicações de hemotransfusão Não basta encontrar um valor de Hb para todos os pacientes. Busca de marcadores clínicos para refletir baixo débito de O2: Lactato, pH, ânion gap, BE ??? Maior variabilidade na conduta clínica em pacientes com Hb entre 6,5 e 9 g/dl. Indicações de hemotransfusão Não se basear apenas na Hb para transfundir. Nem sempre Hb reflete oxigenação! Avaliação global do paciente. Guidelines apenas orientam, mas não decidem conduta transfusional. Ter em mente os objetivos que se quer atingir com a hemotransfusão. Alternativas à Hemotransfusão Diminuir perdas sanguíneas; Otimizar a oxigenação, adequar reposição de volume, melhorar função cardíaca; Perspectivas: Eritropoetina Carreadores artificiais de O2 Preservação de sangue placentário para autotransfusão no RN Autotransfusão em crianças e adolescentes Ainda restam os outros hemocomponentes... Plasma Fresco Congelado Pacientes que apresentem déficit de fatores de coagulação associado a sangramento ativo ou necessidade de procedimento invasivo. Em geral utilizam-se volumes de 10 a 20 ml/Kg. Plasma Fresco Congelado Situações mais comuns: Sangramento ou risco de sangramento acentuado em vigência de coagulopatias Deficiência de vitamina K Insuficiência hepática CIVD Reverter rapidamente ação da warfarina Reposição de fatores de coagulação na ausência de fator específico Coagulopatia dilucional Plasma Fresco Congelado Não é indicado: Para expansão de volume Para simples correção de alterações de TAP/TTPA Outros Derivados do Plasma Crioprecipitado: contém as mesmas quantidades de fator VIII, XIII, fibrinogênio, fibronectina e FVW do que o PFC, porém em menor volume. Fatores de coagulação isolados: muito úteis para pacientes com deficiência documentada de 1 fator específico. Hemofílicos Fatores recombinantes Concentrado de Plaquetas Plaquetas: importância para hemostasia primária. Trombocitopenia é muito freqüente em pacientes críticos, especialmente em quadros infecciosos. Em geral utiliza-se 1 unidade de plaquetas/10 Kg. (max 6Un) Em neonatos 5 a 10 ml/Kg. Concentrado de Plaquetas Consideram-se os seguintes fatores: Contagem plaquetária Sangramento ativo Etiologia da plaquetopenia Função plaquetária Necessidade de procedimento invasivo Sempre associar dados clínicos e laboratoriais! Concentrado de Plaquetas Plaquetas < 5000-10000/mm3 + sepse ou defeito de produção de plaquetas. Para RNPT: <30000/mm3 Pacientes com sangramento ativo + plaquetas < 30000-50000/mm3. Para RNPT estável: < 50000/mm3 Para RNPT instável: < 100000/mm3 Concentrado de Plaquetas Procedimento invasivo + plaquetas < 50000/mm3. Idem anterior CEC + plaquetas < 100000/mm3 ou CEC + sangramento ativo. Contagem de plaquetas normais porém com sangramento ativo e defeito qualitativo nas plaquetas. E para o bebezinho da UTI neonatal-HRAS? Como fazemos? Indicações para UTI Neo - HRAS Sangue Total: Exsanguineotransfusão Reposição de volemia se houver sinais clínicos de choque Reposição de mais de 1 volemia em menos de 24h Dose 20 ml/Kg em cerca de 2h. Indicações para UTI Neo - HRAS Concentrado de Hemácias: 10 a 15 ml/Kg em cerca de 2 horas Htc ≤ 40%: Cardiopatia severa com cianose ou ICC FiO2 > 35% no Hood CPAP ou VM com pressão média de vias aéreas > 6cmH2O Enterocolite necrosante Indicações para UTI Neo - HRAS Htc ≤ 30% Se FiO2 > 21% Em CPAP ou VM Se apnéia significativa e bradicardia sem resposta clínica a teofilina/aminofilina. FC > 180 bpm e FR > 80 irpm persistente por 24h Ganho ponderal < 10g/dia por mais de 4 dias com ingesta calórica > 100 cal/Kg/dia Se for submetido a cirurgia (considerar o tipo de cirurgia e estabilidade clínica do RN) Indicações para UTI Neo - HRAS Htc ≤ 25% Todos Usar hemácias lavadas na forma anêmica da doença hemolítica neonatal por Rh e ABO. Não transfundir: Pelo simples motivo de que o hematócrito está baixo Para repor sangue de coleta de exames (exceto se > 10% da volemia) Indicações para UTI Neo - HRAS Plaquetas: Rn com hemorragia grave e/ou plaquetas < 10000/mm3. 10 ml/Kg em 20 a 30 min. Plasma: Expansor de volume (colóide) CIVD, coagulopatias por doença hepática e por déficit de fatores de coagulação 10 ml/Kg em até 2 horas. Lembrar que as hemotransfusões envolvem riscos... Riscos Associados a Hemotransfusão Embora atualmente mais seguras, hemotransfusões não são um procedimento inócuo. Riscos infecciosos, efeitos imunomodulatórios, alterações na microcirculação. Riscos Associados a Hemotransfusão Há evidências de maior permanência no hospital e maior mortalidade em pacientes que recebem >2 hemotransfusões. SPAHN, MARCUCCI. Blood management in intensive care medicine: CRIT and ABC – when can we learn? , 2004. Riscos Associados a Hemotransfusão Reações precoces Lesão pulmonar aguda (TRALI) Embolia gasosa Sobrecarga de volume Hipotensão Reações transfusionais não hemolíticas Febre, calafrios Rash Urticária Reação transfusional hemolítica Hemólise aguda Erro de transfusão Coagulopatia (transfusão maciça, dilucional) Trombocitopenia (transfusão maciça, dilucional) Contaminação bacteriana/Bacteremia Reações Tardias Imunomodulação/Imunossupressão Aloimunização Hemólise tardia Púrpura pós-transfusional Doença enxerto versus hospedeiro Transmissão de infecções HIV HTLV Hepatite B Hepatite C Citomegalovírus Outras infecções Reações Agudas Ocorrem nas primeiras 24 horas após a transfusão. Potencial tóxico dos aditivos utilizados: Citrato: acidemia, hipocalcemia Adenina e manitol: toxicidade renal (?) Risco de hipercalemia associado à unidades de hemácias estocadas por maiores períodos. Septicemia associada a contaminação do hemocomponente. Reações Agudas Sobrecarga de volume Injúria pulmonar aguda associada à transfusão Dispnéia, hipoxemia e edema pulmonar. Pouco reconhecida 1:5000 transfusões Reações febris não-hemolíticas 0,5 a 1,5% das transfusões Reações Agudas Reações hemolíticas agudas Incompatibilidade ABO ou por outros antígenos eritrocitários. Febre, palidez, taquicardia, taquipnéia, hemoglobinúria, distúrbios de coagulação, choque, IRA. 10% levam a óbito. 1:12000 Unidades. Reações Agudas Anafilaxia Náuseas, diarréia, dor abdominal, calafrios, angioedema, obstrução de vias aéreas, dor precordial, arritmia, perda da consciência. Febre não é comum. 1:20000 transfusões Reações urticariformes 1 a 3% das transfusões Reações Tardias Ocorrem dias, semanas ou anos após a transfusão. Sobrecarga de ferro pacientes submetidos cronicamente a hemotransfusões. Púrpura transfusional Rara, mas pode ser grave. Queda repentina de plaquetas 5 a 10 dias após a transfusão. Reações Tardias Aloimunização Meninas preocupação com futuras gestações Diminuir a exposição usando pequenos volumes do mesmo doador. Reações Tardias Efeitos imunomodulatórios Disfunção de órgãos e ativação da cascata inflamatória. Presença de citocinas, ativadores de complemento, radicais livres de O2 e histamina Imunossupressão? Recorrência de doenças malignas Maior incidência de infecção hospitalar Maior risco de disfunção de múltiplos órgãos. Reações Tardias Doença Enxerto X Hospedeiro Reação de linfócitos presentes no hemocomponente contra o organismo do receptor. Imunodeprimidos são grupo de maior risco. RN prematuros Transfusões entre familiares Cardiopatas: síndrome de DiGeorge Reações Tardias Pancitopenia refratária, febre, dermatite, alterações de função hepática, diarréia, náuseas e vômitos. Fatal em mais de 90% dos casos. Hemocomponentes irradiados para os grupos de risco. Reações Tardias Infecções Em Brasília se faz triagem para: HIV, hepatite C, hepatite B, HTLV 1 e 2, doença de Chagas e Sífilis. Reações Tardias HIV - 1:900000 unidades Hepatite C – 1:600000 unidades Hepatite B – 1:50000 a 1:150000 unid Hepatite A – 1: 1000000 unidades HTLV – 0,001% a 0,03% dos doadores CMV: risco para imunodeficientes e prematuros. O vírus permanece latente em indivíduos imunes. Reações Tardias Outras infecções: Parvovírus B19 Doença de Chagas Doença de Lyme Malária Toxoplasmose Calazar Sífilis Riscos futuros: Febre do Oeste do Nilo Doença de Creutzfeldt-Jacon Reações Tardias As crianças tem sobrevida maior do que a média dos pacientes que recebem hemotransfusões. Qual o custo de uma infecção transmitida por hemotransfusão? Ufa! Estamos quase acabando!!! Conclusão Buscar o uso racional de hemocomponentes Entender a fisiopatologia Ter objetivos claros ao indicar uma hemotransfusão Conclusão Não se trata de procedimento inócuo. Pesar potenciais riscos e benefícios! Guidelines servem como guia, mas nunca como determinantes únicos da conduta clínica! “Na dúvida, não transfundir!” (Troster) r Obrigada! Nota: do Editor do site www.paulomargotto.com.br Consultem: MONOGRAFIA: Perfil epidemiológico das hemotransfusões em Pediatria no Hospital Regional da Asa Sul Autor(es): Marinã Ramthum do Amaral Anemia da prematuridade: uso da eritropoetina Autor(es): Cléa R. Leone (SP). Realizado por Paulo R. Margotto Limiar de Transfusão para RN Pré-Termo:Até onde devemos ir ? Autor(es): Edward F. Bell. Apresentação: Mariana Regis Jansen, Mathias Palácio John,Paulo R. Margotto Estudo randomizado e controlado de transfusão restritiva versus liberal nos recém-nascidos de extremo baixo peso Autor(es): Kirpalani H et al. Apresentação: Giselle Maria Araujo Felix, Paulo César Montalvão de Albuquerque, Paulo R. Margotto Estratégias de transfusão para pacientes em Unidades de Cuidados Intensivos Pediátricas Autor(es): Lacroix J et al. Apresentação: Mila Maia Estudo randomizado de protocolos liberais versus restritos para a transfusão de hemácias em recém-nascidos prétermos Autor(es): Bell EF, et al. Apresentação: Virgínia Lira Alterações Hemodinânicas em RN Prematuros Anêmicos: Estamos permitindo os hematócritos baixos demais ? Autor(es): Virgínia Lira, Mauro Bacas Choque séptico Autor(es): Eduardo J. Troster. Realizado por Paulo R. Margotto
Baixar