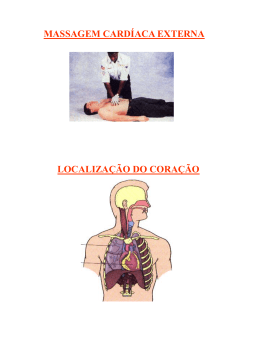
Paulo R. Margotto Prof. do Curso de Medicina da Escola Superior de Ciências da Saúde / DF www.paulomargotto.com.br Objetivos desta apresentação: Dilemas do Neonatologista na Sala de Parto • RN pré-termo extremo • RN em morte aparente • RN com malformações severas Maiores Dilemas na Sala de Parto: Difícil decisão • RN pré-termo extremo •RN em morte aparente •RN com malformações severas Podem ser salvos (medidas vigorosas de reanimação) Vida Vegetativa Bioética: Não iniciar/Interromper: Igualdade A não interrupção Margotto, PR, www.paulomargotto.com.br grave conseqüências a criança Patel H (2004), Oselka (2004); Boyle (1999); Goldsmith (1998); Ginsberg (1998) Fatores determinantes da necessidade de reanimar • Médico: treinado para salvar vidas • Resposta a solicitação da família para “ fazer tudo “ • Constrangimento legais • Conflitos com os pais, colegas, Administração e com ele mesmo Não Iniciar X Interromper as manobras de Reanimação • Interromper e eticamente mais aceitável do que não iniciar • Dê ao paciente o benefício da dúvida Margotto, PR, www.paulomargotto.com.br Catlin, 1999; Boyle, 1998; Goldsmith, 1996 RN pré-termos extremos: - Serviço Neonatal: Limite de Viabilidade/Sequelas presumíveis - Na Unidade de Neonatologia do HRAS - RN < 1000g 100 80 56,25 60 28,58 28,58 40 87,09 83,87 88,23 58,82 31,25 11,12 11,12 20 0 500-599g 600-699g Total: 87 RN < 7 dias 700-799g 800-899g 900-999g Alta Hospitalar RN pré-termos extremos: - RN < 1000g X Idade Gestacional 100 80 60 40 20 0 < 23 24 25 26 27 28 29 30 31 sem sem sem sem sem sem sem sem sem < 7 dias Alta Hospitalar Limite de Viabilidade: Peso ao nascer / I Gestacional Paises Desenvolvidos América Latina HRAS (2000) 500-599g 20-55% 15,38% 11,12% 600-699g 50-62% 33,33% 28,58% 700-799g 60-75% 50% 31,25% 800-999 g 80-90% 52% 58,82% Margotto, PR, www.paulomargotto.com.br Margotto, 2001; Tapia, 2000; Boyle, 1999; Rennie,1996 Limite de Viabilidade: Peso ao nascer / I Gestacional Paises Desenvolvidos América Latina HRAS (2000) 22 sem 0 - 21 % 0% 0% 23 sem 10 – 30 % 0% 0% 24 sem 38 – 62% 20% 11% 25 sem 55 – 71% 45,8% 0% 26 sem 76 – 83% 45,4% 50% Margotto, PR, www.paulomargotto.com.br Margotto, 2001; Tapia, 2000; Boyle, 1999; Rennie,1996 Sobrevivência dos RN pré-ternos extremos nascidos na última década nos EUA e Canadá por idade gestacional, citado por Lorenz JM (Clin Perinatol 2000; 27:255-262) Semana / Autor < 21 22 23 24 25 26 27 Allen e cl 0% 0% 17% 56% 79% 19% 48% 74% 75% 71% 7% 40% 62% 77% 83% Lefebvre e cl 33% 71% Kilpatrik e cl 49% 78% 83% Kramer e cl Hack e cl 0% 4% 28 84% Batton e cl 41% 24-25/68% Fanaroff e cl 25% 47% 68% 83% 84% 91% 87% Battin e cl 0% 5% 45% 60% 81% 88% Hussain e cl 0% 27% 57% 64% 87% 87% <23/25% 24% 68% Stevenson e cl www.paulomargotto.com.br Peso ao nascer é afetado por fatores obstétricos – Patologias maternas – Constituição Genética – Idade Gestacional – 22 sem – 750g: peso entre 400 – 700g idad. gest. entre22 – 26 sem A chance de sobreviver melhora em torno de 2% a cada dia (23-26 sem) Margotto, PR, www.paulomargotto.com.br Margotto, 2001; Tapia, 2000; Boyle, 1999; Rennie,1996 Prognóstico: • Hussain e cl (1998): 405 RN (22-27 sem) – 3 Centros Terciários de Connecticut • 22 semanas: Sobrevivência 0% • 23 – 24 sem: 85% com prognóstico desfavorável » HP/HIV » DBP » ECN » LPV » Retinopatia Margotto, PR, www.paulomargotto.com.br 23 de maio de 2005;Bioética na Perinatologia RN de VVS. Reg. 070982-2. Peso ao nascer de 710g, idade gestacional de 26 semanas. Apresentou doença da membrana hialina, sepses, insuficiência renal. Faleceu com 11 dias de vida. US realizada com 4 dias de vida, evidenciando hemorragia intraventricular grau III bilateral com hiperecogenicidade periventricular à esquerda (infarto hemorrágico periventricular). Margotto PR,HRAS/SES/DF Prognóstico: • Hack e cl (2000): 10 - 14 anos: RN < 750 g / RN a termo Atraso mental ou emocional: OR = 4,7 Restrições de Atividades: OR = 5,1 Cegueira ou visão deficiente: OR = 3,9 Educação Especial: OR = 4,8 Ajuste / ajuda no Colégio: OR = 9,5 www.paulomargotto.com.br • Wood (2000) - 314 RN < 25 sem - 30 meses • 49% - Déficits no desenvol mental e psicomotor função neurológica ou sensorial e comunicação • 23% tiveram severa desabilidade • Whitifield e cl (1997): < 800g • 47% - Distúrbios no aprendizado • 41% - Dificuldades em varias áreas do aprendizado Margotto, PR, www.paulomargotto.com.br Lorenz e cl (2001): EUA (Nova Jersey) x Holanda: 23 - 26 sem Cuidados Intensivos Agressivos: 23 sem: 80% VM (EUA) 100% Conforto ( Holanda) 24, 5% Sobreviventes adicionais/1000 nascidos vivos Paralisia Cerebral: 4 X em Nova Jersey Marlow et al (2005): 22-25 sem – follow-up na idade escolar: Inglaterra Sobrevida na alta hospitalar: 1% (22 sem);11% (23 sem); 26% (24 sem);44% (25 sem). Sem desabilidade aos 6 anos: 0% (22 sem);1% (23 sem); 3% (24 sem); 8% (25 sem) Margotto, PR, www.paulomargotto.com.br Estudo realizado por Rogowsky, no estado da Califórnia durante 1986 e 1987, analisando os custos para o tratamento dos RN de muito baixo peso, relataram os seguintes valores: Peso Sobrevivência Custo no 1o ano de vida (U$) < 750g 18% 273.900,00 750 - 999g 57% 138.800,00 1000 - 1249g 84% 75.100,00 1250 - 1449g 88% 58.000 www.paulomargotto.com.br • Sociedade Canadense de Obstetrícia e Pediatria: (Journal of Pediatrics – nov.2000, vol137, n.05) Crianças com menos de 22 semanas: não devem ser reanimadas Crianças acima de 25 semanas: São reanimadas se não tiverem alguma má formação grave www.paulomargotto.com.br • RN pré-termo: • Recomendação: -< 23 seman : Não são Reanimados – Conforto -24 -25 seman : Depende: Resposta a Reanimação Inicial/Estabilização Se na UTI: CPAP Nasal - > 26 seman : Reanimar sempre • Morte Aparente: Assistolia após 10 min: Interromper a reanimação ( é improvável sobrevida sem seqüelas graves) • RN com severas anomalias Congênitas: Não iniciar a reanimação para as malformações da Lista de Jones A Sala de Parto é o local mais inadequado para decidir. Dê ao RN o benefício da dúvida I Encontro de Médicos e Enfermeiros Auditores do Sistema Aliança Unimed 1000g, IG= 28sem, DMH em VM. Internado por 4 semanas em UTI • Como fica a conta? TOTAL = 50.800 Margotto, PR, www.paulomargotto.com.br >>> Márcia Pimentel. 2005 Componente Valor Unitário Valor Total 380 11.400 2,70/h 1.944 Sensor 118 118 Respirador (7dias) 7/h 1176 CPAP Nasal 152 152 Oxigênio em UTI 35/h 5.880 Oxigênio p/ catéter (3sem) 5,50/h 3.036 Ar comprimido (4 sem) 5,50/h 3.960 Catéter umbilical 13,8 41 Curosurf 987 1.974 Dreno Torácico 60 60 4,80/h 576 Diárias Oxímetro (4 sem) Fototerapia (5 dias) Margotto, PR, www.paulomargotto.com.br Márcia Pimentel. 2005 Componente Valor Unitário Valor Total 25,00/dia 1.050 PICC 648 1.296 TX Bandeja punção lombar 18 18 TX Raio X portátil (11) 27 297 TX aspirador (4X/dia em 4 sem) 15 1.680 NPT (21 dias) 350 7.350 105/dia 2.205 Ecocardiograma (3) 91 273 USG Transfontanelar (3) 58 174 Plantão UTIN / 24h 198 5.940 TX bomba infusão (21 dias) TX NPT (Preparo) TOTAL Margotto, PR, www.paulomargotto.com.br 50.600 Márcia Pimentel. 2005 • RN que requereram reanimação cardiopulmonar (RCP) • Davis (1991): 156 RN < 1000g – < 750 g: massagem cardíaca c/ou sem epinefrina Nenhum sobrevivente • Vakrilova (2002): 14 RN < 1500g – 5/6 RN < 1000g : faleceram (83,3) – 4/8 RN 1000 – 1499g: c/ RCP faleceram (50%) • Sims e cl (1994) : 5 RN < 28 sem c RCP: – 3 Óbitos / 2 seqüelas graves • Rennie (1996): 44 RN de muito baixo peso c/ RCP – 2 normais Margotto, PR, www.paulomargotto.com.br • RN que requereram reanimação cardiopulmonar (RCP) • Finer e cl (1999) – Rede Vermont Oxford – 200 Unidades Neonatais (RN < 1000g) • Sobrevivência: 63,3% RCP x 87,9% (não RCP) • HP/HIV graus 3 e 4: 3 x grupo RCP • Leucomalácia PV : 2x – grupo RCP • Sobreviventes: 50% sem HP/HIV severa x 81% no grupo sem RCP (falta follow-up) • Jankov e cl (1998): 16 RN < 750 g – RCP • 7 RN morreram (43,7%) • 8/9 sobreviventes – sem anormalidades neurológicas aos 2 anos Conclusões definitivas são limitadas – pequeno nº de pacientes Margotto, PR, www.paulomargotto.com.br • RN sem sinais de vida ao nascer • O APGAR está longe de ser obsoleto: Forte preditor de Paralisia Cerebral • Jain e cl (1991): -93 RN com APGAR = 0 no 1º min • 62 RN (66,6%) – Responderam • 26 RN (42%) – morreram • 36 RN de alta – 62% - evolução neurológica normal -58 RN com APGAR 0 no 10 º min • 1 sobrevivente e com grande seqüela Limite de duração da Reanimação: 10 min Margotto, PR, www.paulomargotto.com.br Casey (2001), Jobe (2001) • RN sem sinais de vida ao nascer – Casalaz e cl (1998): • 45 RN com Apgar 0 no 1º min • 42 RN (93,3%) – Responderam • Destes : 16 (38%) – morreram 26 sobreviventes: 15 RN (58%)- Evolução Normal 11 RN (26,2%) – seqüelas • 10 RN com Apgar 0 no 5º min • 8 (80%) – morreram • 2 sobreviventes com seqüelas graves Margotto, PR, www.paulomargotto.com.br • Yeo e Tudehope (1994): 8 RN com Apgar 0 no 5 º min - morreram ou tem seqüelas graves • Haddad e cl (2000): 33 RN com Apgar 0 no 5º min - 33 RN com Apgar 0 no 5º min – Apenas 3 RN sobreviveram – 16 RN co Apgar 0 no 10 º min – Apenas 2 RN sobreviveram • Perlman e Risser (1995): Apgar 0 no 5 º min – 33% - Desenvolvimento normal Margotto, PR, www.paulomargotto.com.br • Moster e cl (2001) – 235165 RN peso > 2500g (Noruega) • Follow – up: 8 – 12 anos • Apgar de 0 A 3 NO 5º MIN: 386 x (Risco de Morte) 81 x (Risco de Paralisia Cerebral) • Patel e Beeby (2004): 29 RN com Apgar de 0 no 10º min: Apenas 9 sobreviventes: 8 com sequelas graves e 1 com sequela moderada • Jain, Casalaz, Haddad e Patel e Beeby: 74 RN com Apgar 0 no 10 º min Morte ou severa sequela: 98,6% (73 de 74 RN) Assistolia após 10 minutos – improvável sobrevida sem sequela Margotto, PR, www.paulomargotto.com.br INTERROMPA REANIMAÇÃO • Recém Nascidos com severas anomalias congênitas • Requisitos para a não intervenção: – Malformações facilmente reconhecidas – Prognóstico letal ou sobrevivência vegetativa – Diagnóstico Laboratorial rapidamente disponível • Cariótipo, US, Tomografia – Simples defeito requerendo correção heróica ou medidas terapêuticas para sobrevida: agenesia renal bilateral Margotto, PR, www.paulomargotto.com.br Goldsmith (1998) • Recém Nascidos com severas anomalias congênitas • Distúrbios identificáveis ou defeitos específicos estruturais incompatíveis com a vida (Lista do Jones) – Hidroanencefalia - Holoprosencefalia – Anencefalia - Trissomia do 18 – Trissomia do 13 - Triploidia – Agenesia renal bilateral - Sirenomelia – Síndrome dos Membros Curtos – Acondrogêneses tipo 1a e 1b, Acondrogêneses – hipocondrogeneses tipo II, fibrocondrogenias, displasia tanatofórica, osteogênese imperfeita tipo II Margotto, PR, www.paulomargotto.com.br Margotto, PR, www.paulomargotto.com.br Margotto, PR, www.paulomargotto.com.br Margotto, PR, www.paulomargotto.com.br Margotto, PR, www.paulomargotto.com.br • A Sala de Parto é o local mais inadequado para decisão. O foco na Sala de Parto é a Reanimação: • Dê ao RN o benefício da dúvida • Iniciar a reanimação: Não significa que é mandatório manter o suporte Margotto, PR, www.paulomargotto.com.br Goldsmith (1998), Niermeyr, 2002 • RN pré-termo: • Recomendação: -< 23 seman : Não são Reanimados – Conforto -24 -25 seman : Depende: Resposta a Reanimação Inicial/Estabilização Se na UTI: CPAP Nasal - > 26 seman : Reanimar sempre • Morte Aparente: Assistolia após 10 min: Interromper a reanimação ( é improvável sobrevida sem seqüelas graves) • RN com severas anomalias Congênitas: Não iniciar a reanimação para as malformações da Lista de Jones A Sala de Parto é o local mais inadequado para decidir. Dê ao RN o benefício da dúvida • Aos Pais – Devem ser vistos como guardiões do bem estar dos seus filhos e não como donos – “Fazer tudo pelo bebê”: Tudo que seja bom; defender o melhor interesse da criança – Muitas vezes a atitude mais amorosa: é interromper a reanimação – Nenhum RN deve ir a óbito no leito: • Dar tempo aos Pais: De tocar o bebê Levá-los aos braços Interagir com ele • A Família deve ser tratada com dignidade Margotto, PR, www.paulomargotto.com.br Boyle, 1999; Keenan, 2004; AAP, 2002 Sou o resultado de um bom atendimento neonatal!! OBRIGADO A TODOS! • Novas Normas de Reanimação Neonatal Freqüência cardíaca é o principal parâmetro que determina a indicação das manobras de reanimação Logo após o clamp do cordão umbilical, fazemos 4 perguntas: 1 - Gestação a termo? 2 - Ausência de mecônio? 3 - Respirando ou chorando? 4 - Tônus bom? A pergunta em relação à cor logo após o nascimento não existe mais • Novas Normas de Reanimação Neonatal Manutenção da temperatura: manter ao redor de 36oC Evitar a hipotermia e hipertermia. Diminuir a perda de calor nos neonatos prematuros, pré-aquecer a sala de reanimação (± 27oC). Pode-se utilizar um colchão aquecido, posicionado abaixo dos campos de recepção do paciente. Nos RN com IG ≤ 29 sem, recomenda-se o emprego de filme plástico poroso e transparente de polietileno de 20x50cm. Prematuro coberto por plástico polietileno. (Fig. retirada da Monografia de Conclusão de Curso de Bacharel em Enfermagem, Faculdade JK, Taguatinga-DF, 2005. Mirna A. da Costa Ribeiro) • Novas Normas de Reanimação Neonatal O oxigênio inalatório não faz mais parte dos passos iniciais, estando recomendado uma maior tolerância à cianose central. O excesso de oxigênio tecidual pode levar a lesão oxidativa e deve ser evitado. A presença de saturação de oxigênio entre 80-90% nas primeiras horas de vida é fisiológica. • Novas Normas de Reanimação Neonatal Presença de mecônio e o papel do obstetra: não há mais necessidade de aspiração de vias aéreas superiores antes do desprendimento dos ombros Não houve mudanças na ação do neonatologista em relação às Diretrizes anteriores quanto à presença de mecônio no líquido amniótico. • Novas Normas de Reanimação Neonatal Ao iniciar a VPP em RN com menos de 32 sem de IG, fazê-lo com oxigênio a 100%, ajustando o mais rápido possível a concentração de oxigênio por meio da mistura de ar comprimido/O2 em um blender com capacidade de umidificação e aquecimento (quando possível, monitorar com o oxímetro de pulso, evitando saturação superior a 95%). . No RNT, pode ser usado ar ambiente desde que o profissional fique atento à expansão pulmonar e a normalização da freqüência cardíaca. Se em 90 segundos não houver melhora, iniciar oxigênio a 100%. • Novas Normas de Reanimação Neonatal Equipamento para ventilação por pressão positiva: o balão auto-inflável continua O ventilador mecânico manual: o objetivo seria diminuir o barotrauma e o volutrauma nos RN abaixo de 32 semanas. Este ventilador (Neopuff) não está disponível no Brasil, pois a ANVISA não liberou o seu uso Sonda gástrica: houve uma pequena mudança quanto ao comprimento: base do nariz ao lóbulo da orelha e deste a metade da distância entre o apêndice xifóide e o coto umbilical. • Novas Normas de Reanimação Neonatal • necessidade de ENTUBAÇÃO TRAQUEAL aspiração traqueal de mecônio (RN deprimidos) ventilação com balão e máscara ineficaz ou prolongada hérnia diafragmática RN <30 sem de IG para receber surfactante pulmonar exógeno Só fazer massagem cardíaca se o RN estiver intubado. A ventilação é o ponto mais importante. • Novas Normas de Reanimação Neonatal • MASSAGEM CARDÍACA Realizar quando a VPP com técnica efetiva e O2 a 100% não resultarem em FC acima de 60 bpm. A técnica preferida é a dos 2 polegares. A ventilação e a massagem cardíaca são realizadas de forma sincronizada mantendo-se uma relação de 3:1 (um movimento ventilatório / 3 compressões) Com o ritmo “1 e 2 e 3 ventila e 1...” (os números 1, 2, 3 se referem, aos movimentos de massagem). Deve-se monitorizar a eficácia da massagem com a palpação do pulso do cordão umbilical. • Novas Normas de Reanimação Neonatal • MASSAGEM CARDÍACA Se a FC acima de 60 bpm, interromper a massagem. Não havendo melhora (FC menor que 60 bpm), verificar a técnica antes de passar para o próximo passo que é o uso de drogas. Lembrem-se sempre que 1/1000 RN necessita de drogas O uso de medicações na Reanimação Neonatal agora está restrito a ADRENALINA e ao EXPANSOR DE VOLUME. • Novas Normas de Reanimação Neonatal • Drogas Adrenalina deve ser usada frente a um RN bradicárdico (FC < 60 bpm), sob ventilação adequada e massagem cardíaca efetiva. Adrenalina por via traqueal deve ser administrada em dose única (diluir 1 mL de adrenalina 1:1000 em 9 mL de soro fisiológico a 0,9% e não em água destilada; com água destilada, a solução fica muito instável): Usar 0,3 a 1 mL/kg desta solução diluída 1:10.000, não havendo necessidade de empurrar com soro fisiológico. Uma vez administrada, ventilar para espalhá-la pela árvore respiratória. • Novas Normas de Reanimação Neonatal • Drogas A dose para a via endovenosa é: 0,1-0,3 mL/kg/dose. Portanto, deixar uma seringa de 1 mL preparada para uso endovenoso e uma seringa de 5 mL para uso endotraqueal. Não havendo reversão da bradicardia com o uso de adrenalina, repetí-la a cada 3-5 minutos (sempre por via endovenosa). • Novas Normas de Reanimação Neonatal Uso de expansores A solução cristalóide isotônica (soro fisiológico 0,9%) na dose inicial de 10 mL/kg por via endovenosa umbilical em 5 a 10 minutos. Com o uso do expansor de volume, espera-se o aumento da pressão arterial e a melhora dos pulsos e da palidez. • Novas Normas de Reanimação Neonatal O uso do bicarbonato de sódio é controverso (raramente é necessário). Não deve ser usado no início da reanimação, pois pode piorar o estado clínico do RN. Se for decidido pelo seu uso garantir a ventilação efetiva. A dose seria de 2mEq/kg, sempre EV, em veia calibrosa, com infusão por período superior a 5 minutos. NALOXONE: Não há evidências para o seu uso no RN. Se o RN apresentar apnéia por uso materno de opióide usado 4 horas antes do parto, priorizar a ventilação. Se optar pelo seu uso, fazê-lo por via endovenosa. • Novas Normas de Reanimação Neonatal APÓS 10 MINUTOS DE ASSISTOLIA COM A REANIMAÇÃO COMPLETA E BEM FEITA, INTERROMPER A REANIMAÇÃO.
Baixar