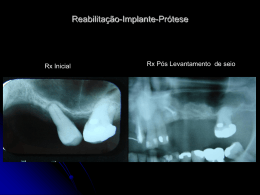
INSTITUTO DE CIÊNCIAS DA SAÚDE FUNORTE/SOEBRÁS IMPLANTES IMEDIATOS: CONSIDERAÇÕES CLÍNICAS PAULO HENRIQUE OLIVEIRA Monografia apresentada ao Programa de Especialização em Implantodontia do ICS – FUNORTE/SOEBRÁS Núcleo Alfenas, como parte dos requisitos para obtenção do título de Especialista. ALFENAS 2012 INSTITUTO DE CIÊNCIAS DA SAÚDE FUNORTE/SOEBRÁS IMPLANTES IMEDIATOS: CONSIDERAÇÕES CLÍNICAS PAULO HENRIQUE OLIVEIRA Monografia apresentada ao Programa de Especialização em Implantodontia do ICS – FUNORTE/SOEBRÁS Núcleo Alfenas, como parte dos requisitos para obtenção do título de Especialista. ORIENTADOR: Prof. Dr. Sérgio Maia ALFENAS 2012 Dedico este trabalho a minha família, pelo apoio incondicional. AGRADECIMENTOS A Deus, que permite-me alcançar todos os meus objetivos. Aos professores do IMPG, que foram pacientes e souberam ensinar, pela dedicação, respeito e amizade. RESUMO A reabilitação oral com implantes endósseos é hoje uma técnica segura e previsível. Entretanto, o tempo de tratamento ainda é um fator limitante para a satisfação dos pacientes. A instalação de implantes imediatos pós-exodontia é uma realidade para implantes unitários e tem como principais indicações a preservação da arquitetura dos tecidos perimplantares e a redução de tempo total de tratamento e apresenta muitas vantagens, principalmente com relação à estética e menor perda óssea marginal. Com base nestas considerações, este trabalho se propôs a mostrar, por meio de uma revisão de literatura, os principais fatores para a obtenção do sucesso na instalação de implantes em alvéolos frescos, descrevendo suas vantagens, desvantagens e técnicas cirúrgicas adequadas para este procedimento. Concluiu-se que a reabilitação imediata dos pacientes é considerada um grande avanço na Implantodontia oral. O uso desta técnica tem sido satisfatório tanto ao paciente, quanto ao cirurgião no que diz respeito à estética e ao tempo de trabalho. O cirurgião deve ser criterioso na avaliação da quantidade e qualidade ósseas e na previsão da estabilidade primária antes da indicação da técnica. Palavras-chave: Implantes. Implante imediato. Enxertos. Técnicas cirúrgicas. Vantagens ABSTRACT Oral rehabilitation with endosteal implants is today a safe and predictable. However, the treatment time is still a limiting factor for patient satisfaction. The immediate implant placement after tooth extraction is a reality for single implants and its main directions preserving the architecture of peri-implant tissues and reducing total treatment time and has many advantages, especially with regard to aesthetics and less marginal bone loss. Based on these considerations, this study proposes to show, through a literature review, key factors for achieving success in implant placement in fresh wells, describing their advantages, disadvantages and surgical techniques appropriate for this procedure. It was concluded that the immediate rehabilitation of patients is considered a major advance in oral implantology. The use of this technique has been satisfactory to both the patient and the surgeon with regard to aesthetics and working time. The surgeon must exercise caution in evaluating the quantity and quality of bone and primary stability in the forecast before nominating technique. Keywords: Implants. Immediate implant. Grafts. Surgical techniques. Advantages SUMÁRIO 1 INTRODUÇÃO .......................................................................................... 7 2 PROPOSIÇÃO .......................................................................................... 9 3 REVISÃO DE LITERATURA..................................................................... 10 3.1 IMPLANTE IMEDIATO .............................................................................. 10 3.2 MATERIAIS UTILIZADOS EM IMPLANTES IMEDIATOS: BIOMATERIAIS, ENXERTOS E PROTOCOLO MEDICAMENTOSO .................................. 11 3.3 TÉCNICAS REGENERATIVAS PARA INSTALAÇÃO DO IMPLANTE IMEDIATO ................................................................................................. 14 3.4 VANTAGENS DOS IMPLANTES IMEDIATOS .......................................... 26 3.5 DESVANTAGENS E CONTRAINDICAÇÕES DOS IMPLANTES IMEDIATOS .................................................................................................................. 30 3.6 FATORES IMPORTANTES PARA O SUCESSO/INSUCESSO DE IMPLANTES IMEDIATOS: CICATRIZAÇÃO, DIAGNÓSTICO E PLANO DE TRATAMENTO .......................................................................................... 32 4 DISCUSSÃO ............................................................................................. 40 5 CONCLUSÕES ......................................................................................... 45 REFERÊNCIAS BIBLIOGRÁFICAS .................................................................... 46 7 1 INTRODUÇÃO A Implantodontia contemporânea sofreu grandes mudanças à medida que os conceitos inicialmente propostos foram questionados. Antigos paradigmas como a cicatrização submersa e a necessidade de longos períodos de espera para a consolidação do fenômeno da osseointegração passaram a ser questionados. Os implantes de estágio único demonstraram que a cicatrização adequada dos tecidos moles e duros adjacentes pode ser obtida com os componentes expostos no momento da sua instalação. E, foi assim, que na década de 90 surgiram os primeiros relatos demonstrando a possibilidade de instalação de próteses em função imediatamente após a colocação de implantes (CARVALHO et al., 2008). Segundo Tosta et al., (2005), alguns fatores têm impulsionado a instalação de restaurações temporárias implanto-suportadas antes mesmo da osseointegração dos implantes, como a busca pelo maior conforto do paciente na fase de próteses provisórias, a diminuição no tempo total de tratamento e, principalmente, a possibilidade de preservação do contorno gengival pré-existente, em casos de implantação imediata ou precoce. Obviamente, uma boa estabilidade inicial do implante é condição obrigatória para a instalação imediata ou precoce de qualquer restauração implanto-suportada. A utilização de implantes imediatos tem recebido grande aceitação por parte dos pacientes que são beneficiados não só com o custo e com o tempo de tratamento reduzidos, mas também com um menor desgaste psicológico o qual encontra-se vinculado à experiência traumática da perda de um elemento dental (VILLAÇA et al., 2006). Esta técnica possui inúmeras vantagens quando comparada ao procedimento tradicional, cujo tempo entre a extração dentária e a cicatrização do implante pode durar até 12 meses. No implante imediato, o tempo de tratamento é reduzido, a reabsorção óssea é minimizada, otimizando a função e a estética desde a primeira cirurgia. Além disso, o paciente apresenta uma maior satisfação por reduzir a tensão psicológica e eliminar uma segunda cirurgia para a instalação do implante (PEÑARROCHA et al., 2004). Estudos clínicos e radiográficos em animais e humanos têm relatado o 8 sucesso da utilização de implante imediato a longo prazo, e os estudos histológicos confirmam a osseointegração em alvéolo fresco quando o protocolo adequado é respeitado (ROSENQUIST; GRENTHE, 1996). 9 2 PROPOSIÇÃO Demonstrar os principais fatores para a obtenção do sucesso na instalação de imediata de implantes (em alvéolos frescos), descrevendo técnicas cirúrgicas adequadas para este procedimento. 10 3 REVISÃO DE LITERATURA 3.1 IMPLANTE IMEDIATO Segundo Carvalho et al., (2004), a manutenção do volume dos processos alveolares após exodontia, visando a reabilitação do paciente com prótese implantosuportada, constitui-se um desafio para o profissional. A regeneração óssea guiada e os implantes imediatos estão indicados nestas situações. A técnica de regeneração óssea guiada está baseada na hipótese de que uma membrana age como barreira física quando colocada sobre um defeito ósseo, evitando a presença de células indesejáveis ao reparo ósseo, tais como aquelas derivadas dos tecidos epitelial e conjuntivo. Entre outras aplicações, esta técnica é indicada para alvéolos pós-exodontia com o objetivo de manutenção da espessura e altura óssea com ou sem o uso de enxertos. Para que se obtenha sucesso com a técnica da regeneração óssea guiada é imperativo que haja, abaixo da membrana, um espaço biológico que será mantido por algum artifício metálico (parafuso) ou membrana suportada por remanescente ósseo ou biomaterial. Villaça et al. (2006) relataram que os implantes imediatos são indicados em casos de extração dental devido a problemas endodônticos, fraturas radiculares ou cáries extensas, em que as paredes ósseas do alvéolo ainda permanecem intactas. Esta consideração se fundamenta na importância de se conseguir uma boa estabilidade inicial do implante para obtenção de um bom prognóstico do caso. Segundo Betoni Jr. et al. (2009), a instalação imediata do implante é geralmente reservada para casos em que o rebordo residual apresenta uma altura mínima de 5 mm. Quando existe menos de 5 mm entre a crista do rebordo e o assoalho do seio, a instalação do implante é feita, em média, seis meses após o levantamento de seio, tempo necessário para maturação do enxerto e neoformação óssea. Segundo Resende et al., (2010), para que se melhore o prognóstico final dos implantes imediatos são realizados procedimentos regenerativos com a utilização de membranas e enxertos, que aumentam a taxa de sucesso nesses casos. Os enxertos ósseos geralmente utilizados na regeneração óssea guiada (ROG) podem 11 ser classificados de acordo com sua origem, sendo eles: autógenos, alógenos, xenógenos e sintéticos ou aloplásticos. A regeneração óssea guiada consiste na utilização de barreiras físicas para evitar que os tecidos periodontais incapazes de promover regeneração entrem em contato com a superfície radicular durante o processo de cura. Essa técnica tem se mostrado eficaz para o aumento do rebordo alveolar e em deiscências ou fenestrações que ocorrem associadas ao implante ou mesmo durante a colocação de implantes após a exodontia; porém qualquer complicação que ocorra durante o processo de regeneração tecidual guiada, como a exposição da membrana e possível infecção, pode influenciar no processo de osseointegração do implante imediato. Segundo Resende op. cit., o desafio na realização dos implantes imediatos está na quantidade insuficiente de osso, impossibilitando a instalação na posição protética ideal e, consequentemente, a não obtenção de resultados estéticos satisfatórios. Isso exige a utilização de técnicas reconstrutivas com biomateriais, a fim de recuperar o contorno do osso alveolar. Alguns pré-requisitos devem ser observados no planejamento de um implante imediato, segundo Neves et al., (2010): remanescente ósseo disponível para o travamento primário, tipo e extensão do defeito, presença de processos infecciosos e se a posição tridimensional do implante favorecerá para um bom perfil de emergência protético. 3.2 MATERIAIS UTILIZADOS EM IMPLANTES IMEDIATOS: BIOMATERIAIS, ENXERTOS E PROTOCOLO MEDICAMENTOSO Segundo Urist (1988), os biomateriais são substâncias, de origem natural ou sintética, que durante um período indeterminado de tempo podem substituir em todo ou em parte uma técnica de tratamento, quais sejam: ampliação ou substituição de qualquer tecido, órgão ou função corporal. De acordo com Landsberg (1997) em casos de realização de enxerto ósseo ou gengival juntamente com a instalação de implante imediato, deve ser administrado 100 mg de doxiciclina uma vez ao dia por sete dias e 500 mg de diflunizal três vezes ao dia. 12 Schwartz-Arad e Chaushu (1997), indicaram como protocolo a administração de 1g de amoxicilina e 8 mg de dexametasona uma hora antes da cirurgia. Para pacientes alérgicos à penicilina, 500mg de eritromicina. A amoxicilina e a eritromicina continuam por cinco a sete dias pós-cirurgia e 4 mg de dexametasona por mais dois dias. Mellonig et al.. (1998) classificaram os biomateriais em: 1) autólogos são obtidos de áreas doadoras do próprio indivíduo. 2) homólogos são obtidos de indivíduos da mesma espécie do receptor; 3) xenogênicos são obtidos de indivíduos de espécies diferentes do receptor, sendo usualmente obtidos de bovinos e 4) sintéticos ou aloplásticos podem ser de natureza metálica, cerâmica ou polimérica. Em relação aos enxertos ósseos, Sanada et al. (2005) descreve que a regeneração da perda do osso alveolar é feita através de enxertos ósseos que estabelecem um arcabouço para a reparação tecidual, aumentando os tecidos ósseos nos defeitos resultantes de trauma ou cirurgias, preenchendo os alvéolos após extração para preservar a altura e espessura do rebordo alveolar e aumentando e/ou reconstruindo o rebordo alveolar. Os enxertos podem ser removidos de sítios intrabucais ou extrabucais ou com osso de Banco, mas ficam sujeitos à análise do volume ósseo necessário e do tipo de defeito ósseo. Para pequenas e médias perdas ósseas as áreas intrabucais são suficientes, para reconstruções maiores são necessárias áreas doadoras extermas. As áreas intrabucais de remoção do enxerto mais utilizadas são a tuberosidade maxilar (região bem posterior na maxila) e o ramo mandibular, podendo-se também remover da região mentoniana da mandíbula (queixo). Enxertos do tipo extrabucais necessitam normalmente de equipe cirúrgica multidisciplinar, sendo removidos sob anestesia geral, em ambiente hospitalar. As áreas utilizadas para remoção do enxerto são as cristas do ilíaco, tíbia e as costelas (removidos com o auxílio de um cirurgião geral ou ortopedista) ou da calota craniana (removido com o auxílio de um neurocirurgião). A crista ilíaca é mais preferível para a remoção de enxertos ósseos por fornecer maior quantidade de osso. Atualmente existem “Bancos de Ossos” onde se pode adquirir a quantidade óssea desejada para o enxerto. Trata-se de osso humano que foi reprocessado por várias técnicas de controle de infecção e qualidade. É importante saber que estes ossos, devido ao reprocessamento, apresentam potencial osteogênico inferior ao osso autógeno, não sendo indicado em 13 todos os casos podendo, no entanto, ser associado a uma técnica de osso autógeno, o que diminuiria a quantidade de osso autógeno removido. Segundo Villaça et al. (2006), a utilização de barreiras mecânicas, biologicamente compatíveis, que proporcionam o isolamento do tecido ósseo em relação aos tecidos conjuntivo e epitelial de proliferação mais acelerada, ficou conhecida como regeneração óssea guiada e tem sido indicada no tratamento de defeitos ósseos, de deformidades de rebordo alveolar, em alvéolos pós-exodontia, para tratar situações de perimplantite e, finalmente, em associação a implantes imediatos, com o objetivo de eliminar as fenestrações ou deiscências ósseas ao redor dos mesmos. Tanto as membranas não-absorvíveis quanto as absorvíveis podem ser utilizadas com esta finalidade. Além disto, a associação de materiais de enxerto autógenos, homógenos, heterógenos ou sintéticos permite o preenchimento do espaço residual entre alvéolo e implante. Segundo Souza et al.. (2010), o colágeno, em função de suas propriedades naturais, vem sendo utilizado como matéria-prima para a fabricação de biomateriais, sob as mais variadas formas. A cartilagem óssea bovina, composta por colágeno tipo II, apresenta boas propriedades para obtenção de membranas de diversos formatos. O processo de preparo consiste na separação da estrutura óssea e limpeza do tecido cartilaginoso, dissolução do colágeno da cartilagem por agitação, secagem e esterilização. Os ensaios físico-quimicos, como resistência mecânica, higroscopicidade, moldabilidade e o ensaio de biocompatibilidade por meio de teste in vitro de citotoxicidade, apresentam resultados favoráveis para a aplicação das membranas como biomateriais em cirurgias ortopédicas, bucomaxilofaciais e periodontais. Esse processo permite a obtenção de vários formatos de membranas com diversas dimensões, podendo ser utilizadas em uma ampla gama de casos cirúrgicos. Segundo Lacerda e Lacerda (2010), com o passar do tempo, áreas edêntulas sofrem um processo contínuo de reabsorção. Este processo tem início logo após a exodontia, com a qual as paredes do alvéolo perdem altura e espessura, principalmente na região vestibular. Em determinados casos, a inserção imediata dos implantes não é possível e os enxertos ósseos podem ser empregados nessas situações, em alvéolos pós-extração, com o objetivo de manter as dimensões alveolares e melhorar a qualidade óssea local. Esta variedade de enxertos e biomateriais foi utilizada em vários estudos 14 objetivando maior conhecimento sobre a preservação do alvéolo dentário para a instalação de implantes imediatos. 3.3 TÉCNICAS REGENERATIVAS PARA INSTALAÇÃO DO IMPLANTE IMEDIATO Segundo Resende et al.., (2010), a disponibilidade óssea é considerada como um fator primordial na determinação funcional e estética ideais dos implantes, visto que até mesmo o resultado protético poderá ser prejudicado com isso, pois é este remanescente ósseo que determina a posição final do implante após sua instalação. Com o objetivo de reverter o quadro de deficiência do osso, várias técnicas para o seu aumento foram desenvolvidas e aprimoradas nos últimos anos. Dentre algumas destas técnicas podemos destacar: o enxerto ósseo em bloco, a regeneração óssea guiada, a distração osteogênica e a utilização de fatores de crescimento associados aos enxertos ósseos. Lazzara (1989) sugeriu a utilização de uma membrana de politetrafluoretileno (PTFE) como barreira para impedir a migração epitelial para o interior do alvéolo, permitindo a reparação da ferida de extração somente por células com potencial osteogênico, provenientes das paredes do alvéolo. Segundo o autor, uma vez que os procedimentos de regeneração óssea guiada com o uso de membranas vêm sendo utilizados com sucesso no tratamento de deiscências e fenestrações, e uma vez que estudos histológicos preliminares mostraram a possibilidade da instalação imediata de implantes de titânio em alvéolos de extração, a associação destas duas técnicas poderá ser utilizada não somente para obtenção da osseointegração dos implantes, mas também para a regeneração óssea alveolar e a consequente preservação do rebordo. Quanto à questão da estabilidade primária do implante, foi sugerido que apenas o osso apical ao alvéolo seria suficiente para se estabilizar adequadamente o implante, mas este deveria apresentar uma altura mínima de cerca de 5mm. Além disso, foi recomendada a utilização de implantes rosqueáveis, por permitirem uma colocação mais precisa e um melhor travamento inicial. Em sua técnica, esse autor não fez nenhum esforço para obter um fechamento primário da membrana com os retalhos vestibular e palatino, mantendo a membrana em posição 15 através da sutura, que era trançada por sobre esta e ancorada nos retalhos vestibular e palatino. A membrana era deixada exposta por quatro a seis semanas e funcionava como uma barreira para a exclusão dos tecidos moles adjacentes da área de cicatrização óssea no interior do alvéolo. Além disso, funcionava como um retalho sobre o implante, protegendo este do contato com o meio bucal. No momento da remoção da membrana, o implante estaria recoberto por um tecido conjuntivo imaturo, que após algumas semanas se reepitelizaria, resultando em um tecido gengival com a aparência normal. Langer (1994) apresentou uma técnica para facilitar o fechamento do retalho sobre a membrana nos casos de implantes imediatos, denominada de crescimento gengival espontâneo “in situ”. A técnica consiste no desgaste do dente a ser extraído três a quatro semanas antes da extração, com brocas montadas em alta-rotação, a um nível bem abaixo da margem gengival, quase ao nível da crista óssea, para que ocorra um crescimento coronário dos tecidos gengivais por sobre a raiz remanescente. Assim, no momento da exodontia haverá uma quantidade suficiente de tecido mole para um completo recobrimento do sítio de extração, havendo pouca ou nenhuma necessidade de um deslocamento coronário do retalho para melhorar o fechamento primário do sítio, facilitando a instalação imediata do implante com o uso de membranas. Algumas dificuldades poderão surgir na manipulação deste tecido gengival obtido, uma vez que o tecido geralmente apresenta-se inflamado e friável devido à presença do resíduo radicular subjacente. Além disso, haverá uma maior dificuldade no processo de extração, uma vez que o dente é reduzido ao nível da crista óssea. Landsberg (1997) propôs uma técnica de manutenção do rebordo modificada denominada cirurgia para selamento alveolar, como um procedimento regenerativo feito imediatamente após exodontia, utilizando enxerto ósseo e tecido gengival. Esta técnica é indicada em locais onde não é possível realizar o reposicionado do retalho, mas há indicação de implantação imediata. Como nesta técnica nenhuma elevação do retalho é feita antes da instalação do implante, a topografia e qualidade do rebordo devem ser avaliadas clinicamente, radiograficamente, e se possível, por tomografia computadorizada. Após exodontia cuidadosa, sem elevação do retalho, o alvéolo fresco é debridado e a gengiva localizada no orifício alveolar deve ser gentilmente desepitelizada para exposição da lâmina própria vascular, responsável pela cicatrização do tecido mole que será colocado posteriormente na abertura do 16 alvéolo. Após instalação do implante, respeitando o espaço meso-distal e apicocoronal do alvéolo, sua plataforma deve estar posicionada de 1 a 2 mm apical a crista vestibular, ou, ocasionalmente nivelada com a crista. Para esta técnica é indicada a utilização de implante com plataforma regular, minimizando o aprofundamento do sulco ao redor do abutment e coroa e otimizando o perfil de emergência da coroa. O autor ressalta que o osso alógeno desmineralizado liofilizado particulado ou osso autógeno em pó deve preencher o espaço entre o corpo do implante e a cortical óssea vestibular do alvéolo, quando a parede é fina, tendendo à reabsorção. Uma pequena camada de enxerto deve cobrir o topo do implante para prevenir a migração do tecido mole para a região do gap. Dependendo da forma do orifício alveolar, se circular ou elíptico, 3 – 4 mm de tecido mole, contendo parte da submucosa, é obtido do palato. O enxerto deve ser maior do que a abertura alveolar, sendo colocado sobre o tapa implante ou sobre as partículas de enxerto ósseo, selando completamente o alvéolo. O enxerto gengival deve ser mantido no local por pontos de sutura circunferenciais, cada uma passando através do enxerto e da gengiva inserida. Wilson et al.. (1998) instalaram cinco implantes de titânio cobertos com plasma, em humanos, imediatamente após exodontia nas regiões de canino e segundo molar mandibular. Todos os implantes foram cobertos por membrana de PTFE. A exodontia foi feita de forma atraumática e os alvéolos foram degranulados e irrigados com clorexidina e solução salina estéril. Dois implantes foram instalados em osso maduro, servindo como controle. Após seis meses, os implantes teste foram biopsiados com a autorização do paciente e analisados por microscopia ótica. A análise clinica mostrou remanescentes da membrana nos dois implantes instalados na região de molares. Todos os implantes após o período de cicatrização tinham estabilidade e claro som de sino à percussão com instrumento metálico. A análise microscópica demonstrou que todos os cinco implantes alcançaram osseointegração com variado grau de contato osso e implante. Nos implantes controle, colocados em osso maduro, a porcentagem de contato osso e implante foi de 72,14%. A distância da crista alveolar ao primeiro contato osso e implante foi de 0,52 mm. Esta distância ao redor dos quatro implantes teste variou de 0 a 2,57 mm, com uma média de 1,56 mm. Ao redor do canino esquerdo, a porcentagem de contato entre o osso e o implante foi de 59% e o tecido mole apresentou-se menos espesso ao redor da plataforma do implante. O implante 17 instalado na região do canino esquerdo atingiu osseointegração histologicamente, embora este implante não tivesse apresentado estabilidade primária após instalação, tendo um contato osso/implante de 44%. No implante na região de segundo molar direito, o alvéolo não foi completamente preenchido por osso, sendo a porcentagem de contato de 11,79% na região mesial. O implante na região de molar inferior esquerdo, preenchido com osso autógeno após instalação, apresentou contato osso implante de 87,31% na distal e 22,43% na mesial, após seis meses. Os autores concluíram que a osseointegração pode ocorrer em implantes com cobertura de plasma instalados imediatamente após exodontia, mas com variados graus de contato osso-implante. Bränemark et al.., (1999) realizaram um estudo clinico prospectivo instalando implantes imediatamente pós-exodontia. Neste estudo, os defeitos ósseos foram preenchidos com pequenas lascas de osso autógeno vindas do rebordo edêntulo adjacente. Um ano após aplicação de carga, o índice de sobrevida foi de 93,3% com insignificante perda da crista óssea clinicamente. Manso e Velloso (2001) apresentaram um estudo no qual realizaram a instalação imediata de implantes rosqueados revestidos de hidroxiapatita em seios maxilares extremamente pneumatizados (condições ASA-4), utilizando enxertos de uma mistura igualitária de osso autógeno da sínfise mentoniana e osso alógeno desmineralizado, congelado e seco. Os resultados permitiram concluir que este procedimento é indicado em rebordos extremamente atrésicos. Para que a instalação dos implantes seja realizada simultaneamente ao levantamento do assoalho sinusal é fundamental que este rebordo residual possa proporcionar estabilidade inicial adequada aos implantes. Uma altura óssea mínima de 5 mm foi inicialmente estabelecida como quantidade mínima para permitir esta estabilidade. O uso de implantes rosqueados possibilita um melhor controle da angulagem e instalação destes quando comparados aos implantes cilíndricos e desta forma seriam mais indicados para estes procedimentos. Laureano Filho et al. (2003), apresentaram um caso clínico de uma paciente do gênero feminino com 64 anos e com arcada superior parcialmente desdentada e atrofia do rebordo alveolar, tanto em espessura como em altura. Ao exame físico extra-oral, a paciente apresentava maior pronunciamento do sulco nasogeniano, hipotonicidade do lábio superior e inferior. Ao exame físico intrabucal, foi observada área parcialmente desdentada na região de maxila posterior, lado direito no qual, o 18 elemento dentário 13, pilar da prótese fixa do lado direito, apresentava fratura radicular, sem condições de reabilitação endodôntico-protética além de áreas edêntulas na região anterior e posterior de mandíbula. Nas avaliações radiográficas (panorâmica e tomografia linear) foram constatadas fratura radicular do dente 13 e uma perda óssea na região posterior de maxila associada a uma pneumatização do seio maxilar. Os cortes tomográficos mostravam comprimento médio de 4,5 mm e largura de 3,5 mm na região desdentada maxilar. A opção terapêutica realizada foi a cirurgia reconstrutiva de maxila com levantamento de seio maxilar através de enxerto autógeno do túber maxilar e implante imediato. O sistema utilizado na conexão de implantes eram cilíndricos com superfície tratada e hexágono externo. No alvéolo do dente 13, foi colocado um implante de 4 mm de espessura e 13 mm de comprimento. Na região posterior, foram instalados implantes padrão de 3,75 mm por 11 mm. Aproveitando o acesso para o levantamento de seio, removido o túber maxilar do lado direito, depois foi anestesiado o lado esquerdo, confeccionado um retalho muco-periosteal e, com alveolótomo, removido o enxerto. Num pote separado, foi adicionada matriz orgânica de osso bovino liofilizado ao enxerto e, em seguida, colocado dentro seio, preenchendo o espaço ao redor dos implantes. Ao final, foi feita sutura simples interrompida com fio Seda 4-0 Point-Suture. Após oito meses, o paciente retornou para reabertura dos implantes e colocação dos cicatrizadores, para dar melhor contorno gengival e posterior encaminhamento ao protesista para confecção da prótese implanto-suportada. Os autores concluíram que o levantamento de seio maxilar com enxerto ósseo para colocação de implantes imediatos é uma técnica de sucesso, pois possui baixa morbidade, diminuição do tempo cirúrgico para uma sessão e reabilita estética e funcionalmente o paciente, e as complicações resultam apenas em debilitação temporária. Kan Rungcharassaeng e Lozada (2003), em importante estudo clínico prospectivo avaliaram a taxa de sucesso, a resposta dos tecidos perimplantares e os resultados estéticos de 35 implantes imediatos com restaurações unitárias provisórias imediatas. As restaurações finais foram colocadas seis meses após a implantação e os pacientes foram avaliados clinicamente e radiograficamente no ato de implantação, após três, seis e 12 meses. Aos 12 meses de acompanhamento pós-operatório todos os implantes encontravam-se osseointegrados. A média de alteração óssea marginal desde a colocação do implante até 12 meses pósoperatórios foi de -0,26 mm (±0,40 mm Essa variação é desvio padrão (SD ou DP) 19 ou erro padrão (SE ou EP)? Identifique...) na crista óssea mesial, e -0,22 mm (±0,28 mm) na crista óssea distal. Não houve diferença estatisticamente significante nos índices de placa bacteriana durante os diferentes intervalos de tempo observados. A média das alterações do nível da margem gengival vestibular e dos níveis de papila mesial e distal, do pré-tratamento até os 12 meses de observação pós-operatória foram respectivamente; -0,55 mm (±0,53 mm), e -0,53 mm (±0,39 mm), e -0,39 mm (±0,40 mm). Os autores concluíram que apesar das alterações ósseas marginais e no nível gengival terem sido estatisticamente significativas, do pré-tratamento até os 12 meses de acompanhamento clínico e radiográfico, todos os pacientes mostraramse muito satisfeitos com os resultados estéticos e nenhum havia sequer notado quaisquer alterações no nível gengival. Tosta et al., (2005) apresentam um caso clínico de colocação de implantes unitários em áreas estéticas, com restaurações provisórias imediatas implantosuportadas, em um grupo de 18 pacientes acompanhados por um período de 12 a 24 meses pós-operatórios e observou-se que todos os pacientes apresentaram reparação tecidual sem complicações e após seis meses de acompanhamento pósoperatório todos os implantes foram avaliados como osseointegrados clínica e radiograficamente. Após a instalação das restaurações cerâmicas os resultados estéticos atingidos foram considerados satisfatórios pelos profissionais e pacientes envolvidos no estudo. Os autores concluíram, então, que é inegável que a possibilidade de instalação de uma restauração provisória implanto-suportada, imediatamente após a colocação cirúrgica do implante possibilita maior conforto ao paciente. Esta abordagem proporciona uma restauração provisória estética e confortável durante todo o tratamento, diminuindo o número de procedimentos cirúrgicos e, consequentemente, o tempo total de tratamento. Becker et al.., (2005), avaliaram a estabilidade dos implantes colocados pósexodontia utilizando os implantes imediatos. As medidas da estabilidade foram feitas imediatamente após a instalação do implante e após a cicatrização. O intervalo entre inserção do implante e conexão do abutment foi de 5 – 6 meses. Dois implantes foram perdidos um ano após instalação. Dois a três anos após a instalação a sobrevida dos implantes foi de 97,2%. As medidas de ressonância magnética mostraram uma média na estabilidade primária de 62,0 ± 9,8 e uma média de estabilidade secundária após um ano de 64,0 ± 9,8 para todos os implantes. Este aumento não foi estatisticamente significativo (mostre o valor do P). 20 A estabilidade primária do implante na maxila foi significativamente menor do que na mandíbula, enquanto nenhuma diferença foi vista na estabilidade secundária. As variações de estabilidade inicial foram altas. Moraes Jr. et al.., (2005) apresentaram uma análise clínica e radiográfica das dimensões dos tecidos perimplantares e dentes adjacentes aos sítios que receberam implante imediato unitário, associado à técnica cirúrgica de oclusão do alvéolo. Foram selecionados 15 pacientes num total de 16 sítios de extração, seguida da instalação imediata de implantes. Os dentes a serem extraídos deveriam apresentar uma arquitetura gengival harmoniosa com a dos dentes adjacentes e estarem localizados na região anterior da maxila. Dos 15 pacientes tratados, apenas um recebeu dois implantes imediatos ao mesmo tempo, em substituição aos caninos decíduos remanescentes em um caso de agenesia dos caninos permanentes. Nos demais pacientes, a anamnese revelou uma história pregressa de traumatismo dento-alveolar, seguido de tratamento endodôntico, sendo que, 13 destes pacientes receberam núcleos e restaurações protéticas. Neste grupo de pacientes, o principal motivo da indicação da extração foi por fratura radicular vertical (n=9), associada à presença de núcleos ou pinos de retenção intrarradiculares inadequados, curtos no comprimento e/ou largos no diâmetro. A metodologia utilizada para a avaliação dos pacientes foi clínica e através de radiografias periapicais. Barbara et al.., (2006) descreveram uma técnica cirúrgica que prioriza a obtenção de um resultado estético favorável num menor intervalo de tempo. A aplicação da técnica está indicada para casos de implantes unitários em rebordos Classe I de Seibert, na medida em que o paciente apresente algum defeito horizontal de rebordo. A utilização desta técnica se aplica ao tratamento com implantes em alvéolos cicatrizados e utilizando-se provisórios imediatos. A técnica do provisório unitário imediato já foi muito bem descrita na literatura na qual a técnica era indicada para casos selecionados de implante imediato pós-extração. Nesses casos ainda estava presente o elemento dentário indicado para extração. Dessa forma, toda a arquitetura gengival ficava preservada, facilitando assim a confecção da coroa provisória, alcançando um resultado estético bem satisfatório. É evidente que essa condição clínica favorável para implante imediato não se aplica em casos de provisório imediato em alvéolo cicatrizado. Uma alternativa no tratamento de casos unitários envolvendo prótese imediata é a remoção do colar de tecido gengival com bisturi circular mecânico (punch). Entretanto, essa manobra 21 deve ser aplicada em situações em que se verifica adequados volumes de tecido ósseo e gengiva queratinizada vestibular. Pimentel et al., (2007) apresentaram dois casos clínicos de implantes unitários com carga imediata em dois pacientes, que receberam as próteses provisórias imediatamente depois da cirurgia. No caso 1, uma paciente com 41 anos de idade, sexo feminino, apresentou fratura longitudinal na unidade 11, sendo indicada à remoção cirúrgica desta e instalação de implante imediato com carga imediata. A coroa da unidade foi retirada e o resto radicular removido com periótomos, tentando preservar a estrutura óssea circunjacente. Um implante cônico foi instalado no alvéolo, imediatamente após a remoção do resto radicular, onde se realizou uma fresagem inicial com broca de 3 mm, além do ápice e depois com broca de 3,25 mm. Após este procedimento, foi feita a instalação do implante, e para obtenção de melhor estabilidade primária, realizada a enxertia alveolar complementar. Concluído o procedimento cirúrgico instalou-se a coroa provisória em resina acrílica sobre um pilar de titânio, ajustando-se em protrusiva e topo, eliminando contato. Após o período de três meses instalou-se a coroa definitiva e observou-se, por meio de imagem radiográfica uma discreta perda óssea compatível com saúde perimplantar. O segundo caso é de uma paciente de 53 anos de idade, apresentando fratura longitudinal da unidade 21, sendo indicada a remoção e a instalação de implante imediato com carga imediata. Após exodontia com periótomo, realizou-se fresagem com broca de 3 mm e, posteriormente, com broca de 3,25 mm. A coroa provisória foi instalada e ajustada em protrusiva e em topo, evidenciando a ausência de toque. Após o período de quatro meses foi instalada a coroa definitiva, metalocerâmica parafusada, sobre o pilar da EUCLA 406 SIN cromo-cobalto com hexágono. Após nove meses foi feita uma radiografia de controle, em que se verificou a obtenção da osseointegração e reduzida perda óssea, preservando o tecido perimplantar. Nos dois casos relatados, os implantes utilizados nos procedimentos cirúrgicos apresentavam a superfície tratada, uma vez que essa é uma característica a ser observada em procedimentos de carga imediata, promovendo uma ancoragem mais efetiva entre implante e osso. Outros fatores importantes são a quantidade e qualidade óssea, que influenciarão na escolha adequada do implante, devendo este possuir diâmetro e comprimento adequados para que se obtenha estabilidade primária, necessária para carga imediata. Nos casos em questão, a enxertia óssea complementar foi usada com o objetivo de 22 otimizar a condição óssea presente. Faria et al. (2008) descreveram um caso clínico de um incisivo lateral superior esquerdo que foi extraído, devido à perda de implantação óssea, e colocação imediata de implante e coroa provisória. A paciente, do sexo feminino, 65 anos de idade, relatou desconforto e mobilidade no incisivo lateral superior esquerdo. E, por meio dos exames clínico e radiográfico foi evidenciada a presença de fístula e uma extensa reabsorção óssea e radicular, estando o dente com mínima implantação óssea. Optou-se, então, pela extração do dente utilizando-se de técnica atraumática e o alvéolo cuidadosamente curetado para remoção dos tecidos moles remanescentes. Para a colocação do implante na mesma inclinação da raiz do dente, foi posicionada na parede vestibular do alvéolo (sub-periósteo) uma agulha de anestesia, cortada na base após a introdução, sendo o sítio do implante preparado paralelo e ligeiramente para palatina em relação à agulha. O intuito deste procedimento foi de favorecer o posicionamento do orifício de acesso para o parafuso da coroa na palatina, não comprometendo a estética. O implante de escolha foi o Replace® Select (Nobel Biocare, Gotemburgo, Suécia) com hexágono interno. Após a colocação do implante, que ficou 3 mm acima da borda gengival, utilizou-se uma sonda milimetrada para checar a altura do colar intermediário, buscando favorecer o resultado estético da restauração na região cervical. Foi utilizado o intermediário Easy Abutment (Nobel Biocare, Gotemburgo, Suécia) com altura de 0,75 mm (figura 3). A própria coroa de porcelana foi utilizada para confecção da restauração, sendo removida parte da face palatina para adequá-la ao pilar intermediário. Um componente de provisório foi posicionado numa réplica do pilar, sobre o qual a coroa de porcelana foi fixada utilizando-se a resina Renamel Microhybrid (Cosmedent, Chicago, EUA). Na região correspondente ao contorno gengival vestibular foi utilizada a resina Renamel Gingafill – rosa médio (Cosmedent, Chicago, EUA), que simula a cor da gengiva, dando maior aspecto de naturalidade à restauração. No período em que se confeccionava a restauração, foi posicionado sobre o Easy Abutment um cicatrizador, para manutenção da posição dos tecidos moles. Os autores concluíram que os implantes colocados imediatamente à extração do dente apresentam todas as vantagens inerentes à técnica de estágio único, incluindo estética e função imediata, a não necessidade de próteses temporárias, o segundo estágio cirúrgico é eliminado e a papila adjacente é preservada, contribuindo para o resultado estético final. Concluíram, também, que o implante 23 unitário imediato à extração dentária representa uma técnica potencialmente viável e bastante vantajosa para a região anterior da maxila, desde que bem indicados, planejados e cuidadosamente executados. Betoni Jr et al. (2009) apresentaram um caso clínico de levantamento de seio maxilar com enxerto ósseo autógeno em bloco e instalação imediata do implante em um rebordo severamente atrófico, com altura inferior a 5 mm, em que um enxerto ósseo autógeno em bloco, colhido de área doadora intrabucal, era estabilizado no leito receptor por meio do próprio implante, após levantamento da membrana sinusal. O fragmento ósseo da parede do seio foi posicionado na face vestibular do implante e fixado com adesivo de fibrina de forma a cobrir as roscas do terço apical que ainda permaneciam expostas. Após a instalação do implante e colocação do parafuso de cobertura, os tecidos foram corretamente reposicionados, sem tensão e suturados, garantindo a cobertura de todo o defeito cirúrgico com tecido periosteal. A paciente não utilizou prótese no período de osseointegração, a fim de se evitar tensão sobre o conjunto implante/bloco ósseo. Nenhuma complicação pósoperatória foi constatada tanto no leito doador do enxerto quanto na área do implante. Após seis meses realizou-se a cirurgia de reabertura do implante para instalação de cicatrizador. Clinicamente foi observada estabilidade do implante e integridade dos tecidos perimplantares. Radiograficamente havia formação óssea por toda a superfície do implante. O parafuso de cobertura foi removido para a colocação do cicatrizador. Depois de 20 dias, uma coroa metalocerâmica foi confeccionada sobre o implante que foi, então, colocado em função. Em um acompanhamento de 12 meses o implante apresentava-se estável e a paciente satisfeita quanto à função e estética do dente reabilitado. Os autores concluíram que o procedimento de levantamento de seio maxilar com enxerto ósseo autógeno em bloco e o implante imediato garantiram a integração do bloco enxertado concomitantemente ao processo de osseointegração do implante. Esta abordagem permitiu a instalação imediata do implante em um rebordo extremamente atrófico, eliminando a necessidade do período de espera após a realização do enxerto e garantindo as reabilitações estética e funcional do elemento dentário perdido. Lacerda e Lacerda (2010) relataram um caso clínico utilizando a regeneração óssea guiada para facilitar a cicatrização da crista óssea ao redor do implante imediato. A regeneração óssea guiada segue os princípios da regeneração tecidual guiada, usando membranas. Dentre os pré-requisitos, podemos citar: fonte de 24 células osteogênicas, vascularização adequada, estabilização, espaço para aumento ósseo e exclusão de tecidos competidores. As membranas devem prevenir a migração e ação de fibroblastos, excluir fatores inibidores, concentrar fatores estimuladores de crescimento no local, além de serem rígidas, mas não a ponto de dificultar o seu manuseio. No caso clínico em questão, o paciente do gênero masculino, 24 anos, asa I, apresentou-se com histórico de sucessivos tratamentos endodônticos, cirurgias parodontais, apicetomia e rizectomia do dente 46. Ao exame clínico verificou-se mobilidade e fístula na região periapical e ao exame radiográfico ausência da raiz mesial e área radiolúcida em toda extensão apical do dente. Como seria inviável do ponto de vista biológico manter o dente, sugeriu-se sua remoção para a posterior instalação de implante. Realizada a exodontia, foi feita uma apurada curetagem com a intenção de remover tecido de granulação. Pela presença de secreção purulenta não se cogitou na implantação imediata e nem mesmo no enxerto, apenas utilizou-se de uma membrana oclusiva de Allumina® com a intenção de prevenir a invasão de diferentes células para o interior da área de ferida, permitindo uma repopulação de células específicas do tecido a ser regenerado. Após o período de três meses foi realizado um segundo procedimento cirúrgico, em que foi removida a membrana que permaneceu sem exposição e totalmente encapsulada por tecido conjuntivo e imediata instalação do implante sistema Dentoflex® hexágono interno. Coletou-se osso autógeno durante as fresagens e na região das espiras expostas foi depositado osso e nova membrana oclusiva, tendo sido fixada com o parafuso de cobertura para aumentar sua estabilidade local. O paciente aguardou o período de osseointegração e recebeu o planejamento protético indicado. Notou-se que mesmo com a exposição da membrana não houve necessidade de remoção devido a sua total oclusividade, apenas a necessidade de um bom controle de placa. O caso foi finalizado com coroa cerâmica cimentada. No estudo de Bassi e Carneiro (2010) foi possível observar que, nas cirurgias de levantamento de seio maxilar com instalação imediata de implantes, dos 14 implantes instalados de maneira imediata apenas um foi perdido, correspondendo a um índice de sucesso de 92,86%. Observaram um índice de sucesso elevado dos implantes instalados de forma mediata: 94,59%, sendo que dos 37 implantes instalados apenas dois foram perdidos. Realizando uma analise comparativa entre as duas técnicas cirúrgicas não houve diferenças estatisticamente significantes, sendo que índices de sucesso elevados foram obtidos em ambas as situações. 25 Desta forma acredita-se que para se obter sucesso no tratamento é imperativo que seja levado em consideração a quantidade de rebordo residual e também a qualidade do osso para que se tenha uma estabilidade inicial do implante instalado, afim de que se possa decidir qual é a melhor forma de tratamento para o paciente, ou seja, a instalação imediata ou não do implante concomitante a cirurgia de levantamento de seio maxilar. Neves et al.., (2010) descreveram um caso clínico de um paciente reabilitado com implante imediato na região do elemento 15 e fechamento primário do alvéolo com retalho deslizante do palato em L no intuito de promover um tampão cirúrgico e aumentar a qualidade da mucosa ceratinizada ao redor do implante. O dente 15 foi extraído atraumaticamente com o auxílio de um periótomo para o rompimento das fibras do ligamento periodontal e preservação da integridade das paredes alveolares. Devido a pouca altura óssea, indicou-se a técnica de levantamento atraumático de seio maxilar. Perfurações iniciais foram feitas por subinstrumentação e concluídas com auxílio de osteótomos de Summers até atingir o rompimento da cortical da parede inferior do seio maxilar. A seguir, um implante 3,75 x 9,00 com plataforma tipo hexágono externo foi instalado no leito cirúrgico, buscando um travamento cortical para a estabilidade primária. Para o fechamento primário do alvéolo cirúrgico, utilizou-se a técnica de deslize de retalho palatino em L. Primeiramente, mensuraram-se as distâncias mesiodistal e, principalmente, a área vestíbulo-palatal do gap. O esboço de um retalho em forma de L com incisões parciais e paralelas foi demarcado. O retalho foi planejado para que a perna longa do pedículo fosse posicionada para distal e a perna curta estivesse perpendicular à área da extração. A distância entre essas incisões é a medida mesiodistal do gap. Uma área triangular foi demarcada na parte interna do pedículo com uma incisão parcial adicional. A base do triângulo situa-se na perna curta do L e seu vértice é apontado para distal ao longo da perna longa do pedículo. Essa é a peça-chave da técnica, pois a base do triângulo deve ter a mesma dimensão vestíbulo-palatal do alvéolo cirúrgico obtida previamente. A seguir, a área triangular foi divulsionada da mucosa mastigatória com o intuito de promover a mobilidade e avanço coronal necessários ao retalho pediculado em L. O pedículo foi liberado do tecido conjuntivo subjacente, mantendo o periósteo íntegro, deslocado sobre a região do alvéolo implantar e suturado na região vestibular. Desse modo, conseguiu-se o fechamento primário da região sem tensão, favorecendo o processo de cicatrização e 26 osseointegração do implante pela manutenção do coágulo sanguíneo e reparo por primeira intenção. Houve um aumento na quantidade de mucosa ceratinizada, a ausência do deslocamento da profundidade de vestíbulo e a manutenção da arquitetura gengival pré-operatória que contribuíram para a saúde perimplantar e obtenção de um perfil de emergência protético estético. Os autores concluíram, então, que a implantação imediata em um alvéolo pós-extração é uma alternativa vantajosa frente à técnica convencional uma vez que permite uma redução significativa do tempo de tratamento. Além disso, as estruturas ósseas do rebordo alveolar são mantidas, o que favorece a instalação do implante em uma posição mais axial e mais favorável que em uma área edêntula há muito tempo. A preservação da integridade óssea permite a manutenção de uma arquitetura gengival que facilita a formação papilar e um contorno côncavo e uniforme nas próteses sobreimplantes. 3.4 VANTAGENS DOS IMPLANTES IMEDIATOS Lazzara (1989) destacou as vantagens cirúrgicas e protéticas da colocação imediata dos implantes. Os alvéolos com os implantes em posição eram cobertos com uma membrana de politetrafluoretileno expandido (PTFE-e) por um período de aproximadamente quatro a seis semanas. Para Landsberg (1997), a utilização de implantes imediatos possui inúmeras vantagens quando comparado ao procedimento tradicional, reduzindo o tempo de tratamento e a morbidade, levando a uma maior satisfação do paciente e menor reabsorção óssea, otimizando a função e a estética desde a primeira cirurgia. Para Saadoun (2002), as vantagens dos implantes imediatos são: a manutenção da forma da interface restauradora gengival, maximizando o resultado estético, a preservação do osso e contorno gengival mantendo o suprimento vascular, a otimização do comprimento do implante usando o tecido ósseo residual, além do ápice, a estabilidade primária e cicatrização com completa osseointegração, a porção cervical da coroa provisória duplicando o perfil de emergência do dente extraído, a preservação da anatomia gengival antes de seu colapso, inserção imediata do provisório com o benefício psicológico do paciente e a colocação da 27 restauração definitiva após seis meses ao invés de nove a 12 meses. Schropp et al. (2003) estudaram as mudanças que ocorrem nos tecidos ósseo e gengival após a extração de um dente, por 12 meses, e concluíram que é favorável a colocação de implantes o mais cedo possível após a extração. Segundo Inoue et al.. (2006), os implantes de único estágio cirúrgico preservam melhor a crista óssea por evitar um segundo ato cirúrgico, que não deixa de ser mais um trauma e que pode causar reabsorção óssea. E também pelo fato do cicatrizador ficar exposto ao meio bucal, não existe o problema de deiscência da sutura que possa causar uma infecção com reabsorção da crista óssea, comum de ocorrer no implante submerso. Os implantes de único estágio cirúrgico diminuem o estresse no paciente por evitar um ato cirúrgico e, este fato, simplifica e reduz o custo do tratamento odontológico. Segundo Ribeiro et al.., (2008), a colocação imediata do implante e restauração podem ser benéficas na manutenção da integridade dos alvéolos e contribuir para manutenção da papila interdental ao redor das próteses sobreimplantes. Segundo Faria et al.. (2008) a instalação de implante e coroa provisória imediatos à exodontia, além de manter a função e satisfação do paciente, mantém os tecidos ósseo e gengival, favorecendo a resolução final do caso. A colocação de implantes imediatos em alvéolos após exodontia representa uma técnica viável de reabilitação, principalmente na região anterior da maxila. Esta técnica apresenta as vantagens de eliminar alguns meses de espera para ossificação do alvéolo, possível manutenção da altura e largura do osso alveolar, manutenção e regeneração dos tecidos moles, redução dos procedimentos cirúrgicos e resultados estéticos imediatos, pelo uso de restaurações provisórias. Carvalho et al., (2008) relataram que a possibilidade de se realizar implantes imediatos seguidos da temporização imediata, favorece a manutenção do contorno tecidual e reduz o tempo de tratamento. Dentre os benefícios atribuídos aos implantes imediatos está a redução do tempo cirúrgico, diminuição do sangramento, mínimo desconforto pós-operatório e, principalmente, a minimização veemente de alterações na arquitetura do tecido gengival. Entretanto, para que a indicação seja precisa, alguns aspectos devem ser observados: a integridade das paredes ósseas, presença/ausência de processos infecciosos agudos, quantidade de osso apical residual, necessidade ou não de preenchimento do espaço residual entre a parede 28 do alvéolo e o implante, contorno dos tecidos moles e biotipo periodontal, além da habilidade profissional. Com base nestas considerações, os autores apresentaram casos clínicos nos quais se discutem as vantagens da implantação e temporização imediata de elementos unitários em áreas estéticas, sem abertura de retalho, utilizando implantes de diâmetro reduzido. No presente trabalho, dois implantes de diâmetros reduzidos foram imediatamente inseridos, após a extração sem abertura de retalhos na região dos incisivos laterais superiores e coroas provisórias instaladas em seguida, por meio dos quais pode-se concluir que a implantação e a temporização imediata utilizando implantes de plataforma reduzida, instalados sem a elevação de retalho, provoca mínimas alterações teciduais perimplantares imediatas, e a longo prazo, e proporciona resultados protéticos extremamente favoráveis. Os autores salientaram que é fundamental que se obtenha uma adequada estabilidade inicial no momento da implantação e controle de cargas nos movimentos excursivos. O implante com o formato cônico tem sido recomendado para este tipo de abordagem, permitindo um melhor preenchimento do alvéolo e maior estabilidade inicial. Contudo, a seleção do diâmetro do implante é um fator decisivo, pois permite um adequado espaço para conformação dos tecidos gengivais, uma distância mínima das estruturas dentais adjacentes e, principalmente, um correto perfil de emergência da coroa protética. Macedo et al.. (2009) descreveram que a técnica de instalação de implantes em locais de alvéolos frescos pode diminuir a perda óssea no rebordo remanescente por acelerar o tempo de tratamento, evitando a necessidade de vários procedimentos, como por exemplo, a cirurgia de extração do elemento dental, cirurgia para reconstrução óssea, cirurgia para instalação do implante e uma quarta cirurgia para reabertura dos implantes. Os autores apresentaram dois casos clínicos que demonstraram a viabilidade da técnica pelo resultado estético alcançado após o término e acompanhamento do tratamento, corroborando outros estudos sobre a instalação de implantes em alvéolos frescos com menor reabsorção da crista óssea do que os instalados em locais reparados. Nos casos apresentados os autores optaram por não realizar a técnica de regeneração tecidual guiada (RTG) e nenhum material de preenchimento, pois colocaram um implante de formato cônico com plataforma protética de 4,3 mm de diâmetro que ocupou praticamente a totalidade do alvéolo. A presença de paredes ósseas intactas e a distância menor que 2 mm, entre as paredes do alvéolo e os implantes, permitiram que o preenchimento fosse 29 feito naturalmente. Isto tendo em mente que não se deve preencher este espaço com algum biomaterial, raspas de osso autógeno ou membranas, em situações onde o espaço for igual ou inferior a 1,5mm. Com isso, diminui os riscos de exposição de membranas e biomateriais, que poderiam proporcionar o surgimento de infecções pós-operatórias e consequentemente o insucesso do procedimento. O fato de não ter sido realizado o deslocamento de um retalho permitiu que os tecidos moles permanecessem estáveis, com a confecção de coroas provisórias e aplicação de carga imediata não-funcional ao implante. As coroas provisórias foram confeccionadas diretamente com as facetas vestibulares dos dentes extraídos das próprias pacientes, permitindo a manutenção da mesma situação tecidual encontrada antes do procedimento cirúrgico. A presença de uma coroa provisória preenchendo todo o espaço existente entre o tecido mole à porção cervical do componente protético faz com que os tecidos se mantenham em posição durante o tratamento, impedindo o colapso no alvéolo. A instalação de implantes imediatamente após a exodontia tem sido apresentada como uma técnica com alta previsibilidade, elevada taxa de sobrevida e com resultados significativos quanto à preservação no sentido tridimensional das paredes alveolares. Resende et al., (2010) demonstraram que essa técnica quando bem indicada e seguindo seu protocolo corretamente, possui altas taxas de sucesso e serve como base para a determinação de sucesso e sobrevida desses implantes Segundo Pereira Neto et al., (2010), a instalação imediata de implantes em sítios de extração tornou-se rotina na clínica diária dos profissionais que trabalham com a Implantodontia. Esta técnica tem como principal vantagem a redução do intervalo entre a extração do dente e a prótese final. Além disto, quando realizado adequadamente, tal procedimento tem se apresentado com grande índice de sucesso. De acordo com Vasconcelos et al.., (2010), além da redução do tempo de tratamento e do número de intervenções cirúrgicas, sugere-se que a instalação imediata de implantes em alvéolo pode fornecer melhor resultado estético, melhor taxa de sobrevivência, manutenção dos tecidos duros e moles no local da extração e alta satisfação do paciente, quando comparada à instalação mediata de implantes. De acordo com Neves et al.., (2010), a instalação de implantes imediatos em alvéolos pós-extração apresenta diversas vantagens que aumentam a aceitação do tratamento pelo paciente: eliminação do tempo de espera para a cicatrização do 30 alvéolo, menor número de cirurgias, redução do tempo sem uso da prótese, redução do custo do tratamento e preservação da altura e espessura óssea alveolar para instalação de implantes. 3.5 DESVANTAGENS E CONTRA INDICAÇÕES DOS IMPLANTES IMEDIATOS Segundo Landsberg (1997), a regeneração óssea guiada (ROG), utilizada em implantação imediata, apesar de possibilitar uma seletividade celular na região do gap e preservar a anatomia do rebordo, possui a desvantagem de necessitar do reposicionamento coronal do retalho, podendo ocasionar a perda de gengiva ceratinizada e retração da papila interdental, além de requerer cirurgia secundária para aprofundamento do vestíbulo Para Saadoun (2002), as contra-indicações dos implantes imediatos são: presença de infecção ativa, osso insuficiente (< 3 mm), além do ápice alveolar para estabilidade inicial do implante, quando há fenestração cervical na parede vestibular ou sua destruição é um fato ou quando há uma ampla e/ou longa recessão gengival. Penãrrocha et al.., (2004) descreveram algumas complicações da colocação de membranas por reposicionamento do retalho como o desaparecimento das papilas interdentais e o possível desenvolvimento de mucosite perimplantar sob a mucosa não ceratinizada. A possibilidade de exposição da membrana e infecção subjacente ocasiona sequelas estéticas, além de por em risco a sobrevida do implante. Segundo os autores a melhor forma de evitá-las é respeitar as contraindicações. Uma contra-indicação absoluta para a instalação de implantes em alvéolos frescos é a presença de um processo inflamatório periapical agudo. Em relação à discrepância de diâmetro, quando o espaço alvéolo/implante é maior do que 5 mm, é aconselhável a realização de regeneração óssea e o cancelamento da instalação do implante, evitando que a maior parte da superfície do implante não tenha contato ósseo. Segundo Lopes et al.., (2005), se a fenestração está presente após a sequência de perfurações, deixando uma porção de tecido ósseo coronalmente à fenestração, o protocolo de um estágio é preferível e uma membrana reabsorvível com ou sem enxertos deve ser empregada sob o retalho sem a flexão do tecido 31 mole, mas se a integridade do tecido ósseo for comprometida e uma deiscência existir, então o protocolo de dois estágios é necessário. Nessa circunstância, um retalho é levantado e uma membrana, com enxerto para manter espaço, deveria ser usada. O retalho deve ser posicionado sobre a cabeça do implante e para assegurar que o tecido mole não se perderá, um cicatrizador deve ser posicionado aumentando a dimensão vertical desse tecido, o que é essencial para a estética. Villaça et al.. (2006) relataram que é frequente a ocorrência de fenestrações ou deiscências ósseas durante o processo cirúrgico de colocação dos implantes imediatos, o que pode comprometer a estabilidade inicial dos mesmos, e, além disto, ocasionar um problema mucogengival com o desenvolvimento de uma recessão gengival em situações em que a quantidade de mucosa queratinizada não é suficiente. A regeneração óssea guiada apresenta limitações técnicas sendo que alguns insucessos têm sido atribuídos a exposição precoce das membranas à cavidade oral e a contaminação das mesmas, resultando em uma formação óssea reduzida. Algumas situações podem predispor estas intercorrências como o não recobrimento total da membrana pelo retalho ou mesmo a realização deste por intermédio de suturas realizadas com grande tensão. Regiões desprovidas de uma quantidade suficiente de mucosa queratinizada são mais comumente afetadas pela exposição precoce das membranas. Nestes casos, os autores indicam a utilização da matriz dérmica acelular, um enxerto alógeno constituído dos componentes preservados da matriz extracelular dérmica (colágeno tipo I, glicosaminoglicanas e glicoproteínas, como laminina e fibronectina), como opção de tratamento das fenestrações. A matriz dérmica acelular não é significativamente colonizada por bactérias periodontopatogênicas, e passando por um processo cicatricial se integra aos tecidos do hospedeiro. Assim, atua como um arcabouço para proliferação e invasão celular e vascular, o que só poderia acontecer em um ambiente não significativamente colonizado por bactérias. Os resultados mostraram que a matriz dérmica acelular preencheu as necessidades requeridas, permitindo a formação óssea ao redor dos implantes imediatos e ainda aumentando a quantidade de mucosa queratinizada, favorecendo assim a relação mucogengival das áreas, o que levou os autores a concluirem que a matriz dérmica acelular pode ser utilizada satisfatoriamente na regeneração óssea guiada em situações similares às apresentadas. Segundo Vasconcelos et al.., (2010), instalação imediata de implantes 32 combinada com carga imediata pode apresentar maior risco de falhas de implantes. Uma das grandes dificuldades dessa técnica é como estabelecer um fechamento primário da ferida nos casos em que a confecção de uma prótese provisória imediata não é indicada para promover um selamento marginal (NEVES et al.., 2010). Dentre os problemas anatômicos que ocorrem com a instalação dos implantes imediatos, Resende et al.., (2010) citaram que a fenestração óssea é uma das mais comuns devido a uma reabsorção severa do processo alveolar. Essas fenestrações podem acabar comprometendo não só a estética da região como também a estabilidade mecânica do implante. 3.6 FATORES IMPORTANTES PARA O SUCESSO/INSUCESSO DE IMPLANTES IMEDIATOS: CICATRIZAÇÃO, DIAGNÓSTICO E PLANO DE TRATAMENTO Para Tarnow et al. (1992) um dos fatores primordiais para o sucesso em implantação imediata é a análise da distância interimplante, da existência de ponto de contato e do nível do osso interproximal. Rosenquist e Grenthe (1996), ao analisarem 109 implantes imediatos observaram, diversas complicações: a perfuração da gengiva pelo tapa implante em 12 casos, sendo quatro casos antes de dois meses pós-cirurgia e 10 casos relacionados a exodontias devido a periodontite, e mobilidade do implante em seis pacientes, após conexão do abutment. Sete implantes foram perdidos antes da fase de tratamento. Cinco pacientes desenvolveram infecção e em quatro destes foi detectada a periodontite que se desenvolveu três a cinco semanas após instalação do implante. Os autores afirmaram que pacientes apresentando periodontite possuem pior prognóstico comparados a pacientes sem história de doença periodontal pregressa. E que este fato está possivelmente relacionado à presença de uma microbiota mais patogênica, e uma menor quantidade e qualidade óssea, desencadeando baixa neoformação óssea e menor formação de gengiva ceratinizada na região perimplantar, ambos importantíssimos para a sobrevida do implante instalado em alvéolos frescos. No estudo realizado por Schwartz-Arad e Chaushu (1997) observou-se uma 33 sobrevida de 95% dos implantes instalados em alvéolos frescos após cinco anos, mas notaram diversas complicações, dentre as quais: 1) a diminuição em altura óssea, que estava relacionada principalmente à utilização de próteses provisórias imediatamente após cirurgia; e, 2) a exposição precoce do implante, que em alguns casos, necessitou de intervenção cirúrgica, debridamento e fechamento primário do tecido perimplantar. Para minimizar o primeiro problema foi proposto o uso de próteses fixadas nos dentes adjacentes, quando possível, para eliminar o contato direto com o tecido mole. E, para prevenir a interferência da prótese provisória sobre a exposição precoce do implante, os autores recomendaram o uso de prótese somente duas semanas após instalação dos implantes. Segundo os autores, a manipulação do retalho para obliteração do sítio cirúrgico, seja através de enxertos gengivais livres, enxerto de tecido conjuntivo subepitelial, biomateriais ou barreiras biológicas, é um dos componentes mais importantes para a manutenção e adequada cicatrização dos implantes imediatos. Além disso, apesar do reposicionamento do retalho proporcionar resultado imediato na preservação do implante a longo prazo, um segundo ato cirúrgico pode ser necessário para aumentar a profundidade do vestíbulo. Artziel et al.., (2000) relataram que, durante a cicatrização alveolar, uma média de 40% a 60% da altura e espessura óssea original é esperada ser perdida fisiologicamente, com maior perda dentro dos primeiros dois anos. Pesquisas têm demonstrado que o rebordo alveolar na região anterior de maxila pode ser reduzido em 23% nos primeiros seis meses após exodontia, e adicional 11% nos seguintes cinco anos. Na região posterior de mandíbula, reabsorção acontece primariamente na direção buco-lingual, resultando em deslocamento da crista alveolar. O índice de reabsorção do rebordo residual tem mostrado ser maior na mandíbula (0,4 mm/ano) do que na maxila (0,1 mm/ano). No entanto, este índice de reabsorção óssea ou perda de tecido mole no rebordo diminui significativamente com a instalação de implantes imediatos, que atuam sustentando e estimulando a osteogênese no alvéolo dentário e desencadeiam resultados funcionais e estéticos satisfatórios. Nemcovsky e Artiz (2000) descreveram uma técnica cirúrgica utilizando retalho rotacionado de espessura total removido do palatino (RPF do inglês Rotated Full Thickness), objetivando a obtenção e manutenção do fechamento primário do tecido mole e aumento da crista óssea sobre o local da extração, após instalação do implante no alvéolo. Inicialmente é feita uma incisão intrasulcular ao redor do 34 dente a ser extraído, seguida por um retalho incluindo a papila interdental e margem gengival para expor a crista óssea. A exodontia atraumática é feita e o alvéolo curetado. Na face palatina um retalho pediculado de espessura total é incisado. A elevação do retalho é feita de maneira cuidadosa utilizando um destaca periósteo. Após instalação do implante, um enxerto ósseo é indicado para preenchimento da porção coronal do gap, especialmente na face vestibular, devido ao posicionamento palatino do implante. As margens vestibulares do RPF devem ser desepitelizadas. O retalho pediculado é então rotacionado e suturado com fio de sutura seda 4,0 na região vestibular. Suturas simples são aconselháveis para manter o retalho na posição ideal, alcançando fechamento primário do tecido mole. Esta técnica oferece um tratamento previsível para alcançar e manter a cobertura do tecido mole e regeneração óssea sobre implantes imediatos, sem o uso de barreira membrana. De acordo com Saadoun (2002), alguns fatores previnem a falha prematura ou posterior de colocação imediata de implantes: biológicos (ausência de infecção, boa higiene oral e paciente não-fumante), biomecânicos (comprimento mínimo de 13 mm para o implante, um bom posicionamento do mesmo e boa estabilidade inicial) e anatômicos (alvéolo intacto com uma boa cortical vestibular e excelente topografia óssea, com um mínimo de 3 mm de osso residual apical). É uma técnica aparentemente simples e extremamente precisa e sensível e que pode ser recomendada para áreas anteriores somente com indicações específicas, que incluem uma extração atraumática sem perda de suporte ósseo para manter a forma essencial do tecido mole (em particular, as papilas interproximais), abordagem sem incisão (para o posicionamento do implante no alvéolo), um implante de plataforma chata (para obliterar o topo do alvéolo), com um diâmetro reduzido apicalmente (para impedir uma perfuração da superfície vestibular da concavidade), superfície rugosa (permitindo uma rápida osseointegração) e uma restauração provisória nãofuncional (evitando comprometimento estético). De acordo com Barboza e Caúla (2002), nem sempre o alvéolo dentário encontra-se com disponibilidade óssea suficiente para a estabilidade primária do implante, sendo necessárias técnicas regenerativas para obtenção de neoformação óssea e manutenção do tecido gengival. Estas técnicas aumentam o índice de sucesso a longo prazo, principalmente em casos de depressão óssea bucopalatal após exodontia, ou apical ao dente a ser extraído. Segundo Fugazzotto (2002), a morfologia do alvéolo residual pós-exodontia 35 pode complicar o ideal posicionamento do implante em alvéolos frescos. O ângulo da parede axial, a curvatura da raiz do dente extraído, e a posição final do ápice do dente extraído no alvéolo, representam um desafio à instalação atraumática e precisa do implante na posição mais desejável. Clinicamente, é importante que a perfuração da broca se aprofunde axialmente no alvéolo, caminhando para a posição previamente ocupada pelo ápice do dente extraído. No entanto, se o dente extraído tiver significante curvatura da raiz ou dilaceração, a instalação do implante na posição do ápice do dente culminará em estética insatisfatória. Com base nestas considerações, o autor descreveu uma técnica para superar essas dificuldades devido à curvatura da raiz em alvéolos frescos e com seu uso alcançou 99,4% de sucesso em 162 implantes instalados em alvéolos frescos, sendo somente um implante perdido. O autor concluiu que esta técnica diminui o número de cirurgias, o tempo da terapia e o custo para o paciente. De acordo com Kanyama et al.., (2003), na instalação do implante imediato, a cicatrização do alvéolo dentário ocorre em conjunto com a fase inicial da osseointegração do implante. Em extrações dentárias atraumáticas, onde as quatro paredes ósseas são preservadas, primeiramente um coágulo sanguíneo preenche todo o alvéolo. Tecido conjuntivo jovem e epitelização estão presentes no alvéolo quatro dias após a extração. O tecido de granulação em formação libera mediadores, como o fator de crescimento de fibroblastos (FGF) e o fator de crescimento de tecido conjuntivo (CTGF), que modulam a migração das células sanguíneas e mesenquimais, fornecendo o fator principal para a cicatrização: o suprimento sanguíneo. Após sete dias toda a área é preenchida por tecido de granulação e a matriz osteóide (colágeno tipo I) é evidente na base do alvéolo. Por volta do 280° dia o alvéolo é preenchido completamente por osso. Sendo assim, por volta do 300º dia todo o implante encontra-se circundado por osso neoformado e o período de cicatrização torna-se necessário somente para a espera da maturação óssea. Segundo Tarnow et al.., (2003), a avaliação radiográfica deve considerar a disponibilidade óssea, o formato do osso, qualidade, espessura e altura óssea. Um mínino de 4 – 5 mm de espessura óssea na crista e 10 mm ou mais da crista ao canal mandibular é recomendado. Distância suficiente deve ser avaliada em relação ao seio maxilar e ao soalho da cavidade nasal. Para resultado estético satisfatório, a altura do osso interproximal deve ser de 5 mm ou menos do ponto de contato do 36 dente adjacente. Quanto mais a distância do ponto de contato interproximal aumenta, a possibilidade de formação da papila interproximal diminui. A etapa final do planejamento deve incluir a confecção do guia cirúrgico. Caplanis et al.., (2005) propuseram um sistema de classificação do defeito alveolar pós-exodontia, correlacionando os tipos de defeitos ao tratamento clínico com implantes dentários, buscando uma maior previsibilidade na reabilitação utilizando implantes em alvéolos frescos. Esta classificação descreve as condições dos tecidos duro e mole imediatamente após exodontia, antes da cicatrização ou remodelação do alvéolo, sendo útil na identificação e caracterização dos protocolos de tratamento com implantes imediatos. Segundo Becker et al., (2005), o diagnóstico e o plano de tratamento são fatores primordiais para alcançar o sucesso na instalação e restauração de implantes instalados imediatamente pós-exodontia. Inicialmente, é importante avaliar a história médica e odontológica, a fotografia clínica, o modelo de estudo, as radiografias periapical e panorâmica, assim como a tomografia computadorizada ou tomografia linear da região a ser implantada. A etapa mais importante do planejamento é determinar o prognóstico para a dentição e, em particular, para o dente em questão, considerando o motivo da perda dentária e a necessidade de extração. Outro fator importante é a relação custo/benefício para o paciente, avaliando se é vantajoso preservar um dente de prognóstico duvidoso. Em região estética, a morfologia óssea, o tipo periodontal, o nível da crista óssea interproximal, a linha de sorriso e a morfologia do tecido gengival (superfície, desenho) devem ser considerados antes de iniciar o tratamento. Segundo Inoue et al. (2006), a presença de infecção aguda com reabsorção óssea extensa pode inviabilizar a cirurgia de implante imediato pela grande chance de insucesso. Nestas circunstâncias, é melhor optar pela colocação prévia de enxerto e retardar a instalação do implante para uma etapa posterior. O tratamento da superfície do implante a ser instalado tem um papel importante na implantação imediata. Calasans-Maia et al. (2008) mostraram que implantes com superfície rugosa promoveu um maior preenchimento do defeito ósseo e maior grau de contato osso-implante quando comparado aos implantes de superfície lisa. De Deus et al., (2008) ressaltaram a importância do implante imediato, salientando que sempre que possível, o implante deve substituir a raiz dentária no mesmo procedimento cirúrgico em que ela será removida, evitando assim perdas 37 ósseas adicionais que acontecerão no sentido apical e bucolingual caso seja realizada a exodontia convencional. No entanto, em alguns tratamentos pode ser que não se encontre situações ideais para a instalação imediata, visto que os dentes podem apresentar fraturas radiculares, perfurações e/ou lesões prévias que podem levar à reabsorção óssea alveolar parcial. Quando isso acontece, fica contraindicada, na maioria dos casos, a metodologia de implantes imediatos, e teremos que optar por técnicas de enxertia, buscando regeneração prévia à instalação de implantes. Na técnica de regeneração óssea guiada, o uso de uma barreira física tem como objetivo impedir a migração de células epiteliais e do tecido conjuntivo para dentro da área do defeito, podendo ser usada com ou sem enxerto ósseo associado. Esta técnica é utilizada especificamente como tratamento reconstrutivo nos defeitos ósseos alveolares antes ou durante a inserção de implantes. Para a total cobertura da membrana, faz-se necessário o uso de incisões relaxantes e/ou incisões no periósteo para deslocamento coronal de um retalho de espessura total, o que pode levar à desfiguração da arquitetura de tecidos moles e um comprometimento do suprimento vascular na área, provocando retrações de tecido indesejáveis. O uso da regeneração óssea guiada em áreas estéticas se torna, então, limitado. Nos casos onde enxertia óssea se faz indicada previamente à instalação do implante, o osso autógeno é unanimidade entre os autores que compararam seus resultados com outros biomateriais, sendo este osso definido como o padrão ouro para enxertos, pois acumula características osteocondutoras, osteoindutoras e osteogênicas. Segundo Macedo et al.. (2009), alguns fatores importantes que se pode discutir nos casos de instalação imediata de implantes em alvéolos, seguida da ativação imediata dos implantes, estão baseados no planejamento de cada caso. Certos fatores devem ser considerados essenciais para a realização e previsibilidade de resultados com utilização dessa técnica. A presença de paredes intactas no alvéolo, ausência de sinais de infecção, presença de mais de 4 mm de osso residual no ápice do alvéolo e alta estabilidade primária do implante, foram alguns fatores que colaboraram para a alta estabilidade dos tecidos moles e estética satisfatória. Com relação à carga oclusal aplicada ao implante imediatamente após sua instalação, a literatura mostra altos índices de sucesso nos casos onde vários implantes são instalados e unidos por uma prótese com infraestrutura rígida. A sobrecarga nos implantes imediatamente após sua instalação poderia levar a 38 formação de tecido conjuntivo fibroso e consequente processo de encapsulamento do implante devido à falta de contato osso-implante. Vasconcelos et al.., (2010) apresentaram altas taxas de sucesso para esta a estratégia dos implantes imediatos. Para a obtenção de adequado resultado funcional e estético da instalação imediata de implantes, os seguintes fatores devem ser considerados: experiência do operador, mínimo trauma durante a extração, remoção da infecção, uso apropriado de antibióticos, seleção do tamanho, desenho e superfície do implante, habilidade de obtenção da estabilidade primária, posição do implante e necessidade de enxerto. Lacerda e Lacerda (2010) sugeriram que para implantes imediatos se osseointegrarem de maneira previsível é necessário que a membrana permaneça cobrindo o implante durante todo o período de cicatrização. A exposição da membrana, sem o eficiente controle do biofilme, pode levar a infecção e comprometer os resultados. Neves et al., (2010).mencionam a importância de se manter uma faixa de tecido queratinizado ao redor de dentes e principalmente ao redor de implantes como uma barreira ao biofilme bacteriano. A ausência desse tecido ou sua manipulação incorreta pode favorecer o aparecimento de doenças perimplantares, comprometer a estética vermelha de próteses, elevar o número de procedimentos para possíveis correções do contorno da mucosa, aumento do tempo e custo do tratamento. Os autores afirmam que em áreas que receberam implantes imediatos deve-se, além dos procedimentos convencionais, dar atenção ao dente extraído, às estruturas adjacentes, às dificuldades cirúrgicas e protéticas. Relatam ainda a necessidade de uma extração atraumática, estabilização do implante nas paredes e no ápice do alvéolo sem comprometer a angulação protética, além da obtenção de um fechamento primário do retalho cirúrgico e cicatrização sem distúrbios. Segundo Resende et al., (2010), para que se possa alcançar sobrevida e sucesso, um implante não deve apenas ser capaz de promover sua osseointegração primária, mas sim manter-se osseointegrado, coberto por tecido gengival saudável e submetido à carga com a prótese definitiva em longo prazo. O processo de cicatrização do alvéolo após a exodontia envolve uma série de eventos que inclui a formação do coágulo que é substituído por uma matriz provisória de tecido conjuntivo, osso imaturo, osso lamelar e medula óssea. Para se alcançar o sucesso na instalação e na restauração desses implantes instalados imediatamente após a 39 exodontia, o profissional deverá estar atento a diversos fatores como a história médica e odontológica do paciente, documentação pré-operatória (modelos de estudos, fotos clínicas e exames de imagens) e realização de um bom diagnóstico e um plano de tratamento criterioso. Sempre que por algum motivo for observada a impossibilidade de instalação de um implante imediatamente após a exodontia, deve-se recorrer à utilização de enxertos ósseos, mesmo que esse procedimento aumente a morbidade da cirurgia, o custo do procedimento e retarde a reparação. Para Pereira Neto et al., (2010), o sucesso da reabilitação com implantes osseointegrados está diretamente ligado ao grau de harmonia conseguido entre as três bases da Implantodontia: tecido ósseo, tecido mole e prótese. Se uma destas três arestas da tríade do sucesso da Implantodontia não for trabalhada corretamente, o sucesso não será alcançado. 40 4 DISCUSSÃO O motivo da extração dentária é o primeiro aspecto que deverá ser analisado quando se pretende instalar implantes imediatos, pois influenciará diretamente na morfologia do alvéolo pré-exodontia. Assim, a quantidade de paredes ósseas alveolares remanescentes e de osso sadio apicalmente ao alvéolo para a ancoragem do implante serão bem melhores e, também no potencial para infecções crônicas ou agudas no local (SAADOUN; LANDSBERG, 1997). A instalação de implantes em alvéolos frescos fornece um tratamento com alta previsibilidade de sucesso (LANDSBERG, 1997). A instalação de restaurações unitárias provisórias implanto-suportadas, logo após a colocação cirúrgica dos implantes, aparenta ser uma alternativa terapêutica eficaz em áreas estéticas (TOSTA et al., 2005). Próteses provisórias bem ajustadas, sem pressionar o rebordo, apresentam vantagem econômica e social quando associadas à implantação imediata (SCHWARTZ-ARAD; CHAUSHU, 1997). A personalização de uma coroa provisória seria aconselhável para obter o mesmo contorno do elemento dental, preencher todos os espaços e garantir suporte aos tecidos. Além do contorno, mantém-se a própria coroa dental, a estabilidade de cor e textura, o ponto de contato e o conforto social do paciente que tem a sensação de que seu dente continua em posição (BARBARA et al.., 2006; PIMENTEL et al.., 2007; MACEDO et al.., 2009). Segundo Macedo et al.. (2009), nos casos em que as coroas naturais extraídas dos próprios pacientes foram preparadas e instaladas imediatamente, permanecendo em infraoclusão durante os movimentos de fechamento e excursivos, permitiram controlar a estabilidade do conjunto e a carga, promovendo melhor formação e maturação óssea ao redor dos implantes, fato que foi comprovado por alguns estudos publicados (LAZZARA, 1989; WILSON et al.., 1998). Para Faria et al.. (2008) a instalação de implante e coroa provisória imediatos à exodontia, além de manter a função e satisfação do paciente, mantém os tecidos ósseo e gengival, favorecendo a resolução final do caso. De acordo com Lazzara (1989), do ponto de vista do tempo e do paciente, a colocação de implante imediato tem grande vantagem porque combina o período de cicatrização pós-extração com a fase de integração do implante, reduzindo assim o tempo em que o paciente deveria 41 usar próteses temporárias. A vantagem principal da instalação imediata do implante é uma redução no período de tratamento. Uma vez que a cicatrização do alvéolo acontece ao mesmo tempo da osseointegração, a cirurgia de exposição e a confecção da prótese poderão ser realizadas seis meses após a extração, na região anterior da maxila (MORAES Jr., et al.., 2005) Além disso, a presença física do implante no interior do alvéolo irá fornecer um suporte para as paredes ósseas alveolares, estimulando o processo de reparo alveolar e prevenindo a reabsorção e o colapso do rebordo que normalmente ocorrem após a exodontia. Também, é provável que esta atividade de formação óssea ao redor do implante melhora o contato do osso com a superfície do implante, favorecendo a osseointegração (WILSON et al.., 1998). Ao preservar o suporte ósseo vestibular e a arquitetura dos tecidos mucogengivais, haverá uma emergência mais natural da prótese de seus tecidos perimplantares e em melhor harmonia com os dentes e seus tecidos circunjacentes (ROSENQUIST; GRENTHE, 1996). No estudo de Wilson et al.., (1998), os implantes instalados imediatamente pós-exodontia tiveram uma média de 50% de superfície de contato, sem a utilização de barreira membrana, confirmando que em gaps pequenos a regeneração óssea pode ocorrer sem interferências, devido a morfologia favorável do defeito. Para que resultados satisfatórios sejam alcançados, é essencial que o implante esteja circundado por osso. Para que se melhore o prognóstico final dos implantes imediatos são realizados procedimentos regenerativos com a utilização de membranas e enxertos, que aumentam a taxa de sucesso nesses casos (RESENDE et al.., 2010). Os enxertos ósseos podem ser coletados da sínfise mandibular, ramo mandibular, tuberosidade, tórus intra-bucal, calota craniana, crista ilíaca e tíbia. Estes procedimentos são realizados através da utilização de enxertos autógenos, alógenos, aloplásticos ou xenogênicos, tendo cada um suas características e indicações (MELLONIG et al.., 1998; SANADA et al.. 2005). No trabalho de Betoni Jr. et al. (2009), um bloco ósseo autógeno, coletado da linha oblíqua externa, foi fixado ao leito receptor por meio do próprio implante. A estabilização do bloco ósseo pelo implante evitou a necessidade de espera para a instalação do implante e obviamente a realização de um segundo procedimento cirúrgico. Isso é particularmente vantajoso, uma vez que há redução do número de 42 sessões de tratamento, tempo e custo necessários para a conclusão do processo de reabilitação. O uso do enxerto em bloco traz algumas vantagens em relação ao osso particulado, uma vez que permite formação óssea uniforme, com maior previsibilidade da manutenção do volume e formato desejados (BERTONI JR.et al.., 2009). No entanto, algumas complicações podem estar presentes como periodontite (ROSENQUIST; GRENTHE, 1996); diminuição da altura óssea (SCHWARTZARAD; CHAUSHU, 1997); a superfície de contato osso e implante influencia diretamente na sobrevida do implante a longo prazo (WILSON et al., 1998). Deus et al., (2008) citaram que uma limitação na previsibilidade da instalação de um implante imediato é quando uma das paredes do alvéolo, principalmente a parede vestibular, não está presente. A exposição prematura e a contaminação de membranas podem prejudicar a regeneração óssea guiada ao redor de implantes imediatos (VILLAÇA et al., 2006). Algumas complicações, culminado ou não na perda do implante, podem estar presentes antes, durante ou após a instalação do implante em alvéolos frescos. Apesar da presença de complicações nos implantes imediatos, principalmente relacionadas à pacientes com história de periodontite, o índice de sucesso permanece elevado e o tratamento, muitas vezes, ainda é conservador e eficaz (ROSENQUIST; GRENTHE, 1991; SCHWARTZ-ARAD; CHAUSHU, 1997). Baseado nas complicações oriundas do reposicionamento do retalho, Landsberg (1997) descreveu a técnica do selamento alveolar, na qual o enxerto ósseo é associado ao enxerto gengival livre, possibilitando o fechamento primário do tecido mole sem o reposicionamento do retalho após instalação em alvéolos frescos. A cirurgia, sem retalho, de implante colocado em alvéolo, usando facetas dos dentes extraídos para a confecção de coroa provisória imediata, é uma abordagem aceitável quando se consideram as condições que influenciam a estética. A técnica possibilitou a melhora da reparação do tecido ósseo, acelerou o tempo de tratamento e promoveu a manutenção morfológica e estética dos tecidos moles (MACEDO et al., 2009). Estudos (LAZZARA, 1989; LACERDA; LACERDA, 2010) têm preconizado a utilização da regeneração óssea guiada para facilitar a cicatrização da crista óssea 43 ao redor de implantes imediatos. Apesar da técnica de regeneração óssea guiada ao redor de implantes imediatos resultar em boa osseointegração, a complexa manipulação do retalho, pode desencadear resultados funcionais, fonéticos e estéticos insatisfatórios, especialmente quando realizado na região anterior da maxila. Os efeitos indesejáveis provocados são recessão da margem gengival do dente adjacente, perda de tecido gengival ceratinizado e perda da altura da papila interdental (LANDSBERG, 1997). O avanço nas técnicas cirúrgicas e na criação de novos biomateriais para serem empregados na Implantodontia oral vem acompanhado as exigências estéticas e funcionais dos pacientes e dos próprios profissionais que lidam diariamente com os sucessos e insucessos nos tratamentos. A presença de defeitos ósseos no rebordo alveolar é ainda uma das grandes dificuldades, pois a colocação ideal do implante do ponto de vista protético fica prejudicada (ROSENQUIST, 1996; BECKER et al., 2005). O sucesso na utilização de implantes imediatos está relacionado não só com o respeito às indicações da técnica, como também as limitações existentes em cada caso que são descritos pela literatura (ROSENQUIST, 1996). A resposta do osso após a inserção dos implantes imediatos é favorável e os resultados clínicos são muito bons quando uma criteriosa seleção dos pacientes é realizada. Com esse tipo de técnica, podemos encurtar significativamente o tempo e o número de consultas clínicas (ROSENQUIST, 1996; CALASANS-MAIS et al., 2008). O sucesso desta técnica está relacionado à qualidade óssea e a estabilidade primária do implante, que são fatores fundamentais na escolha da técnica. O profissional deve se certificar que o implante quando instalado esteja circunscrito por osso, porém quando isso não ocorre técnicas regenerativas para obtenção de neoformação óssea e manutenção do tecido gengival deverão ser indicadas para aumentar o índice de sucesso a longo prazo, principalmente nos casos que apresentam depressão óssea pós-exodontia, ou apical ao dente a ser extraído (BECKER et al.., 2005; SCHWARTZ-ARAD; CHAUSHU, 1997). Estudos atuais têm relatado que a distância entre a superfície do implante e a parede alveolar também apresentam particularidade importante na osseointegração do implante imediato. Os implantes com superfícies tratadas, quando instalados em alvéolos com distância de 1 mm a 1,25 mm apresentam maior contato ósseo com as 44 paredes (CALASANS-MAIA et al., 2008). A regeneração óssea guiada em implantes imediatos possibilita uma maior seletividade celular na região onde se encontra o espaço entre implante e osso e preserva a arquitetura do rebordo alveolar. Mas a mesma possui a desvantagem de necessitar do reposicionamento coronal deste retalho. Esse reposicionamento pode levar a perda de gengiva ceratinizada e retração da papila interdental, além de, em alguns casos, ser necessária a realização de um aprofundamento do vestíbulo num segundo tempo (LANDSBERG, 1997). O cirurgião atento aos princípios da técnica e com um planejamento adequado para o caso evita um aumento no número de insucessos. Independente do tipo de procedimento a ser realizado, seja ele em um ou dois tempos cirúrgicos, o bom posicionamento do implante, apresentando-se com uma boa estabilidade primária e mantendo um apropriado cuidado com as estruturas de tecidos gengivais e osso adjacente à região, continuam sendo a melhor escolha ao final do tratamento (RESENDE et al.., 2010). A regeneração guiada tecidual por meio de membrana oclusiva é uma alternativa viável, segura, pouco traumática e bem fundamentada em literatura, sua resistência permite a formação de um arcabouço de proteção do coágulo, garantindo futuras reabilitações estética e funcional do elemento dentário perdido (LACERDA; LACERDA, 2010). Berglundh e Lindhe (1997) e Botticelli et al., (2004) relataram que as características da superfície do implante de titânio influenciam significativamente na regeneração óssea. A superfície áspera de titânio mostra maior porcentagem de contato osso-implante quando comparada às superfícies lisa ou de textura fina para implantes imediatos. 45 5 CONCLUSÃO A reabilitação imediata dos pacientes é considerada um grande avanço na Implantodontia oral. O uso desta técnica tem sido satisfatório tanto ao paciente, quanto ao cirurgião no que diz respeito à estética e ao tempo de trabalho. O cirurgião deve ser criterioso na avaliação da quantidade e qualidade ósseas e na previsão da estabilidade primária antes da indicação da técnica. Deve-se ter em mente que este tipo de técnica não substitui a técnica convencional de instalação mediata dos implantes, mas sim é usada como alternativa de tratamento em alguns casos. 46 REFERÊNCIAS BIBLIOGRÁFICAS BALSHI T.J. et al., Immediate loading of Branemark implants in edentulous mandibles: a preliminary report. Implant Dentistry, v. 6, n. 2 , 1987. BARBARA, A.B.; MARTINS, M.R.; BARCELOS, M.J.R.; PERROTTA, L.A. Sutura de contenção de papila: uma nova abordagem cirúrgica em prótese unitária imediata sobre implante. ImplantNews, v. 3, n. 1, p. 49-54, jan.-fev. 2006 BASSI, A.P.F.; CARNEIRO, G.P. Avaliação do índice de sucesso dos enxertos autógenos e dos implantes instalados em região de seio maxilar. ImplantNews, 7(2):257-260, 2010. BETONI JR, W.; ESTEVES, J.C.; SAITO, L.Y. Levantamento de seio maxilar com implante imediato em rebordo severamente atrófico. ImplantNews, 6(6):673-677, 2009 BRÄNEMARK, P.I. Protesis tejido/integradas. La osseointegracion en la odontologia clínica. São Paulo : Quintessenze Verlags-Gmbh, 1987. Calasans-Maia MD, Fernandes GVO, Granjeiro JM. Preservação alveolar com enxertos após exodontias e previamente à instalação de implantes. ImplantNews 2008;5:543-8. CARL E Misch. Sistema de implantes relacionados com a qualidade óssea: relato preliminar dos estágios I e II. Implant Dentistry, V.1., N.3, 1998. CARVALHO, P.F.M.; CIOTTI, D.L.; SILVA, R.C.; JOLY, J.C. Implantação e temporização imediata em áreas estéticas, sem abertura de retalho, utilizando implantes de diâmetro reduzido. ImplantNews, v.5,n.3, p.255-260, maio-jun, 2008. CARVALHO, P.S.P.; PONZONI, D.; BASSI, A.P.F.; CARVALHO, M.C.A. Manutenção de volume do processo alveolar após exodontia com raspa de osso cortical autógeno. Relato de caso clínico. ImplantNews, v.1, n.1, p. :53-58, jan.-fev. 2004. COLLAERT, B. et al. Comparison of Branemark fixture integration and shortterm survival using one-stage or two-stage surgery in completely and partially edentulous mandibles. Clinical Oral Implants Research, 1998. COOPER, L. et al. Initial assessment of immediate loaded single tooth implants in the anterior maxilla. European Association for Osseintegration. www.eao.org/copenhagen/abstracts/immediate_loading/s180_p50.htm. 1999. 47 DEUS, G.; CEZÁRIO, E.M.; SALIBA, F.M.; CEPEDA, R.C. Instalação de implante em alvéolo enxertado com raspa de osso autógeno cortical. ImplantNews, v.5, n.2, p. 141-146, mar-abr, 2008. FARIA, I.R.; ROCHA, S.S.; BRUNO, V.M. Implante imediato com restauração temporária. Um relato de caso. Robrac. v.17, n.44, p. 117-123, 2008. FUGAZZOTTO PA. Simplified Technique for Immediate Implant Insertion into Extraction Sockets: Report of Technique and Preliminary Results. Implant Dentistry 2002;11:79-82. GELB DA. Immediate implant surgery: 3 year retrosprective evaluation of 50 consecutive cases. Int J Oral Maxillofac Implants 1993;8:388-399. HENRY, P. et al. Single-stage surgery for rehabilitation of the edentulous mandible: preliminary results. The Implant Report. V.6, N.9, 1994. INOUE, R.T.; INOUE, N JR.; INOUE, L.T.; FELTRIN, P.P. Resolução protética em implante com conexão Cone Morse, de único estágio cirúrgico, utilizando-se poste sólido sem e com preparo. ImplantNews, v.3, n.6, p. 625-632, nov-dez, 2006. KANYAMA M, KUBOKI T, AKIYAMA K, NAWACHI K, et al. Connective Tissue Growth Factor Expressed in Rat Alveolar Bone Regeneration Sites After Tooth Extraction. Arch Oral Biol 2003;48:723-730. LACERDA, E.J.R.; LACERDA, H.M. Regeneração óssea guiada por meio de membrana não absorvível pós-exodontia. ImplantNews, 7(1):87-92, 2010. LANDSBERG CJ. Socket seal surgery combined with immediate implant placement: a novel approach for single-tooth replacement. Int J Periodont Rest Dent 1997;17:141-149. Landsberg CJ. Socket seal surgery combined with immediate implant placement: a novel approach for single-tooth replacement. Int J Periodont Rest Dent 1997;17:1419. LAUREANO FILHO, J.R.; SILVA, E.D.O.; ARAÚJO, A.M.A. Levantamento de seio maxilar com enxerto ósseo para implantes imediatos osseointegrados. Revista de Cirurgia e Traumatologia Buco-Maxilo-Facial, v.3, n.4, p.13-18, out/dez - 2003 Lazzara RJ. Immediate implant placement into extraction sites: surgical and restorative advantages. Int J Periodont Rest Dent, v. 9, n. 5, p. 333-343, 1989. MACEDO, L.G.S.; MACEDO, N.L.; MONTEIRO, A.S.F. Implante imediato sem retalho utilizando faceta de dentes extraídos em prótese provisória e carga imediata não funcional para otimização estética. ImplantNews, v.6, n.3, p. 261-267, maio-jun. 2009 48 Manso MC, Velloso GR. Instalação imediata de implantes rosqueados em seios maxilares extremamente pneumatizados (condiçöes SA-4). Rev Bras Implant 2001 out-dez; 7(4): 8-12. MELLONIG JT, NEVINS M, SANCHEZ R. Evaluation of a bioabsorbable physical barrier for guided bone regeneration. Part II. Material and a bone replacement graft. Int J Periodontics Restorative Dent. 1998; 18(2): 129-3. MORAES JR., E.F.; MARZOLA, C.; MIZIARA, E.V.; TOLEDO-FILHO, J.L. Instalação de implante imediato unitário na região anterior da maxila sem o deslocamento de retalhos. Análise clínica e radiográfica. Revista ATO. Academia Tiradentes de Odontologia, v.4,n.9, p.358-394, 2005. NEMCOVSKY CE, ARTZI Z, MOSES O. Rotated palatal flap in immediate implant procedures. Clinical evaluation of 26 consecutive cases. Clin Oral Impl Res 2000: 11: 83–90. NEVES, A.O.M.; HOCHHEIM NETO R, BEZ, L.V.; BENFATTI, C.A.M. Manipulação de tecido mole com o objetivo de vedamento primário de alvéolo cirúrgico em implante. ImplantNews, v.7, n.5, p. 613-8, 2010. PEÑARROCHA M, URIBE R, BALAGUER J. Implantes inmediatos a la exodoncia. Situación actual. Med Oral 2004;9:234-242. PEÑARROCHA M, URIBE R, BALAGUER J. Implantes inmediatos a la exodoncia. Situación actual. Med Oral 2004;9:234-242. PEREIRA NETO, A.R.L.; BENFATTI, C.A.M.; SELLA, G.C.; CORDERO, E.B.; SOUZA, J.G.O.; MAGINI, R.S. Previsibilidade na obtenção de estética e função com retalhos pediculados na Implantodontia. ImplantNews, 7(3):353-359, 2010 PIMENTEL, A.C.M.; PIRES, C.S.; SILVA, E.L.C.; RIOS, M.Z.; LACERDA, P.N.B. Carga imediata em implantes unitários - Relato de dois casos clínicos. ImplantNews, v.4, n.4, p. 433-436, jul-ago, 2007. RANDOW K, et al. Clinical and radiographical features of submerged and nonsubmerged titanium implants. Clinical Oral Implants Research. V.5, 1994. RANDOW, K. et al. Immediate functional loading of Branemark dental implants. Clinical Oral Implants Research, 1999. RESENDE, R.F.B.; CALASANS-MAIA, J.A.; SCHNETZLER NETO, A.; GRANJEIRO, J.M.; CALASANS-MAIA, M.D. Tratamento da fenestração óssea em implantes imediatos. ImplantNews, 7(1):54-59, 2010 RIBEIRO, C.G.; ARAÚJO, M.A.R.; ARAÚJO, C.R.P.; CONTI, P. Provisionalização imediata na região anterior: protocolo clínico para implantes Cone-Morse. 49 ImplantNews, v.5, n.1, p. 13-18, Jan/Fev.2008 ROSENQUIST B, GRENTHE B. Immediate Placement of Implants into extraction sockets: Report of a pilot procedure. Int J Oral Maxillofac Implants 1991;6:277-284. Rosenquist B. Immediate Placement of Implants In to Extraction Sockets: Implant Suirvival. Int J Oral Maxillofac Implants 1996;11:205-09. ROSENQUIST B. Immediate Placement of Implants Into Extraction Sockets: Implant Suirvival. Int J Oral Maxillofac Implants 1996;11:205-209. Saadoun AP. Immediate implant placement and temporization in extraction and healing sites. Comp Contin Educ Dent, v. 23, n. 4, p. 309-324, Apr. 2002. SANADA, J.T.; MANSANO, R.A.S.; PIMENTEL, G.H.D.; SHIRATORI, F.K.; VALLE, A.L. Utilização de biomateriais em alvéolos após a extração dentária para manutenção do rebordo alveolar. Revista de Odontologia da UNESP. 34(3) 2005. Schropp L et al. Bone healing and soft tissue contour changes following single-tooth extraction: a clinical and radiographic 12-month prospective study. Int J Periodont Rest Dent, v. 23, n. 4, p. 313-323, 2003. SCHWARTZ-ARAD D, CHAUSHU G. Placement of implants into fresh extraction sites: 4 to 7 years retrospective evaluation of 95 immediate implants. J Periodontol 1997;68:1110-1116. Schwartz-Arad D, Chaushu G. Placement of implants into fresh extraction sites: 4 to 7 years retrospective evaluation of 95 immediate implants. J Periodontol 1997;68:1110-6. SOUZA, S.L.S.; OLIVEIRA, R.R.; VIDIGAL JÚNIOR, G. M.; MUGLIA, V.A.; SOUZA, A.M.M.S.; NOVAES JÚNIOR, A.B. Biomateriais na instalação de implantes osseointegrados. In: SALLUM, A.W.; CICARELLI, A.; QUERIDO, M.; BASTOS NETO, F. Periodontologia e Implantodontia. Soluções estéticas e recursos clínicos. Nova Odessa: Napoleão, 2010. Cap. 20 TARNOW D, ELIAN N, et al, Vertical distance from the crest of bone to the height of the interproximal papilla between adjacent implants. J Periodontol 2003;74(12):1785-1788. TARNOW DP, MAGNER AW, FLETCHER P, The effect of the distance from the contact point to the crest of bone on the presence or absence of the interproximal dental papilla. J Periodontol 1992;63: 995-996. TARNOW, D.P. et al. Immediate loading of threaded implants at stage 1 surgery in edentulous arches: ten consecutive case reports with 1 – to 5 – year data. Int J Oral Maxillofac Implants. V.12, N.3, 1997. 50 TOSTA, M.; FERRAZ, P.; GUERRA, L; COSTA, C.; SARACENI, C.H.C. Restaurações provisórias unitárias imediatas implanto-suportadas em áreas estéticas: estudo clínico prospectivo de dois anos. ImplantNews, 2(5):480-488, set.out. 2005 URIST, M. R. et al. Purification of bovine bone morphogenetic protein by hydroxyapatite chromatography. Proceedings of the National Academy of Science of the United States of America, v. 81, n. 2, p. 371-375, Jan. 1988. VASCONCELLOS, L.G.O.; PAULO, G.P.; TRINDADE, F.Z.; QUEIROZ, J.R.C.; NISHIOKA, R.S. Colocação e carregamento imediato do implante com coroas provisórias na zona estética: relato de caso com um sistema cerâmico. ImplantNews, 7(3):323-329, 2010 VILLAÇA, J.H.; BARROS, R.R.M.; NOVAES JR., A.B. Matriz dérmica acelular na regeneração óssea guiada de áreas tratadas com implante imediato. ImplantNews, v.3, n.2, p.175-181, mar.-abr. 2006 WATZEK G, HAIDER R, MENSDORFF-POULLY N, HAAS R. Immediate implants and delayed implantation for complete restoration of the jaw following extraction of all residual teeth: A retrospective study comparing different types of serial implantation. Int J Oral Maxillofac Implants 1995;10:561-567 WILSON T, SCHENK R, BUSER D, COCHRAN D. Implants placed in immediate extractions sites: a report of histologic and histometric analyses of human biopsies. Int J Oral Maxillofac Implants 1998;13:333-341. WÖHRLE, P.S. et al. Single-tooth replacement in the aesthetic zone with immediate provisionalization: fourteen consecutive case reports. Pract Periodont Aesthet Dent. Novembro/dezembro, V.10, N.9, 1998. ZARB, et al. Patient selection and preparation in: Branemark P.I., Zarb G.A., Albrektsson T., eds. Tissue integration in clinical dentistry. Carol Stream, II: Quintessense Publishing, 1985:199-209. REIS, A.C.; MARCANTONIO JÚNIOR, E.; MARGONAR, R.; SILVA, L.J. Prevenção estética com enxerto conjuntivo e biomaterial. RGO, Porto Alegre, v. 57, n.2, p. 235239, abr./jun. 2009. FERREIRA, J.R.M. Avaliação do ângulo formado pelo terço inferior das paredes lateral e medial dos seios maxilares em tomografias lineares. Duque de Caxias/RJ: Universidade do Grande Rio “Prof. José de Souza Herdy”, Escola de Odontologia, 2006. Disponível em: < http://www.unigranrio.br/unidades_adm/pro_reitorias/propep/stricto_sensu/cursos/me strado/ppg_odontologia/galleries/download/dissertacoes/Dissertaxo_Josx_Ricardo.p df >. Acesso em 14 jan. 2011.
Baixar