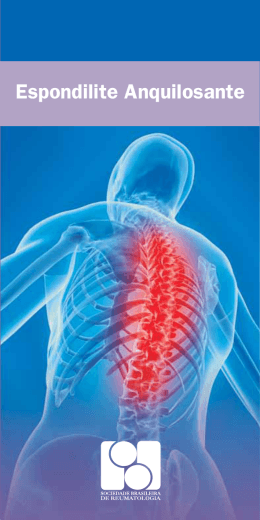
Centro de Ensino Profissional Integrado Ctba Técnico em Radiologia Patologias de Ombro, Colunas Cervical, Lombar e Dorsal, Sacro cóccix e Pelve. Alunos: Ana Ferreira Cristiane Vidal Harmery Kelly Maria da Graça Leonardo Módulo IV Turma 84 – 86 Noite Patologia de Ombro Capsulite Adesiva – Ombro Congelado • A Capsulite Adesiva também é chamada de Ombro Congelado. É a perda de movimentos no ombro. • No ombro congelado existe uma inflamação da cápsula articular que, diminui de tamanho e fica mais rígida. Isto limita a capacidade do ombro se movimentar. Causas: • Pode ser causada por uma reação autoimune. O sistema de defesa do organismo, por engano começa a atacar os tecidos normais do próprio corpo,também tem sido associada pós-cirurgias, e até mesmo após um ataque cardíaco,bursite, lesões do manguito rotador ou síndrome do impacto podem acabar causando um ombro congelado. Diagnóstico: • É geralmente feito com base na sua história clínica e exame físico, é feito também um Raio x, Ultrassonografia e Ressonância magnética para afastar outras causas de dor no ombro e identificar se há lesões associadas. Tratamento: • Fazendo uso de anti-inflamatórios , fisioterapias, e em caso de não soltar os tecidos é realizado uma cirurgia. Sintomas: • Dor no ombro e uma redução muito grande dos movimentos na articulação. Patologia da Coluna Dorsal: Osteofitose / Bico-de-papagaio • Osteofitose é o crescimento anormal de tecido ósseo em torno de uma articulação das vértebras.O nome bico-de-papagaio, deve-se à semelhança com o bico da ave. Causas: • Além do desgaste natural dos discos • • • • intervertebrais, as causas mais frequentes são: Genética; Má postura; Obesidade; Sedentarismo. Diagnóstico: • A avaliação clinica e a história de vida do paciente são elementos básicos para o diagnóstico de bico-de-papagai; raios X, tomografia computadorizada e ressonância magnética podem ser úteis para analisar a gravidade do problema. Tratamento: • Analgésicos e anti-inflamatórios podem ser úteis para aliviar a dor, Fisioterapia e a prática regular de exercícios físicos, para o controle da doença. • Casos mais graves de desalinhamento da coluna ou de distúrbio neurológico podem exigir intervenção cirúrgica. Sintomas Os principais sintomas são: • Dor forte; • Limitação dos movimentos; • Perda da força muscular; • Em algumas situações, formigamento pode ser outro sinal da doença. Patologia da Coluna Cervical Fratura do Enforcado • Fratura típica por hiperextensão-distração; • É a fratura dos pedículos de C2 com deslizamento do corpo dessa vértebra sobre C3. • Apesar do grande escorregamento de C2 sobre C3, poucas vezes condiciona lesão medular, porque, ao contrário de produzir um estreitamento do canal espinhal, produz um alargamento. Classificação segundo Levine: • Tipo I: não possuem nenhuma angulação, têm até 3 mm de desvio anterior e são estáveis; • Tipo II: angulação > 10º e desvio > 3 mm, são aparentemente causadas por hiperflexão e são instáveis; • Tipo IIa: apresenta alargamento posterior do espaço discal não observado nas fraturas tipo II padrão; • Tipo III: angulação e desvio graves, por causa da luxação de uma ou ambas facetas de C2-C3. A: Grau I B: Grau II C: Grau III Diagnóstico: • Os exames mais indicados para o diagnóstico são: • Raio-x simples de coluna cervical em incidência lateral; • Tomografia Computadorizada com reconstrução sagital e janela óssea; Tratamento: • Redução por tração é feita geralmente com facilidade; • Deve ser seguida de imobilização por cerca de 3 meses; • Quando não há desvio ou o desvio é muito discreto, pode ser feita a imobilização de imediato sem redução. Patologia da Coluna Lombar Espondilite Anquilosante • A espondilite anquilosante é uma doença reumática inflamatória crônica que afeta a coluna vertebral a longo prazo que causa inflamações nas articulações entre os ossos da coluna vertebral e nas articulações entre a coluna vertebral e a pelve. Com o tempo, ela faz com que os ossos da coluna vertebral se unam. • Embora não exista cura para a doença, o tratamento precoce é adequado. • Podemos tratar os sintomas - inflamação e dor e também estacionar a progressão da doença; • Manter a mobilidade das articulações; • Manter a postura ereta. Causas: • A causa da espondilite anquilosante é desconhecida, mas os fatores genéticos parecem ser determinantes; • A doença geralmente se manifesta entre 20 e 40 anos, mas pode aparecer antes dos 10 anos. Ela afeta mais homens do que mulheres. Os fatores de risco da espondilite anquilosante incluem: • Histórico familiar de espondilite anquilosante; • Sexo masculino; • Cerca de 90% dos pacientes brancos com espondilite anquilosante são HLA-B27 positivos. Diagnóstico: • • • • • • Os exames para a espondilite anquilosante podem incluir: Hemograma completo; Taxa de sedimentação de eritrócitos (TSE); Antígeno HLA-B27; Raios X da coluna vertebral e da pelve; Ressonância magnética da coluna vertebral; Tomografia Computadorizada. Tratamento: • • ● Anti-inflamatórios para reduzir a inflamação e a dor. A terapia com corticoides ou medicamentos para suprimir o sistema imunológico também podem ser prescritos. Medicamentos chamados de inibidores de TNF (etanercepte, adalimumabe, infliximabe), que bloqueiam uma proteína inflamatória, demonstraram melhorar os sintomas da espondilite anquilosante. - • Alguns médicos usam medicamentos que bloqueiam o crescimento das células (drogas citotóxicas) em pessoas que não respondem bem a corticoides ou que são dependentes de altas doses desse componente. • A cirurgia poderá ser feita se a dor ou o dano nas articulações forem graves. Sintomas: • Dores na coluna que surgem de modo lento e insidioso • • • • • • • • durante algumas semanas, associadas à rigidez matinal da coluna, que diminui de intensidade durante o dia. Dor nas nádegas, possivelmente se espalhando pela parte de trás das coxas e parte inferior da coluna; Dor nas articulações sacroilíacas (entre o sacro e a pélvis). Cansaço; Perda de apetite e peso, podem ter anemia; Inflamação das articulações; Dor no peito, que piora com a respiração profunda; Dor ao redor das costelas; Diminuição da expansibilidade do tórax. Patologia de Sacro Cóccix Espinha Bífida • Também conhecida como espinha bifurcada,é dividida como uma má formação congênita causada por uma ausência de fusão das estruturas embrionárias da linha media (tubo neural embrionário). • No caso da espinha bífida, é gerado um cisto, uma vez que o tecido nervoso salta pelo orifício causado pela malformação, deixando a medula espinhal sem proteção. Causas: • Idade avançada dos pais; • Genética; • Ambientais(é mais comum em crianças que nascem no inverno); • Mães diabéticas ou que fazem uso de fármacos para convulsões; • Déficit de acido fólico no organismo da mãe; • Ingestão de álcool por parte da gestante. Diagnóstico: • A detecção da espinha bífida pode ser feita durante o primeiro trimestre de gestação, por meio da ecografia. Também é possível ser detectada com a realização de uma amniocentese, de acordo com o nível da proteína presente no liquido amniótico. • Após o nascimento, quando a espinha bífida não é oculta, é possível a visualização do orifício formado na coluna e a exposição de tecido nervoso. Tratamento: • O principal tratamento é o encerramento da lesão; • Deve ser avaliado se tem hidrocefalia; • Fisioterapias auxiliam na correção de possíveis deformidades resultantes desta patologia,como por exemplo, pé torto, coxa deslocada, reduzida amplitude articular, alteração no tronco, além de conferir força na musculatura. Patologia de Pelve Fratura do Anel Pélvico • Mecanismo do trauma; • As fraturas do anel pélvico são produzidas por acidentes de grande impacto sobre a cintura pélvica, ocorrendo mais frequentemente nos acidentes de trânsito, em quedas de grande altura e em traumas por esmagamento em indústrias pesada. Avaliação Radiográfica: • Deverão se realizadas radiografias em AP da pelve complementadas com radiografias com incidência (inlet) e (outlet). • A incidência de entrada(inlet) revela melhor as lesões mais sutis do sacro, o deslocamento AP do anel posterior, além do grau e direção dos deslocamentos rotacionais. Avaliação radiográfica: • A radiografia de saída(outlet) possibilita o médico observar o deslocamento vertical da hemipelve, em direção cefálica, e avaliar indícios sutis de lesão do anel pélvico; • Eventualmente pode-se lançar mão da TC para uma melhor avaliação das fraturas. Tratamento: • A maioria das fraturas tipo A é de tratamento conservador, que consiste em repouso no leito e deambulação precoce. Algumas fraturas isoladas da asa do ilíaco com deformidades graves e com deslocamento significativo podem ser passíveis de redução cirúrgica.(TIPO A) • Em fraturas tipo B é realizada abordagem anterior e colocação de uma placa de 4 furos na face superior, porém, nas lesões instáveis tipo C, utiliza-se 2 placas, uma na face superior e outra na face anterior da sínfise púbica.(TIPOB) Tratamento: • Em paciente politraumatizados com instabilidade hemodinâmica, em que não foi constatado sangramento abdominal ou torácico, deve-se partir para o tratamento ortopédico com fechamento do anel pélvico na emergência, com utilização do fixador externo.(TIPO C)
Baixar