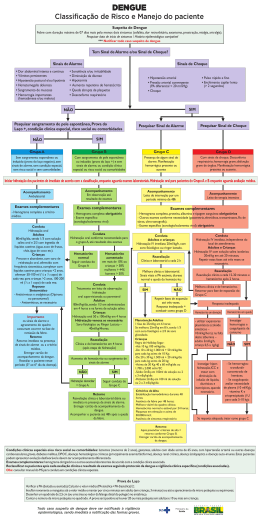
Universidade Católica de Brasília Curso de Medicina Internato - Pediatria Dengue Perinatal Gabriela Santos da Silva Internato em Pediatria - 11º semestre www.paulomargotto.com.br Brasília, 28 de maio de 2015 Epidemiologia 745.957 casos registrados no Brasil em 2015 (até 18/04) Em 2014: 586.182 casos! Região sudeste: 66,2% (489.636) Maiores incidências: Sudeste e Centro-Oeste (560,7 casos/100000 habitantes) DF: 3578 casos até 18/04 Fonte: Boletim Epidemiológico; volume 46; Nº 14 – 2015; Secretaria de Vigilância em Saúde, Ministério da Saúde Epidemiologia 404 casos de dengue grave 5771 casos de dengue com sinais de alarme 229 óbitos Aumento de 45% em comparação ao mesmo período de 2014 Fonte: Boletim Epidemiológico; volume 46; Nº 14 – 2015; Secretaria de Vigilância em Saúde, Ministério da Saúde Caso Suspeito de Dengue “Todo paciente que apresente doença febril aguda, com duração máxima de sete dias, acompanhada de pelo menos dois dos sinais ou sintomas como cefaléia, dor retro-orbitária, mialgia, artralgia, prostração ou exantema, associados ou não à presença de hemorragias, deve ter história epidemiológica positiva, como ter estado, nos últimos 15 dias, em área onde esteja ocorrendo transmissão de dengue ou tenha presença do Aedes aegypti.” “Crianças provenientes ou residentes em área endêmica apresentem quadro febril, sem sinais de localização da doença ou na ausência de sintomas respiratórios.” Espectro Clínico na Criança Pode ser assintomática! OU Síndrome febril clássica OU Sinais e sintomas inespecíficos: Adinamia, sonolência, recusa de alimentos / líquidos, vômitos, diarréia, choro persistente e irritabilidade (Dor!) O início pode passar despercebido e o quadro grave pode ser a primeira manifestação clínica! Espectro Clínico na Criança O agravamento tende a ser mais súbito que no adulto Exantema, se presente: máculo-papular, com ou sem prurido. DIAGNÓSTICO DIFERENCIAL com doenças exantemáticas! Sinais de alarme costumam aparecer após a remissão da febre (entre 3º e 7º dia) e indicam iminência de choque (Síndrome do extravasamento vascular) Perda de líquidos, proteínas e eletrólitos para o interstício. Desidratação, hemoconcentração, edema, derrames cavitários! Sinais de ALARME Dor abdominal intensa e contínua Vômitos persistentes Hipotensão postural e/ou lipotímia Sonolência e/ou irritabilidade Hepatomegalia dolorosa Hemorragias importantes (hematêmese e/ou melena) Diminuição da diurese Diminuição repentina da temperatura corpórea ou hipotermia (<36,0 oC) Desconforto respiratório Aumento repentino do hematócrito Queda abrupta das plaquetas Formas Graves – Disfunção Orgânica Disfunção cardiovascular: Choque, diminuição da FE ventricular, ICC e miocardite. Disfunção respiratória: Insuficiência respiratória, EAP, SDRA. Insuficiência hepática: Hepatite e discrasia sanguínea. Disfunção hematológica: Plaquetopenia, CIVD, vasculopatia, leucopenia grave e supressão medular. Disfunção SNC: Delírio, sonolência, coma, depressão, irritabilidade, psicose, demência, amnésia, sinais meníngeos, paresias, paralisias, polineuropatias, Síndrome de Reye, Síndrome de Guillain-Barré e encefalite Disfunção renal: A insuficiência renal (menos comum e pior prognóstico Diagnóstico Clínica Suspeita. Notificação compulsória! Prova do laço: para todo caso suspeito sem sangramento espontâneo! (Antes, buscar sinais de sangramento, como epistaxe, gengivorragia, petéquias, hematêmese, melena.) Caracterização da curva febril. Buscar sinais de alarme Insuflar por 3 minutos na PA média. Desenhar quadrado de 2,5 x 2,5 cm e contar petéquias. Positivo se 10 ou mais! Diagnóstico Isolamento viral e sorologia: Em períodos não epidêmicos para todos suspeitos Em períodos epidêmicos para todos os graves ou com dúvida no diagnóstico Sorologia só a partir do 6º dia! Isolamento viral preferencialmente até 3º dia e máximo até o 5º Exames inespecíficos: Hemograma completo (hemoconcentração, leucograma variável, plaquetopenia) ; Albumina sérica, tipo sanguíneo (obrigatório nos C e D) US de abdome e RX tórax (buscar extravasamentos) EAS, creatinina, coagulograma, transaminases, etc Conduta – Grupo A Dengue sem manifestações hemorrágicas e sem sinais de alarme. Hidratação oral domiciliar! Precoce e abundante. Um terço com SRO e restante com líquidos em geral (água, sucos, água de coco, chás) Oferecer de maneira sistemática, independente da vontade da criança! Para < 2 anos, 50 a 100 ml de cada vez; Para > 2 anos, 100 a 200 ml de cada vez. Adolescentes: 60 a 80 ml/kg/dia Conduta – Grupo A Sintomáticos: antipiréticos (dipirona, paracetamol); banho frio para alívio de prurido NÃO USAR salicilatos e AINES!!! Orientar mãe sobre sinais de sangramento/alarme e retorno imediato, se presentes Reavaliar no 3º a 7º dia de doença ou após remissão da febre (período onde surgem complicações!) Conduta – Grupo B Manifestações hemorrágicas espontâneas ou prova do laço positiva; sem sinais de alarme. Ht > 38% ou aumento de 10-20% do valor basal (hemograma obrigatório!) Hidratação oral supervisionada na unidade de saúde, caso Ht aumentado (não aguardar resultado para iniciar). Se Ht normal, conduzir como grupo A. Conduta – Grupo B Hidratação: 50 ml/kg em um periodo de 4 a 6 horas Em casos de vômitos ou má aceitação oral: hidratação venosa! (Expansão com SF 20ml/kg em duas horas até 3X; Manutenção segundo Holliday) Reavaliação: Clínica e hematócrito após hidratação. Caso haja melhora, conduzir como grupo A (reavaliação clínica diária até 48 horas após remissão da febre) Se Ht permanece alto ou há piora clínica Grupo C Conduta – Grupo C Sinais de alarme, com ou sem manifestações hemorrágicas Internação em leito hospitalar por no mínimo 48 horas e hidratação venosa Expansão: 20 ml/kg/h até 3 vezes Reavaliação clínica (diurese, PA, sinais vitais) e hematócrito após 2 horas. Se melhora, passar para manutenção (Holliday) Se piora, conduzir como grupo D Conduta – Grupo D Quadro grave, com choque e disfunção orgânica. Atendimento imediato, com HV vigorosa e internação em leito de UTI. Monitorar hidratação pelo Ht, diurese e sinais vitais. Edema não indica hiperhidratação! No choque, sempre oferecer O2. Pode ser necessário o uso de inotrópicos, por disfunção miocárdica Síndrome do Choque da Dengue Pulso rápido e fraco Diminuição da pressão de pulso (menor ou igual a 20 mmHg) ou hipotensão Perfusão capilar prolongada (>2 seg.), pele fria e úmida, mosqueada Ausência de febre Taquicardia/bradicardia; Taquipnéia Oliguria Agitação ou torpor Na fase inicial, as crianças podem apresentar nível sensorial preservado! Conduta – Grupo D Hidratação: Etapa rápida (SF ou Ringer) com 20 ml/kg em 20 minutos até 3 vezes. Reavaliação clínica contínua, monitorar diurese, repetir Ht em 2 horas. Se melhora, conduzir como grupo C Se Ht em ascensão, utilizar albumina (0,5 – 1,0 g/kg) ou colóides sintéticos Se Ht em queda e choque persiste, pensar em sangramentos! Pode ser necessária transfusão Outras indicações de Internação Recusa na ingestão de alimentos e líquidos. Impossibilidade de seguimento ou retorno à unidade de saúde. Co-morbidades descompensadas, como diabetes mellitus, hipertensão arterial, insuficiência cardíaca, uso de dicumarínicos, crise asmática, etc. Critérios de Alta Os pacientes devem preencher todos os critérios: Ausência de febre durante 48 horas, sem uso de terapia antitérmica; Melhora visível do quadro clínico; Hematócrito normal e estável por 24 horas; Tendência crescente do numero de plaquetas. Estabilização hemodinâmica durante 24 horas; Derrames cavitários, quando presentes, em regressão e sem repercussão clínica. Dengue Perinatal Poucos casos relatados! Transmissão vertical (principalmente ao fim da gestação) Febre nos primeiros 10 dias de vida, com duração de 1 a 5 dias (Dxd com sepse neonatal) Exantema petequial + Trombocitopenia + Função hepatocelular variável Intraútero, pode causar prematuridade e CIUR Casos graves: derrames cavitários, choque, hemorragias digestivas ou intracranianas Pode levar a morte ou sequelas, mas a maioria se recupera totalmente Dengue Perinatal Salgado DM, Rodríguez JÁ, Lozano LP, Zabaleta TE. Dengue Perinatal – Preséntacion de Caso. Revista Biomédica del Instituto nacional de Salud; Vol.33 – 2013; Colombia. [Perinatal dengue]. Salgado DM, Rodríguez JA, Lozano Ldel P, Zabaleta TE. Biomedica. 2013 Sep;33 Suppl 1:14-21. Spanish. Artigo Integral! Exantema: “Ilhas Brancas no Mar Vermelho” Vacina Obrigada! REFERÊNCIAS BIBLIOGRÁFICAS: Dengue : diagnóstico e manejo clínico : criança / Ministério da Saúde, Secretaria de Vigilância em Saúde, Departamento de Vigilância Epidemiológica. – Brasília : Ministério da Saúde, 2011 Boletim Epidemiológico; volume 46; Nº 14 – 2015; Secretaria de Vigilância em Saúde, Ministério da Saúde
Baixar