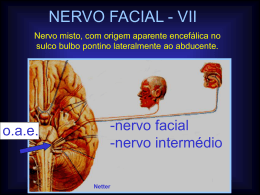
Paralisia Facial Anatomia do Nervo Facial É preferencialmente eferente, mas contém também fibras aferentes, relacionadas com os dois terços anteriores da língua, para o gosto e sensibilidade geral, para as porções do meato acústico externo, parte posterior das fossas nasais e palato mole. Possui também fibras parassimpáticas pré-ganglionares, destinadas à excreção das glândulas lacrimais, submandibulares e sublinguais vasomotoras. Formado por duas partes: Porção maior: função motora. Porção menor: o nervo intermédio, que possui fibras sensitivas gerais e fibras parassimpáticas. 1 Paralisia Facial (cont.) Fibras Eferentes Somáticas Originam-se no núcleo do nervo facial, situado na ponte, contornam o núcleo do nervo abducente. Após o contorno essas fibras emergem no sulco bulbopontino. As células do núcleo motor são células motoras multipolares, localizadas na porção lateral da ponte. 2 Paralisia Facial (cont.) Fibras Aferentes Viscerais Especiais O núcleo sensitivo do facial é representado pelo terço superior do núcleo do trato solitário. O terço médio corresponde ao glossofaríngeo, é o inferior ao vago. O núcleo solitário recebe os prolongamentos centrais dos neurônios do gânglio geniculado, que conduzem a sensação gustativa dos dois terços anteriores da língua. As fibras aferentes da via gustativa seguem pelos nervos lingual, em seguida pelo nervo corda do tímpano (ramo do facial) e depois pelo intermédio (o qual penetra no tronco encefálico estabelecendo sinapses centrais). Além dessas fibras sensoriais especiais, o nervo facial possui também fibras aferentes que conduzem a sensibilidade geral do conduto auditivo externo e do pavilhão auditivo (nervo 3 petroso maior). Paralisia Facial (cont.) Fibras Eferentes Viscerais O núcleo salivatório superior dá origem às fibras parassimpáticas pré-ganglionares que seguem pelo nervo intermédio, gânglio geniculado, corda do tímpano e nervo lingual, até o gânglio submandibular, onde nascem as fibras pós-ganglionares, destinadas às glândulas salivares (submandibular e sublingual). O núcleo lacrimal dá origem às fibras pré-ganglionares que seguem pelo nervo intermédio, atravessam o gânglio geniculado; do próprio gânglio geniculado sai o nervo petroso maior, por meio do qual as fibras préganglionares atingem o gânglio pterigopalatino, de onde nascem as fibras pós-ganglionares destinadas à glândula lacrimal. 4 Paralisia Facial (cont.) Fibras Eferentes Viscerais (cont.) O grupo dorsal está relacionado com a inervação motora dos músculos da parte superior da face. Já as células do grupo ventral estão relacionadas com a inervação dos músculos ao redor da boca, ou seja, a porção inferior da face. O núcleo dorsal recebe dupla inervação dos tratos corticonucleares contralateral e ipsilateral. Já os núcleos ventrais recebem apenas inervação contralateral. 5 Paralisia Facial (cont.) Fibras Eferentes Viscerais (cont.) A partir do sulco bulbo pontino, o nervo facial, o vestíbulo coclear e o intermédio, penetram no meato acústico interno até o ponto em que o nervo facial e o intermédio separam-se do vestíbulo coclear, penetrando em um canal próprio, o canal do nervo facial (ou aqueduto de Falópio). Uma vez no interior do canal, não existe mais individualidade entre os dois, "fundindo-se" o nervo facial com o nervo intermédio. 6 Paralisia Facial (cont.) Fibras Eferentes Viscerais (cont.) Após curto trajeto intralabiríntico, o nervo facial curva-se quase em ângulo reto, formando o joelho externo do facial, onde o nervo intermédio se expande, constituindo o gânglio geniculado. A partir do gânglio geniculado, o nervo facial dirige-se para trás e para baixo. O nervo para o músculo estapédio, origina-se no inicio desse segmento. O nervo facial deixa o canal do facial através do forame estilomastóideo, atravessa a glândula parótida e divide-se em vários ramos para os músculos da mímica. 7 Paralisia Facial (cont.) Síndromes topográficas conseqüentes a lesões no nervo facial: Lesão supranuclear: Nas lesões supranucleares, córticopontinas, ocorre uma paralisia contralateral dos dois terços inferiores da face com preservação da musculatura do terço superior. A parte superior da face é poupada por possuir controle supra-nuclear bilateral, enquanto a parte inferior apresenta apenas conexão supranuclear contralateral. Não haverá atrofia e os reflexos faciais são preservados. Nesta paralisia central ocorre uma dissociação entre os movimentos faciais voluntários e os emocionais. 8 O paciente pode ser incapaz de contrair voluntariamente a musculatura perioral, mas o faz espontaneamente quando sorri. Parece existir uma via descendente que conduz os impulsos para os movimentos faciais emocionais, em contraposição à via córticopontina dos movimentos voluntários. Lesão nuclear e radicular (pontina): A lesão do núcleo ou dos fascículos do nervo facial na ponte está geralmente associada ao comprometimento de estruturas vizinhas, o que permite o diagnóstico topográfico. Manifesta-se por paralisia facial periférica homolateral, abolição dos reflexos nasopalpebral e corneano, perda da sensibilidade gustativa dos dois terços anteriores da língua, diminuição das secreções salivar e lacrimal e hiperacusia. 9 Paralisia Facial (cont.) Lesão no ângulo ponto-cerebelar: A lesão facial a este nível determina uma paralisia facial periférica homolateral, déficit da sensibilidade gustativa e alteração da secreção lacrimal. Pode estar associada lesão das estruturas vizinhas, como: nervo vestíbulococlear (tinitus, surdez e vertigem), nervo trigêmio (dor e déficit sensitivo facial homolateral), nervo abducente (paralisia do reto lateral homolateral), pedúnculo cerebelar e cerebelo (ataxia homolateral e nistagmo). 10 Paralisia Facial (cont.) Lesão ao nível do meato acústico interno: Lesões a este nível comprometem o VII e VIII nervos, manifestando-se por paralisia facial periférica homolateral, diminuição homolateral da sensibilidade gustativa dos dois terços anteriores da língua, diminuição da secreção lacrimal e surdez. Lesão ao nível do canal facial, proximal à saída do nervo petroso maior: Manifesta-se por paralisia facial periférica homolateral, perda da sensibilidade gustativa dos dois terços anteriores da língua, hiperacusia e diminuição da secreção lacrimal. 11 Paralisia Facial (cont.) Lesão ao nível do canal do facial, entre as emergências dos nervos petroso maior e estapédio: Haverá paralisia facial periférica, diminuição da sensibilidade gustativa e hiperacusia. Lesão no canal facial entre as emergências dos nervos do estapédio e da corda do tímpano: Manifesta-se por paralisia facial periférica e diminuição da sensibilidade gustativa. 12 Paralisia Facial (cont.) Lesões após emergência do nervo da corda do tímpano: Lesões do facial após emergência do nervo da corda do tímpano, seja ao nível do canal facial ou após a saída pelo forame estilomastóideo, determinam uma paralisia facial periférica sem hiperacusia, déficit gustativo ou alteração da secreção lacrimal. 13 Lesões de Nervos Periféricos Considerações Anatômicas Nervo Periférico Junções Mioneurais axônio célula de Schwann e bainha de mielina bainhas de tecido conjuntivo: - endoneuro - perineuro - epineuro Placa Motora Classificação dos Nervos Periféricos Motores Sentitivos Autonômos Mistos 14 15 Lesões de Nervos Periféricos (cont.) Condução Nervosa Contínua Saltatória Transporte Axoplasmático Função manter a integridade neural distribuir os grânulos neurossecretores transportar as enzimas e macromoléculas envolvidas com a formação de neurotransmissores. distribuir as substâncias associadas com a atividade trófica do nervo no músculo. 16 17 Lesões de Nervos Periféricos (cont.) Tipos de Lesões Neuropraxia Axonotmese Neurotmese 18 19 20 Lesões de Nervos Periféricos (cont.) Fisiopatologia Degeneração Primária: Reação Retrógrada ou Ascendente Acontece na porção do axônio proximal a lesão Redução no diâmetro axonal e na espessura da mielina Inicia com a fase Cromatolítica (6 horas - 1 semana) Degeneração Walleriana 1 - 2 horas após lesão ocorre edema endoneural 48 - 72 horas inicia-se a fragmentação do axônio 24-36 horas após a lesão inicia-se as alterações na bainha de mielina. 21 Lesões de Nervos Periféricos (cont.) Após 72 horas da lesão, a bainha de mielina forma ovóides segmentados e aproximadamente 10 dias após, a mielina adquire aspecto de rosário. As células de Schwann iniciam atividade mitótica após 4 dias da lesão Em 2 - 4 semanas as células de Schwann formam as Bandas de Bungner Regeneração Nervosa Remielinização: Dá-se pela proliferação das células de Schwann que produzem uma nova camada de mielina. 22 Lesões de Nervos Periféricos (cont.) Regeneração Axonal: As condições do tubo endoneural são criticas na determinação e conseqüências da regeneração O processo de regeneração inicia-se 6 horas após a lesão (surge em cada axônio 2 ou mais ramos ou brotos) A velocidade de crescimento axonal é proporcional à distância do cone de crescimento ao corpo celular Quando os axônios finalmente atingem o aspecto distal dos tubos endoneurais contendo as células de Schwann, surge um alinhamento destas ao longo do axônio para formar a bainha de mielina Existe um maior numero de nódulos de Ranvier 23 sobre esses axônios. Nervo Mediano Origem Segmentos espinhais de C6 à TI , em alguns casos à partir de C5 Sensibilidade Polegar, indicador superfície palmar. Dedo médio e metade lateral do anular superfície palmar. Porção dorsal da pele da falange distal destes dedos. 24 Nervo Mediano (cont.) Etiologia Lesões traumáticas (ferimento por arma de fogo, arma branca ou lacerações). Luxação anterior do ombro (porém é mais comum causar lesão do nervo axilar). Fratura de úmero (porém é raro , pois o nervo é protegido por tecidos moles , em geral lesam o nervo radial). 25 Nervo Mediano (cont.) Uso de muletas "Paralisia do Sábado à Noite" "Paralisia da Lua de Mel" ou "dos Amantes" (que também pode acometer os nervos radial e ulnar). Uso de torniquete durante cirurgias. Lesões compressivas (S.T.C.). Clínica Ao tentar fechar a mão, o paciente não consegue flexionar o polegar e o indicador, enquanto os demais dedos se encontram flexionados , lembrando a posição da mão de um padre ao dar a benção (Sinal da Benção) 26 Nervo Mediano (cont.) Atrofia da região tenar mão uma aparência chamada de simiesca ou achatada. Perda da pronação devido à paralisia do pronador redondo e quadrado, que no entanto poderá ser realizada em algum grau pelo braquiorradial. Devido à paralisia do flexor radial do carpo, haverá desvio ulnar do punho em função da contração do flexor ulnar do carpo (n. ulnar). A flexão das articulações metacarpofalangeanas é preservada uma vez que é feita pelos interósseos (n. ulnar). 27 Nervo Mediano (cont.) Devido à paralisia da musculatura tenar, além de sua atrofia, ocorre perda da oponência, com perda da capacidade de realizar o movimento de pinça. Em casos mais brandos, o paciente relata fraqueza muscular, dor leve à moderada ,muitas vezes referida com cansaço ou peso no local da compressão e parestesias. A S.T.C. é a mononeuropatia compressiva mais comum Apresenta como principais sintomas: Dor Parestesias (4 dedos laterais) 28 Nervo Mediano (cont.) Sintomatologia esta pior à noite, podendo inclusive acordar o paciente, levando-o a movimentar as mãos e sacudi-las para melhorar os sintomas , o que se explica pela melhora da perfusão do nervo. Sinal de Tinel e Phalen: + Compressão Sustentada: + 29 Nervo Ulnar Origem Segmentos espinhais de C7 , C8 e T1. Sensibilidade Base da região hipotenar (ramo cutâneo palmar). Face medial do dorso da mão (ramo cutâneo dorsal). Face anterior da porção medial da palma da mão, do dedo mínimo e metade medial do dedo anular (ramo terminal superficial). 30 Nervo Ulnar (cont.) Etiologia Uso de muletas axilares e/ou lesões por arma de fogo ou arma branca. Aplicação de torniquete na porção superior do braço, mal posicionamento do braço em paciente anestesiado. "Paralisia do Sábado á Noite" "Paralisia da Lua de Mel" Em fraturas de úmero, é difícil haver lesão do nervo Ulnar em função da proteção feita pela massa muscular. Hanseníase Compressão na goteira condilar 31 Nervo Ulnar (cont.) Clínica A mão apresenta caracteristicamente, uma semi-garra, a chamada "garra-ulnar", afetando os dedos anular e mínimo que se encontram hiperestendidos na metacarpofalangeana e fletidos nas interfalangeanas. Atrofia principalmente entre os tendões extensores dos dedos, que é mais evidente entre o indicador e o polegar em função dos músculos primeiro interósseo dorsal e adutor do polegar. Atrofia na região hipotenar devido aos músculos palmar curto, abdutor, flexor e oponente do dedo mínimo. 32 Nervo Ulnar (cont.) Dedo mínimo posicionado em abdução devido à perda de função do terceiro interósseo palmar. A mão afetada apresenta flexão da falange distal do polegar, pela contração do flexor longo do polegar, o que constitui o Sinal de Froment. Atrofia no antebraço na sua porção súpero medial em função da atrofia do músculo flexor ulnar do carpo e porção do flexor profundo dos dedos. 33 34 Nervo Radial Origem Segmentos espinhais de C5 à C8. Sensibilidade Área central na face posterior do braço até o olécrano (nervo cutâneo posterior do braço). Região posterior e central do antebraço (nervo cutâneo posterior do antebraço). Área lateral do braço (nervo cutâneo lateral inferior do braço). Face lateral do dorso da mão, desde a metade lateral do dorso do dedo anular até o dorso do polegar, incluindo a face dorsal dos dedos indicador e médio até a sua falange média e lateral na eminência tenar 35 (nervo radial superficial). 36 Nervo Radial (cont.) Etiologia Traumatismo Compressão aguda. Ferimentos por arma de fogo e arma branca. Na axila, pode ser lesado pelo uso de muletas axilares não ajustadas adequadamente. Esta compressão ocorre no desfiladeiro axilar contra um tecido fibrotendíneo na união da cabeça longa do tríceps com os tendões do grande dorsal e redondo maior. Em pacientes restritos a uma cadeira de rodas pode ocorrer lesão do nervo radial na região do braço em função de repousar o braço no encosto da cadeira. 37 Nas fraturas de úmero devido a sua proximidade. Nervo Radial (cont.) Clínica Impossibilidade de extensão do cotovelo devido a paralisia do tríceps. As alterações sensoriais são mais comuns na mão. Alteração mais típica é o punho caído. Perda da extensão nas articulações metacarpo falangeanas devido a paralisia do músculo extensor comum dos dedos. Caso a lesão ocorra no nervo interósseo posterior (próximo ao epicôndilo lateral), as alterações serão apenas motoras, sendo a principal, a extensão do punho com desvio radial em função da preservação do extensor radial longo e curto do punho e paralisia do extensor ulnar do carpo. 38 39 Nervo Ciático Origem Divisão Formado pela união dos ramos primários anteriores de L4 à S3. A partir da porção inferior da coxa se divide em fibular comum e tibial. Sensibilidade Não existem ramos sensitivos originados do tronco do nervo ciático. 40 Nervo Ciático (cont.) Clínica Paralisia da musculatura isquiotibial e de todos os músculos abaixo do joelho inervados por suas divisões, bem como alteração de sensibilidade na região destes nervos. 41 Nervo Fibular Comum Origem Divisão lateral do nervo ciático Sensibilidade Face lateral da panturrilha e perna (n. sural) Face dorso medial do pé e regiões adjacentes do segundo e terceiro dedo (n. cutâneo medial dorsal) Regiões adjacentes do terceiro,quarto e quinto dedo (n. cutâneo intermediano dorsal) 42 Nervo Fibular Comum (cont.) Etiologia Compressão Polineuropatia metabólica Traumatismo Fratura proximal da fíbula Clínica Dor na face lateral da perna e pé Perda sensitiva na face ântero lateral da perna e dorso do pé e dedos 43 Nervo Fibular Comum (cont.) Paralisia dos flexores dorsais do pé e artelhos - "pé caído" (n. fibular profundo) Disestesias e hipoestesias localizadas na região entre o hálux e o segundo artelho devido à compressão dos ramos cutaneos dorsais causada por sapato apertado e botas (n. fibular profundo) Paralisia dos eversores do pé (n. fibular superficial) 44 Nervo Tibial Origem Acima da fossa poplítea Sensibilidade Face pôstero-lateral da perna e margem lateral do pé (n. sural). Região do calcanhar Sensibilidade cutânea para os 2/3 ântero-mediais e 3 primeiros dedos na região plantar (n. plantar medial). Sensibilidade dos 2 últimos dedos (n. plantar lateral). 45 Nervo Tibial (cont.) Etiologia Compressão (cisto de Backer, gânglios). Ferimentos por arma de fogo. Entorse grave de tornozelo. Síndrome do Túnel do Tarso Causas: Fratura de tornozelo, perna ou pé; Entorses; Uso de calçados apertados 46 Nervo Tibial (cont.) Sintomas: Dor na face plantar do pe e tornozelo; Parestesia na face plantar; Dor piora a noite e quando o paciente permanece muito tempo em pé Metatarsalgia de Morton Causas: Uso de sapatos apertados, salto alto; Certas posições de trabalho que exigem a hiperextensão das MTFs 47 Nervo Tibial (cont.) Sintomas: Dor na face plantar ou na área interdigital entre as cabeças do terceiro e quarto metatarso Dor aumentada ao caminhar, correr. Clínica Paresia na flexão plantar e inversão Paresia na flexão dos dedos Déficit sensitivo na região posterior da calcanhar, região plantar e borda lateral do pé. perna, 48 Síndrome do Desfiladeiro Torácico Definição É um conjunto de sintomas variáveis e inespecíficos causados por compressão de estruturas neurovasculares desde a saída do plexo braquial da coluna vertebral até sua passagem pela axila. Causas Compressão devido a: Costela cervical Banda fibrosa Hiperabdução Primeira costela torácica anormal Escalenos e peitoral 49 Síndrome do Desfiladeiro Torácico (cont.) Essas alterações anatômicas são também achadas e descritas na literatura em estudos de cadáveres,que concluem que elas estão presentes em indivíduos assitomáticos.Tudo isso leva a crer que todas essas anomalias na verdade são fatores predisponentes no indivíduo submetido a stress sobre essas estruturas Sintomas Desconforto gradual no MS, região cervical inferior, ombro e braço Dor intermitente, relacionada ao movimento. 50 Síndrome do Desfiladeiro Torácico (cont.) Parestesia no antebraço e punho Diminuição da força muscular Atrofia dos interósseos Hipoestesia na região hipotênar Teste de Roos: + Teste de Adson: + Sintomas vasculares 51 Síndrome do Desfiladeiro Torácico (cont.) Tratamento Modificações postural ergonômicas no trabalho correção Exercícios para flexibilizar e potencializar a musculatura cervical, cintura escapular e tronco principalmente elevadores da escápula) 52 Tratamento das Lesões Nervosas Periféricas Intervenção cirúrgica A ausência de evidência clinica ou eletrofisiológica de recuperação após a lesão de um nervo periférico é um fator fundamental para o cirurgião decidir por uma exploração precoce do ferimento Evidências de regeneração: Avaliação da Força Muscular Avaliação da Sensibilidade Avaliação da Sudorese Sinal de Tinel 53 Tratamento das Lesões Nervosas Periféricas (cont.) Técnicas cirúrgicas: Neurólise Sutura Direta Enxerto de Nervo Reabilitação Posicionamento adequado Manutenção da ADM 54 Tratamento das Lesões Nervosas Periféricas (cont.) Manutenção da circulação adequada Prevenção de edema Cuidados com os músculos desnervados Reeducação sensorial Controle da dor Reeducação muscular 55
Baixar