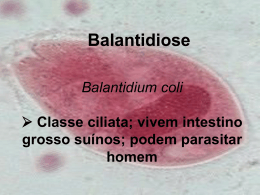
Reino Protista Filo Protozoa Em sistemas de classificação mais antigos, os protozoários foram considerados um filo do reino Animalia - Protozoa -, e as algas unicelulares foram colocadas entre várias divisões de plantas. Muitas formas foram colocadas em ambos os reinos e pesquisadas por zoólogos e botânicos. Eventualmente o reino Protista foi criado para colocar estas formas, com as classes de Protozoários referidas acima sendo promovidas a filos. Características Gerais Unicelulares; Eucariontes; Heterotróficos; Isolados ou coloniais. Classificação Quatro classes: Sarcodina, Flagellata, Ciliata e Sporozoa. Critério: estrutura de locomoção.m Classe Sarcodina ou Rhizopoda Locomovem-se por meio de pseudópodes. Podem ser de vida livre ou parasitas. Os pseudópodes também são utilizados para realizar a fagocitose. Ex. Entamoeba coli, Amoeba proteus, radiolários, foraminíferos e heliozoários. Classe Flagellata ou Mastigophora Movimentam-se com um ou mais flagelos e, às vezes, com uma membrana ondulante. Podem ser de vida livre, comensais, mutualísticos ou parasitas. Ex.: Trypanosoma cruzi, Leishmania brasiliensis, Leishmania donovani,... Classe Ciliata Podem apresentar cílios durante toda vida ou apenas quando jovens. Esses cílios servem para a locomoção e auxiliam na captura de alimento, podendo ser substituídos por tentáculos. A maioria é de vida livre. Ex.: Paramecium,Vorticella,... Classe Sporozoa São desprovidos de organelas de locomoção. São todos parasitas e formam esporos incomuns. Ex.: Plasmodium sp, Toxoplasma gondii Habitat VIDA LIVRE: aquático (doce ou salgado), lodo ou terra úmida. Ex. Paramecium sp. PARASITAS: vivem às custas do hospedeiro, causando-lhe doença. Ex.: Plasmodium falciparum, Trypanosoma cruzi,... MUTUALÍSTICOS: vivem numa relação de troca de favores com seu hospedeiro. Ex.: Triconynpha Reprodução REPRODUÇÃO ASSEXUADA: Cissiparidade (divisão binária ou bipartição) Esporulação (divisão múltipla) REPRODUÇÃO SEXUADA Conjugação: 2 indivíduos estabelecem uma ponte citoplasmática, através da qual trocam materiais genéticos. No final do processo, os conjugantes se separam e sofrem reprodução assexuada. União de 2 Paramécios Meiose dos micronúcleos Mitoses e degeneração de 4 micronúcleos Degeneração de 3 micronúcleos Reprodução assexuada Fusão dos micronúcleos e recombinação Conjugação Protozooses Doenças causadas por protozoários Disenteria amebiana ou Amebíase Agente etiológico: Entamoeba histolytica (Classe Sarcodina), a popular ameba. Contágio: ingestão de água ou alimentos contaminados por cistos de E. histolytica. Os cistos são dotados de uma parede espessa e pode sobreviver por muito tempo fora do intestino do hospedeiro. Eles duram em média 30 dias na água, 12 dias em fezes frescas, 24 horas em pães e bolos e 20 horas em laticínios! Os cistos atravessam a parede gástrica e na cavidade intestinal sofrem desencistamento e liberam os trofozoítos. Os trofozoítos se alimentam de sangue e continuar parasitando o intestino. Alguns trofozoítos sofrem encistamento originando cistos que serão eliminados com as fezes. Eventualmente, os trofozoítos podem, através da corrente sanguínea, atingir e causar lesões em outros órgãos, como pulmões, fígado e cérebro. Ciclo da E. histolytica Profilaxia Saneamento básico (construção de fossas, tratamento e distribuição de água, coleta e tratamento de esgoto, coleta e tratamento de lixo). Lavar bem as mãos antes e após as refeições; Lavar bem frutas e hortaliças e deixá-las de molho em uma solução de água com água sanitária (1 colher de sopa de água sanitária de boa qualidade para cada litro de água); Ferver (por pelo menos 20 min) e filtrar águas de poço ou rios antes de bebê-las; Evitar o contato direto e indireto com fezes humanas (use luvas!). DOENÇA DE CHAGAS ou TRIPANOSSOMÍASE AMERICANA AGENTE ETIOLÓGICO: Trypanosoma cruzi Chagas, 1909. HOSPEDEIROS VERTEBRADOS: Homem, gambás, morcegos, roedores, tatus, tamanduás, macacos, HOSPEDEIROS INVERTEBRADOS: Triatoma infestans, Panstrogylus megistus, Rhodnius prolixus,...(popularmente chamados de barbeiros ou chupanças) Triatoma infestans Panstrogilus megistus Rhodinus prolixus Morfologia do T. cruzi AMASTIGOTA Forma arredondada ou oval, com flagelo que não se exterioriza. Realiza cissiparidade nas células dos hospedeiros vertebrados. Antes do rompimento da célula hospedeira, transforma-se em tripomastigota metacíclico. EPIMASTIGOTA Forma alongada com cinetoplasto justanuclear e anterior ao núcleo; possui pequena membrana ondulante lateralmente. Encontrada no intestino do barbeiro, onde sofre cissiparidade e transforma-se em tripomastigota. TRIPOMASTIGOTA forma alongada com cinetoplasto posterior ao núcleo; o flagelo forma uma extensa membrana ondulante e torna-se livre na porção anterior da célula. Infectante tanto para os hospedeiros vertebrados quanto invertebrados. Ciclo de vida do T. cruzi Mecanismos de transmissão Transmissão pelo vetor (triatomíneo): a infecção ocorre pela penetração de T.cruzi eliminados nas fezes ou urina, durante o repasto sanguíneo. Transfusão sangüínea. Transmissão congênita: de mãe para filho através da placenta. Transmissão oral: amamentação (fase aguda), alimentos contaminados com fezes ou urina de barbeiros Transplante Sintomas da fase aguda Pode ser sintomática ou assintomática. Manifestações locais: sinal de Romanã ou chagoma de inoculação, que regridem em 1 ou 2 meses. Febre, edema localizado, hepatomegalia, esplenomegalia e, ás vezes insuficiência cardíaca e perturbações neurológicas. Miocardite aguda, que pode levar a morte. Sintomas da fase crônica Fase indeterminada ou latente: 10 a 30 anos assintomático. Cardiopatia chagásica crônica: insuficiência cardíaca, arritmias, tromboembolia. Megaesôfago e megacólon. Perda ou diminuição de neurônios que pode levar à isquemia. Profilaxia Melhoria das habitações rurais; Combate ao barbeiro no interior dos domicílios e no peridomicílio; Controle do doador de sangue e de órgãos; Controle de transmissão congênita. NÃO HÁ VACINA. Tratamento Continua parcialmente ineficaz. Alguns medicamentos são utilizados para amenizar os sintomas. Malária,impaludismo, maleita ou febre intermitente Doença causada por protozoários esporozoários. A malária é uma doença que acomete o homem desde a pré-história. Chegou as Américas em viagens transpacíficas em tempos remotos, bem como viagens de colonizadores espanhóis e portugueses a partir do século XVI. Agentes etiológicos no Brasil: Plasmodium vivax: acessos febris de 48 em 48 horas (febre terçã benigna – ocorre de 3 em 3 dias). Plasmodium malariae: acessos febris de 72 em 72 horas (febre quartã benigna – ocorre de 4 em 4 dias). Plasmodium falciparum: acessos febris irregulares, de 36 a 48 horas (febre terçã maligna, pois as hemácias paraitadas aglutinam-se e provocam a obstrução de vasos, podendo levar o indivíduo à morte). Espécies transmissoras no Brasil Anopheles albitarsis Anopheles aquasalis Anopheles darlingi Ciclo de vida do Plasmodium Modos de transmissão Natural: através da fêmea do Anopheles contaminada. Induzida:transfusão de sangue; uso compartilhado de agulhas e/ou seringas contaminados; malária adquirida no momento do parto(congênita) e acidentes de trabalho em pessoal de laboratório ou hospital. Cerca de 40% da população mundial vive em áreas com risco de transmissão de malária, resultando em não menos que 300 milhões de pessoas infectadas no mundo a cada ano. Mais de três mil crianças morrem de malária por dia na África, segundo um relatório da OMS e da Unicef divulgado no Dia Mundial da Malária. PROFILAXIA Tratamento dos doentes. Medidas de controle populacional dos mosquitos. Não há vacina eficiente. TRATAMENTO Medicamentos à base de quinino, que destrói os protozoários presentes no sangue, mas não afeta aos alojados no fígado. Uso contínuo de quinino tem selecionado cepas resistentes ao medicamento. LEISHMANIOSE TEGUMENTAR AMERICANA (úlcera-de-Bauru) Agente etiológico:o protozoário flagelado Leishmania braziliensis Transmissor: fêmea do mosquito do gênero Lutzomyia (Phebotomus), conhecido popularmente como mosquito-palha, cangalhinha ou birigüi. O mosquito é silvestre, podendo ser encontrados em tocas de animais. Gostam de lugares com pouca luz, úmidos, sem vento e que tenham alimento por perto. Para seu desenvolvimento requerem temperaturas entre 20 e 30ºC, umidade superiores a 80% e matéria orgânica. Picam a partir do por do Sol até de madrugada. A doença originariamente estava restritra ao ambiente silvestre ou em pequenas localidades rurais. Todavia, as transformações ocorridas no meio ambiente, como desmatamento, expansão das áreas urbanas e condições precárias de habitação e saneamento, estão causando uma incidência crescente desta enfermidade em centros urbanos de médio porte, em área domiciliar ou peri-domiciliar. É um crescente problema de saúde pública no país e em outras áreas do continente americano, sendo uma endemia em franca expansão geográfica. Reservatórios naturais: São mamíferos silvestres como roedores, gambás, raposas, tamanduá, bicho-preguiça e mamíferos domésticos como cães e gatos. Ciclo evolutivo da úlcera-de-Bauru Sintomas Há o aparecimento de pequena lesão no local da picada do vetor, onde há multiplicação do protozoário. Posteriormente há formação de um nódulo que dá origem a uma úlcera. A lesão inicial pode ser única ou múltipla, dependendo do número de picadas infectantes. Podem ocorrer lesões mucosas, na maioria das vezes secundária às lesões cutâneas, surgindo geralmente meses ou anos após a resolução das lesões de pele. São mais freqüentemente acometidas as cavidades nasais, seguidas da faringe, laringe e cavidade oral. Profilaxia Proteção individual, quando freqüentar a mata (usar roupas adequadas e repelentes); Tratamento dos doentes; Eliminação dos cães com feridas suspeitas; Controle dos mosquitos nas habitações, através de inseticida e tela nas casas. Construção de casas a 100 m da orla da mata. Controle da população canina errante. Há vacina. Toxoplasmose Agente etiológico: o protozoário esporozoário Toxoplasma gondii. Hospedeiro definitivo: gato. Hospedeiros intermediários: mamíferos e aves. Os gatos se tornam infectados após a ingestão de animais caçados, ou de carne crua contendo os trofozoítos. Após a infecção, os gatos eliminam oocistos em suas fezes, durante uma ou duas semanas. Os oocistos se tornam infectantes em dois ou três dias, e podem sobreviver no ambiente por diversos meses. Mecanismos de transmissão: Ingestão direta dos oocistos infectantes existentes no solo (crianças com as mãos sujas de terra) ou através de alimentos (saladas mal lavadas, moscas); Ingestão de carne crua ou mal passada de animais infectados (bois, carneiros e porcos); De mãe para filho, por via transplacentária; Transplante de órgãos. Sintomas Em pessoas com defesas imunes normais, até 90% de casos de toxoplasmose não causam qualquer sintoma, assim a infecção freqüentemente não é reconhecida. Nos relativamente poucos casos nos quais os sintomas se desenvolvem, os mais comuns são: inchaço indolor dos linfonodos, dores de cabeça, mal-estar, cansaço, febre baixa. No entanto alguns pacientes podem apresentar febre, dores nos músculos e articulações, cansaço, dores de cabeça e alterações visuais, quando ocorre comprometimento da retina,dor de garganta, surgimento de pontos avermelhados difusos por todo o corpo ( como uma alergia, urticária) e aumento do fígado e do baço; menos comumente ocorre inflamação do músculo do coração. A corioretinite pode provocar visão borrada e pontos cegos no campo visual que podem permanecer ou até levar à cegueira do olho comprometido se não adequadamente tratado. Após uma fase aguda de infecção, a doença fica latente, como se estivesse “adormecida” assim permanecendo para sempre ou podendo reapresentar-se mais adiante espontaneamente ou como decorrência de uma queda do nível de imunidade. Toxoplasmose congênita A importância da doença durante a gestação é o risco elevado de comprometimento fetal. Pode ocorrer: abortamento, crescimento intrauterino retardado (o feto cresce menos que o normal), morte fetal (morte após 20 semanas de gestação), prematuridade (nascimento antes de 37 semanas); malformações diversas: microftalmia (olhos pequenos), micro-encefalia (cabeça pequena), hidrocefalia, retardo mental, pneumonite, hepato-esplenomegalia (aumento com alteração da função do fígado e do baço), lesões de pele e calcificações dentro do cérebro. Profilaxia Atenção médico- veterinária a animais domésticos e de criação; Remoção cuidadosa de fezes de gatos, com o uso de luvas e desinfecção de locais em que foram depositadas; Não consumir carnes cruas ou malcozidas, (deve ser submetida a um tratamento térmico de no mínimo 60°C por 20 min, garantindo que o calor penetre igualmente por todo o alimento). Ler a teoria das páginas 162 a 167. Fazer os exercícios 1, 4, 8, 9, 10, 11, 12, 15, 18, 19, 20, 25 e 26.
Baixar