CASO CLÍNICO:
Doença Bolhosa
INTERNOS: CARINA LASSANCE
HANS KRONIT
Coordenação: Luciana Sugai
Escola Superior de Ciências da Saúde
(ESCS/SES/DF)
www.paulomargotto.com.br
IDENTIFICAÇÃO
E.V.N., 5 anos, feminino, branca,
natural de Brasília- DF, procedente
de Santo Antônio do Descoberto.
Queixa principal: Dor no tornozelo
há 8 dias.
HDA
Pai relata que, há cerca de 8 dias, criança se queixou de dor
em MIE sem comprometer deambulação. Há 6 dias,
observou edema no tornozelo esquerdo associado à dor e
rubor local. Procurou o HRAS, onde o pai comentou a
respeito de lesão no hálux do membro acometido, o que não
foi valorizado. Por suspeita de lesão ortopédica, foi
transferida para o HBDF. Foi realizada tomografia de terço
inferior do MMII esquerdo e posicionada tala-gesso, pois a
Ortopedia apoiou a hipótese diagnóstica da Pediatria do
HRAS. Permaneceu com o membro imobilizado por 3 dias
retornando após esse período com febre não aferida e piora
da dor. Ao remover a tala-gesso, notou-se edema importante
do membro, associado à hiperemia e lesões bolhosas
disseminadas. Foi encaminhada para o HRAS, supondo
tratar-se de uma complicação por varicela. Após avaliação a
DIP cogitou estafilococcia sendo iniciado tratamento com
Clindamicina e Oxacilina por recomendação da CCIH do
HBDF.
HDA
Revisão de sistemas
- Nega alterações no hábito intestinal
- Nega alterações na diurese
Antecedentes fisiológicos
Mãe nega intercorrências durante a
gestação.Quanto à criança, nasceu de parto
normal, a termo, com 3185 g, de peso, 49 cm de
estatura, 34 cm de PC e não chorou. Não foi
amamentada até o sexto mês, começou a tomar
leite de vaca aos 4 meses, não tem alergias,
consome a dieta da família e recebeu todas as
vacinas indicadas. O DNPM ocorreu normalmente.
HDA
Antecedentes patológicos
Não registrado
Antecedentes familiares
Mãe: 30 anos, G2 P1 A1, saudável.
Pai: 32 anos, alergia medicamentosa-perguntar
qual
Não havia registro sobre outros familiares
Condições de moradia
Casa de alvenaria com 2 cômodos. Não há
rede de esgoto nem animais.
EXAME FÍSICO
BEG, edemaciada e hidratada. Os outros dados não
foram registrados
AR: MVF, sem RA FR: 28 irpm.
ACV: RCR, 2T, BNF, sem sopros FC: ?
Abdome: semi-globoso, RHA +, sem visceromegalias,
sem outros dados
Extremidades: boa perfusão, edema de MMII E,
quente, eritematoso até raiz da coxa, pulsos pediosos D
e E presentes.
Linfonodos: sem dados
Oroscopia: sem alterações
Otoscopia: não realizada
SNC: sem alterações
CONDUTA
Solicitada hemocultura
Iniciada antibioticoterapia
RESULTADOS DE EXAMES
Hemograma
e bioquímica
Leu : 26 900 {67 seg, 12 bas, 18 linf, 00 mon, 03 eos}
Hg: 9,2
Ht: 28
VCM: 76,3
HCM: 24,8
CHCM: 32,6
Plaquetas: 170 000
Uréia: 21
Creatinina: 0,5
CPK: 597
LDH: 455
TGO: 59
TGP: 46
CKMB: 14,8
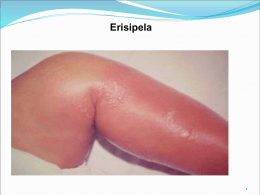
ERISIPELA
Infecção de derme com importante comprometimento
linfático
Natureza predominantemente estreptocócica, sobretudo
do grupo A.Porém, eventualmente, pode ser pelos
grupos B, C e G.
Há casos descritos de erisipela por estafilococos, mas o
mais provável é que se estabeleça secundariamente ou
que seja celulite.
O início se dá após a perda de barreira cutânea.
Fatores de risco incluem tinea pedis, insuficiência
venosa, DM, tromboflebite, trauma, desnutrição, abuso
de álcool ou drogas e infecções respiratórias nos casos de
erisipela de face.
ERISIPELA
QC:
- Eritema vivo e intenso com edema doloroso, de bordas bem
delimitadas, que avança rapidamente sobre a pele
circunvizinha.
- Qdo o processo é intenso, surgem bolhas e, até mesmo,
necrose com ulceração posterior.
- É acompanhada de linfangite e linfoadenopatia regional
aguda, seguida de fenômenos gerais (febre, mal-estar, calafrios
e outros).
Tratamento :
A maioria não precisa de internação, a não ser se tiver alguma
comorbidade
Pelo baixo custo e eficácia: penicilina procaína
Alternativas: cefalosporinas de primeira geração, ampicilina,
eritromicina e amoxacilina –clavulanato.
CELULITE
- É a denominação para o mesmo processo
quando atinge a hipoderme
- Embora seja predominantemente
estreptocócica, inclui Staphylococcus, H. influenzae
(celulite facial na infância), pneumococos, pseudomonas e
outros.
- Celulite por anaeróbios e gram – são mais
comuns em diabéticos e imunodeprimidos
CELULITE
QC: é semelhante ao da erisipela, mas o eritema
é menos vivo e as bordas são mal-definidas.
Diagnóstico diferencial: tromboflebite (pernas),
angioedema, herpes zoster (face) e erisipelóide
(mãos)
Celulite hemorrágica, descrita em pacientes
diabéticos e imunodeprimidos, caracteriza-se por
área de hemorragia dérmica e bolhas, e o TNF
alfa parece ser o responsável pelo dano vascular.
CELULITE
Tratamento:
repouso com elevação do membro,
analgesia
antibioticoterapia sistêmica, que deverá ser parenteral
nos casos intensos e localizados na face, devendo-se
considerar as possibilidades etiológicas na escolha do
tratamento.
Nos casos que se suspeita de estafilococos (desde que
não seja MRSA), além das drogas para erisipela, podese usar oxacilina (100 a 150 mg/Kg/dia), EV, de 4 em
4 horas, ou cefalotina (100 a 150mg/Kg/dia), EV de 4
em 4 horas ou de 6 em 6.
Nos casos de celulite hemorrágica,é ainda indicado o
uso de corticóides sistêmicos.
ABSCESSO E FLEIMÃO
- Quadros agudos, em geral, estreptocócicos,
porém, eventualmente estafilococos, com
localização hipodérmica
- Há eritema, edema e calor com fenômenos gerais
(febre, calafrios, vômitos, etc)
- No abscesso, há tendência à circunscrição e
supuração, enquanto no fleimão, a tendência é
difusão.
- Tratamento : compressas mornas, antibióticos
orais e drenagem.
ERISIPELÓIDE
- QC: dor, eritema escuro e edema mal delimitado, às
vezes com bolha.
- Situa-se, em geral, na mão após trauma com espinha
de peixe ou osso.
- Seu agente: bastonete gram + (Erysipelothrix
insidiosa)
- Período de incubação: 1 a 2 dias.
- Infecção pode ficar localizada ou invadir corrente
sanguínea (septicemia)
- Tratamento de escolha: penicilina, mas tb pode ser
cefalosporina, eritromicina e estreptomicina.
- Pode ser considerada uma doença ocupacional, pela
alta incidência entre açougueiros e peixeiros.
ANGIOEDEMA
Edema, em geral volumoso, que acomete
principalmente hipoderme
São pontos de eleição os lábios, língua, pálpebras
e genitália
Localização grave: laringe, pela asfixia
Em geral, não há prurido
As lesões aparecem abruptamente e
desaparecem em horas, mas podem durar dias
TROMBOFLEBITE
É inflamação da veia com formação de trombo e
conseqüente oclusão
Causas: injúrias da parede venosa, como traumas,
injeções esclerosantes ou infecção por continuidade.
São mais comuns em veias varicosas e pós-partos ou
cirurgias, sendo mais raras em doenças malignas e
infecciosas e na insuficiência cardíaca
Ocorre quase sempre nas extremidades inferiores
Quando na safena ou nos ramos superficiais,
caracterize-se por lesões eritêmato-nodulares ou por
cordão infiltrativo em trajeto venoso.
Há dor moderada com edema.
HERPES ZOSTER
QC: dores nevrálgicas seguidas pelo
surgimento de uma vesícula com base
eritematosa. A erupção é unilateral,
seguindo o trajeto de um nervo (distribuição
dermatômica), mas
raramente ultrapassa a linha mediana.
Surgem de modo gradual, levando de dois a
quatro dias para se estabelecerem
totalmente. Por fim, surgem crostas e o
quadro evolui para a cura em duas a quatro
semanas.
Download