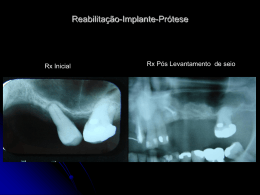
UFSC/ODONTOLOGIA BIBLIOTECA SETOR! A I GISELE LUZ BUSTAMANTE IMPLANTES IMEDIATOS FLORIANÓPOLIS 2005 UFSC/000NTOLOG1A BIBLIOTECA SETnRint 2 GISELE LUZ BUSTAMANTE IMPLANTES IMEDIATOS Trabalho de Conclusão Apresentado ao Curso de Especialização de Implantodontia da Universidade Federal de Santa Catarina como requisito para obtenção do titulo de Especialista em Implantodontia. Orientador: Prof. Dr Marco Aurélio Bianchini Co-orientador:Prof. Raul Gomes Junior FLORIANÓPOLIS 2005 7 SUMÁRIO 1 INTRODUÇÃO 08 2 REVISÃO DA LITERATURA 2.1SUCESSO 2.2 PLANEJAMENTO 2.3 VANTAGENS 2.4CRITÉRIOS DE SELEÇÃO 2.5ALVÉOLO DE EXTRAÇÃO - RECOMENDAÇÕES CLÍNICAS 2.6 ALVÉOLO COM PRESENÇA DE INFECÇÃO 2.7PADRÃO DE REABSORÇÃO DO ALVÉOLO 2.8CLASSIFICAÇÃO IMPLANTE IMEDIATO, MEDIATO RÁPIDO, OU TARDIO 2.9 REGENERAÇÃO TECIDUAL GUIADA EM IMPLANTES IMEDIATOS 2.10CARGA IMEDIATA IMPLANTE IMEDIATO 2.11MANIPULAÇÃO DE TECIDO MOLE 2.12TÉCNICA CIRÚRGICA 11 12 14 18 18 20 22 25 29 31 41 45 48 3 CASOS CLÍNICO 3.1 CASO CLÍNICO 1 3.2 CASO CLÍNICO 2 52 52 66 4 DISCUSSÃO 77 5 CONCLUSÕES 82 6 REFERÊNCIAS 83 9 protocolo do tratamento de implante "padrão ouro" com o qual era necessário 12 meses para cicatrização do alvéolo (ADELL et al., 1981; SCHROPP, 2002) Originariamente, a ocorrência da cicatrização completa do alvéolo da extração antes da colocação dos implantes era considerada pré-requisito para a osseointegração. Posteriormente, foi demonstrado que a exodontia e a colocação do implante poderiam ser realizadas com sucesso num mesmo procedimento cirúrgico (LAZARRA, 1989; KNOX; CAUDILL; MEFFERT, 1991; LUNDGREN et al., 1992; WERBITT; GOLDBERG, 1992; GELB, 1993; LANG; BRÁGGER; HÁMMERLE, 1994; BECKER; BECKER, 1996; BARZILEY et al., 1996; ROSENQUIST; GRENTHE ,1996). O conceito de implante imediato refere-se aquele implante que foi instalado logo após a extração dental em um mesmo ato cirúrgico. As situações clínicas indicativas de implantação imediata são todas aquelas em que o dente está perdido e que o osso remanescente oferece condições de receber e estabilizar o implante. As mais comumente encontradas são fraturas de raízes, lesões perirradiculares de origem endodôntica, lesões periodontais, traumatismos e lesões cariosas verticais além da margem óssea ,ou seja, a substituição de dentes com patologias sem possibilidade de tratamento (PE&ARROCHA;URIBE;BALAGUER ,2004;CRUZ,2006). As vantagens desse procedimento é a combinação do período de cicatrização com o da osseointegração, reduzindo um tempo cirúrgico e o tempo de espera pela prótese definitiva (CRUZ,2006). Além disso, a razão principal é a preservação do rebordo em altura e largura (BECKER; BECKER, 1990, 1996) Sabendo que a colocação do implante imediato pode ser previsivelmente bem sucedida, os benefícios ao paciente são evidentes: o número reduzido de intervenções cirúrgicas, tempo de tratamento mais curto, menos reabsorção de osso e preservação do osso 11 2 REVISÃO DA LITERATURA O desenvolvimento dos implantes osseointegrados proporcionou o surgimento de uma nova especialidade na clínica odontológica de fundamental importância no planejamento de uma reabilitação oral. Na atualidade, já não podemos mais deixar de incluir a implantodontia como mais um recurso a ser utilizado na resolução de casos clínicos com perda de elementos dentários (INOUE; INOUE, 2004). O implante osseointegrado é mais uma alternativa no tratamento de pacientes que precisam de reabilitação oral. De acordo com o protocolo de Brànemark (Brànemark 1985tese do protocolo "padrão ouro") um período de cicatrização de 12 meses após a extração do dente era recomendada antes da colocação do implante (SCHROPP,2002), estendendo o período de tratamento durante vários meses; porém, baseado em mais recente evidência, a colocação de implante imediato em locais frescos de extração pode também ser considerado como um procedimento previsível (LAZZARA, 1989; KRUMP;BARNETT 1991; SCHWARTZ-ARAD; GROSSMAN ; CHAUSHU,2000, NOVAES JR et al.,2004). É notável que o "padrão ouro" do protocolo de tratamento implante (Bránemark 1985) não foi fundado em evidência científica. Por exemplo, um período cicatrização de 3 a 6 meses para inserção e instalação do implante dental e posterior seqüência do tratamento protético era empiricamente calculado com base de conhecimento disponível em cicatrização do osso alveolar. Porém, este conceito de tratamento foi testado e sobreviveu para mais de 25 anos (ADELL et al., 1981). Desde a divulgação dos primeiros implantes osseointegrados por Bránemark, os mesmos evoluíram de forma fantástica na sua forma, tamanho, tratamento de superfície, 12 sistema de conexão e, simultaneamente, estudos paralelos de técnicas cirúrgicas, biomateriais, enxertos e fatores de crescimento fizeram com que houvesse uma otimização no objetivo final de todo este tratamento, que é a prótese sobre os implantes colocados (INOUE ; INOUE,2004). 2.1 SUCESSO Altas taxas de sucesso clínico são relatadas por Hãmmerle; Chen;Wilson (2004), quando os implantes são colocados de acordo com as indicações estandardizadas. Isto tem incentivado o empenho para a melhoria das taxas de sucesso dos implantes colocados em outras situações clínicas. Uma dessas indicações é a substituição dos dentes por implantes colocados em alvéolos de extração recente. Embora os primeiros procedimentos clínicos para a colocação de implantes imediatamente após a remoção dental tenham sido descritos há muito tempo, apenas recentemente os detalhes de tais abordagens clínicas têm sido estudados com maiores detalhes. Dentro das últimas décadas, o "padrão ouro" protocolo do tratamento de implante foi desafiado por experiências que apontaram a encurtar o período de tratamento (12 meses para cicatrização ) e reduzindo o número de procedimentos cirúrgicos. Foram investigadas várias novas técnicas cirúrgicas, como técnica de uma-fase (BUSER et al., 1991; ERICSSON et al. 2000). Esta técnica insinua que o implante penetra a mucosa durante cicatrização (implante transmucoso). Daqui por diante duas opções existem, isto é esperar um certo tempo antes de carregar do implante, ou carregar o implante imediatamente depois da colocação. Outras tentativas são de reduzir o tempo entre extração do dente e inserção de implante. Uma possibilidade é inserir o implante antes da cicatrização completa do alvéolo de extração 13 aconteça, com a opção de inserir o implante imediatamente depois do procedimento extração do dente . A última meta seria inserir o implante imediatamente depois de extração do dente e colocar a restauração protética no dia da cirurgia do implante (SCHROPP, 2002). Os implantes imediatos estão sendo amplamente aceitos, e a literatura disponível relata altos níveis de sucesso (variando de 94% a 100%, em média), mesmo assim não há ainda um critério para seleção de caso aceito universalmente (GELB,1999; WAGENBERG; GINSBURG, 2001; MCNUTT ; CHOU,2003). Rosenquist e Grenthe (1996) acompanharam, por um período de 5,5 anos, 109 implantes imediatos e encontraram uma taxa de 92% de sucesso. Cornelini et al. (2000) citaram estudos da taxa de sucesso mandibular de 95% e taxa de sucesso maxilar de 92%. Barzilay et aI. (1996) avaliaram clínica, radiográfica e histologicamente, em um estudo em macacos (macaca fascicularis), o comportamento de implantes instalados imediatamente após as extrações e concluíram favoravelmente pelo seu uso. Muitos estudos clínicos e várias indicações clínicas têm documentado a alta taxa de sucesso da terapia de implante dental (BRANEMARK et al., 1977;ADELL et al., 1981; BABBUSH; KENT; MISIEK, 1986; BUSER; WEBER; LANG, 1990; BUSER et al., 1991; BEHNEKE; BEHNEKE; WAGNER, 1992; SCHMITT; ZARB, 1993; HENRY et al, 1996). O sucesso avaliado nestes estudos, apresentou critérios específicos. Geralmente, estes critérios incluem falta de mobilidade, ausência de infecção persistente ou incomoda, falta de dor, e ausência de radiolucência de periapical contínua (ALBREKTSSON et al., 1986; SMITH; ZARB, 1989; BUSER ;WEBER; LANG, 1990). A maioria destes critérios são projetados para avaliar a integridade óssea do implante e provê poucas informações relacionadas à integridade do tecido mole ao redor do implante (HERMANN et al.,2000) . 14 2.2 PLANEJAMENTO O sucesso de qualquer tratamento de implante depende de planejamento pré-operatório cuidadoso. Além disso, uma anamnese completa e exame clínico, avaliação de radiografias são essenciais para calcular as características morfológicas do local de implante proposto e o local de estruturas anatômicas (SCHROPP, 2002). Várias opções de imagem estão disponíveis para a avaliação do local que recebera o implante: Radiografias periapicais, radiografias panorâmicas que proverá informação sobre a anatomia total das mandíbulas e relacionamento com estruturas anatômicas. Devido a distorções inerentes das radiografias estas são auxiliares em nossos diagnósticos (KIRCOS; MISCH,1999). A visão intra-oral é recomendada freqüentemente para uma avaliação preliminar do local de implante planejado. Porém, uma limitação óbvia destes métodos de radiografias é que eles não provêem informação sobre a largura buco-oral, angulações e concavidades no processo alveolar, e então, pode ser necessário complementar com imagens de tomografias computadorizadas (SCHROPP, 2002). Conforme a terapia implantar vai rapidamente se tornando o procedimento padrão para uma ampla variedade de aplicações clínicas, os profissionais deparam-se com o desafio de desenvolver protocolos de plano de tratamento mais dinâmicos (MCNUTT ; CHOU,2003). Os primeiros implantes imediatos foram descritos por Schulte e Heimke (1976) em um estudo clínico, depois de 8 anos de acompanhamento em humanos, seguido de estudos histológicos (ANNEROTH et al.,1985; BARZILAY et al. ,1991).Seguindo estes e outros estudos, colocação de implante imediato se tornou um procedimento clínico de rotina referenciado por Novaes Jr. et al.(2004). 15 Vários estudos comprovam que implantes colocados imediatamente depois da extração de um dente é uma modalidade de tratamento próspera (BLOCK; KENT; KAY, 1987; LAZZARA, 1989; BECKER ; BECKER, 1990; BECKER et al., 1991; YUKNA, 1991; WERBITT; GOLDBERG, 1992; GELB, 1993; ROSENQUIST; GRENTHE, 1996; BRÁGGER et al. 1996; WATZEK et al.,1995;SCHWARTZ-ARAD; CHAUSHU, 1997; LORENZONI et al., 2003; CHEN;WILSON, HÁMMERLE, 2004). Está indicada a aplicação do protocolo de implante imediato em situações clinicas como fraturas de raiz, complicações endodônticas-periodontais, ou fracassos de cirurgia de endodôntica, cáries de raiz largas e fracassos periodontais,ou seja, para substituição de dentes com patologias sem possibilidade de tratamento. (PESIARROCHA;URIBE;BALAGUER ,2004).Também estão indicados implantes imediatos simultâneos a extrações de caninos inclusos e de dentes deciduos (CALVO; MUSIOZ, 1999; COPPEL ; PRADOS; COPPEL,2001; PES1ARROCHA; URIBE ;BALAGUER ,2004). As fraturas radiculares são comuns e ocorrem devido a alguns fatores como a perda dos componentes orgânicos do dente após tratamento endodôntico tornando a raiz mais friável, ao desgaste interno para a colocação do pino intracanal; às variações térmicas do ambiente oral, levando a alterações dimensionais do pino, e às ações das tensões geradas pelas cargas oclusais (CRUZ, 2006). É importante o diagnóstico imediato para não ocorrerem infecção e perda óssea subseqüente na região vestibular, principalmente nos dentes anteriores, onde o osso é extremamente delgado. Os procedimentos prévios de remoção da coroa e submersão radicular para o crescimento espontâneo dos tecidos moles podem eliminar esses problemas e criar condições favoráveis para a instalação dos implantes, a sua osseointegração e a reconstrução do rebordo ósseo alveolar (LANG; BRÁGGER; HÃMMERLE, 1994) . 16 Nos casos de lesões perirradiculares endodônticas , a perda óssea é apenas no ápice, com preservação do rebordo junto à crista óssea. Essa condição leva a um prognóstico melhor da reconstrução e da estabilidade do implante no momento da instalação. A proteção com a membrana deve ser orientada para a crista e para a região apical do alvéolo, caso haja perda da lâmina cortical vestibular e fenestração (CRUZ, 2006). Os procedimentos são iguais aos descritos no caso de fratura, isto é, submersão radicular, remoção do processo inflamatório e ganho tecidual, recuperando clinicamente o local, antes do procedimento de exodontia e instalação do implante (CRUZ, 2006). Lesão periodontal pode apresentar uma variedade de aspectos que pode tornar uma situação difícil de se estabelecerem normas gerais de conduta. Entretanto,os procedimentos são iguais aos da lesão endodôntica, eliminando-se a fase aguda, criando-se condições de cura dos tecidos adjacentes com raspagem, curetagem e polimento radicular, submersão do dente perdido, medicação e controle até a cura dos tecidos e o crescimento da gengiva sobre o local; para então se proceder à exodontia, a instalação dos implantes e a regeneração do defeito (CRUZ,2006). O tratamento periodontal apropriado e a cura dos tecidos devem ser completados antes de proceder a colocação do implante e se necessário regeneração tecidual guiada (RTG) (CRUZ, 2006). Traumatismo como a avulsão dental traumática, principalmente dos dentes anteriores, com indicação de perda do dente, pode ser tratada com a recolocação do fragmento radicular no local e sua submersão imediata, medicação, controle do processo cicatricial até a sua cura e crescimento gengival, antes dos procedimentos de implantes e RTG. Isso garante a permanência do tecido ósseo (CARLSSON; BERGMAN; HEDEGARD, 1967), a regeneração das fraturas ocorridas e a regularização da fisiologia da região. O descolamento imediato para 17 a instalação de implantes e RTG pode levar à perda de porções ósseas que estão ainda vascularizadas e com condições de regeneração. Casos tardios com anquilose seguida de reabsorção radicular pós-traumatismo, devem ser feitos com atenção e controle, pois pode ocorrer perda óssea sem sintomas clínicos. O acompanhamento deve ser clínico-radiográfico, e tão logo se inicie a reabsorção deve proceder-se à exodontia e instalação dos implantes (CRUZ,2006). Cada vez mais incisivos e caninos permanentes estão sendo substituídos unitariamente por implantes devido a injúrias traumáticas do dente. Estes pacientes geralmente são indivíduos jovens que requerem tratamentos rápidos e resultados estéticos altamente satisfatórios. Esta combinação de exigências complica a tarefa do cirurgião; enquanto que se pode obter um tratamento rápido com a colocação imediata do implante, o envolvimento dos tecidos moles na cirurgia geralmente produz um resultado estético comprometedor (ROSENQUIST; GRENTHE ,1996). A perda iminente de um único dente em zona estética para um paciente com um periodonto saudável pode ser uma experiência infeliz (KAN; RUNGCHARASSAENG; LOZADA, 2003 ). A substituição de único dente por um implante estão documentado com sucesso , devido ao número de procedimentos cirúrgico e redução do tempo do procedimento cirúrgico-restaurativo, enquanto apresentando benefícios estético e funcionais (LAZZARA, 1989; WERBITT; GOLDBERG, 1992; GELB, 1993, GHER et al.,1994;LANG;BRÃGGER;HÁMMERLE, 1994,BRÁGGER; LANG; HÁMMERLE, 1996; GRUNDER et al., 1999;NEMCOVSKY; ARTZI; MOSES, 2000; BOTTICELLI et al.,2003). Vários estudos demonstraram que a taxa de sobrevivência dos implantes colocados após a exodontia com fraturas radiculares, perfurações e problemas endo-periodontais combinados é similar àqueles implantes colocados em rebordos cicatrizados (PECORA et al.,1996; NOVAES Jr. et al., 2003). Entretanto, implantes colocados em locais onde os dentes foram 18 afetados por periodontite crônica foram associados com taxas de fracasso levemente altas (ROSENQUIST; GRENTHE,1996; POLIZZI et al., 2000). Atualmente existe uma falta de evidência definitiva a respeito do efeito da patologia local no sucesso e sobrevivência dos implantes imediatos. 2.3 VANTAGENS Colocação de implante imediato ou pouco tempo depois que extração de dente oferece várias vantagens para o paciente como também para o clínico, incluindo tempo de tratamento mais curto (LAZARRA,1989;BECKER et al.,1994; CHEN; WILSON; HÃMMERLE, 2004,PERARROCHA; URIBE;BALAGUER ,2004), menos reabsorção de osso e preservação do osso do local da extração (BECKER et al., 1994 ;WATZEK et al.,1995, PEN- ARROCHA; URIBE; BALAGUER, 2004), menos sessões cirúrgicas(BARZILAY et al.,1991; CHEN; WILSON; HÃMMERLE, 2004; PEN ARROCHA ; URIBE; BALAGUER,2004), definição mais fácil da posição de implante, direcionamento ideal do implante, (WERBITT;GOLDBERG,1992), maior aceitação ao tratamento pelo paciente (NOVAES Jr et al.,2003) e talvez oportunidades melhores para a osseointegração por causa do potencial de cicatrização do alvéolo de extração fresco ( LAZZARRA,1989; WERBITT; GOLDBERG, 1992;GRUNDER et al.,1999). O aspecto psicológico é também um fator importante, pois reduz a sensação de perda do dente (CRUZ,2006 ). 2.4CRITÉRIOS DE SELEÇÃO 19 Em geral, o critério de seleção para o implante dente imediato depende contextualmente das circunstâncias peculiares que envolvem cada paciente, e devem refletir os seguintes aspectos: obtenção da osseointegração desejada, considerações anatômicas, maximização dos resultados estéticos, manutenção dos tecidos moles, restauração da função, técnica cirúrgica e a experiência do cirurgião, estado de saúde do paciente e o seu nível de comprometimento (WAGENBERG; GINSBURG, 2001; MCNUTT; CHOU,2003) Do mesmo modo a osseointegração, definida por Brânemark (1977) como sendo uma "conexão estrutural direta e funcional entre osso vivo e a superfície de um implante suportando carga", representa um processo dinâmico tanto durante o seu estabelecimento quanto na sua manutenção. Na fase de estabelecimento, existe um delicado interplay entre a reabsorção óssea nas regiões de contato (entre o corpo de titânio e o osso mineralizado) e formação óssea nas áreas livre de contato. Durante a fase de manutenção, a osseointegração é assegurada através da remodelagem contínua e adaptação à função (BERGLUNDH et al., 2003). A análise histológica da implantoterapia dental imediata demonstra que a osseointegração é previsivelmente alcançável e eficaz, mas requer um mínimo de 3 a 5 mm de osso para o contato firme com o implante (DOUGLASS; MERIN,2002;FUGAZZOTTO ,2002b). A qualidade e quantidade óssea e a técnica cirúrgica são determinantes clínicos predominantes que afetam a estabilidade primária. Freqüentemente, a literatura aponta a estabilidade primária como o determinante mais importante da osseointegração porque permite a manutenção do osso vital, estabilização do coágulo, prevenção do colapso do tecido mole e o crescimento do epitélio para baixo ( HAHN, 2000;WAGENBERG; GINSBURG, 2001; MCNUTT;CHOU,2003). Quando não se atinge a estabilidade, o procedimento deve ser abortado. A falta de prudência nesta situação resulta na seguinte seqüela: encapsulamento do implante por tecido 20 fibroso, perda qualitativa e quantitativa de tecido mole e osso e eventual falha do implante (MCNUTT; CHOU,2003). 2.5 ALVÉOLO DE EXTRAÇÃO - RECOMENDAÇÕES CLÍNICAS As recomendações clínicas específicas são as seguintes: o local ideal da extração para o implante imediato deve apresentar pouca ou nenhuma perda óssea, com osso alveolar de suporte remanescente adequado, osso subapical também adequado e crista óssea densa (são desejáveis os tipos ósseos II e III, que aumentam a probabilidade de sucesso) (CORNELINI et al.,2000) .Tais locais são encontrados principalmente na parassínfise mandibular. Em geral, a qualidade e quantidade óssea são superiores na mandíbula; assim, o sucesso do implante imediato é maior na mandíbula quando comparado à maxila.( SCHWARTZ-ARAD; GROSSMAN; CHAUSHU , 2000). Cornelini et al. (2000) citaram estudos da taxa de sucesso mandibular de 95% e taxas de sucesso maxilar de 92%. A seleção cuidadosa do caso pode impedir a colocação de implantes imediatos na região posterior da maxila quando a qualidade e quantidade óssea for pobre,deficiente, ou ambos (sendo difícil a obtenção da estabilidade primária) ( SCHWARTZARAD;GROSSMAN; CHAUSHU , 2000). Um índice de falha geral do implante dental de 35% tem sido relatado quando se tem o tipo ósseo IV( JAFFIN; BERMAN. ,1991). Schwartz-Arad; Grossman; Chaushu (2000) relataram quando se tem o tipo ósseo IV em implante maxilar, o índice de falha aumenta para 44%. O local pós-operatório deve ser examinado cuidadosamente quanto aos defeitos na crista óssea circunferencial e defeitos ósseos vestibulares. Estiverem presentes e parecerem severos, o local não será adequado para o implante dental imediato (MCNUTT; CHOU,2003). Na dimensão vestíbulo-lingual, o local do implante imediato deve possuir um valor ósseo mínimo 21 de 4 mm, e a lâmina individual deve ser espessa o suficiente para suportar o implante sem estresse indevido (GELB ,1999 ; CORNELINI et al.,2000). A altura óssea alveolar (do ápice alveolar até a crista óssea) deve apresentar um valor mínimo de 7 al0 mm ( CORNELINI et al.,2000).0s níveis ósseos além do ápice (subapical) são muito importantes, especialmente se for necessário mais osso para obter o apoio do implante imediato (de 3 a 5 mm de osso efetivo para contato com o implante). De acordo com alguns clínicos de 4 a 5 mm ou de 3 a 5 mm de osso hígido além do ápice é necessário para alcançar este objetivo (DOUGLASS; MERIN,2002; MCNUTT; CHOU,2003). Entretanto, falhas em alcançar os critérios acima não são necessariamente uma contra-indicação para os implantes imediatos. Estes princípios podem ser violados se outros parâmetros forem capazes de compensar para uma determinada deficiência e o local for preparado delicadamente (MCNUTT; CHOU,2003). Em todos os casos, a extração de dente imediata, resulta em uma abertura de largura adequada e altura para a colocação de um implante imediato. Critérios locais adicionais para a pesquisa de Bianchi e Sanfilippo (2004) foram dentes adjacentes ou implantes com necessidade de restaurações protéticas, indicações de tratamento periodontal cirúrgico antes do implante, higiene oral boa, oclusão estável da dentição existente e adequada dimensão vertical das restaurações protéticas cerâmicas e de metal existente. Desde o trabalho de Lazzara (1989) a colocação de implantes imediatos foi considerada um procedimento clínico rotineiro. Porém, algumas condições prévias foram estabelecidas para a indicação de implantes imediatos, como foi citado anteriormente: a extensão de osso, reabsorção, a morfologia do defeito e se permitirá colocação do implante em uma posição ideal para uma restauração estética e a presença ou ausência de infecção. Alguns autores Becker e Becker, (1990);Werbitt e Goldberg(1992), entre outros, consideraram a presença de infecção, como patologia periapical, uma contra-indicação para o procedimento. 22 2.6 ALVÉOLO COM PRESENÇA DE INFECÇÃO Em um recente relatório clínico, Novaes Jr e Novaes (1995) descreveram 3 pacientes em quem implantes imediatos foram colocados em locais infetados. Informaram que sítios de infecção crônica não podem necessariamente ser uma contra-indicação para a colocação de implantes imediatos se procedimentos clínicos forem seguidos com cuidados. Novaes Jr et al.(1998) realizaram estudo em que lesões periapicais foram induzidas nos terceiros e quartos molares de 4 cães para se estudar o efeito dos sítios cronicamente infectados sobre a instalação imediata de implantes; os dentes contra laterais foram usados como controle. Nove meses após a indução das lesões periapicais, os dentes experimentais e os controles foram extraídos e 28 implantes IMZ foram colocados imediatamente. Após um período de cicatrização de 12 meses, os animais foram sacrificados. Todas as áreas cicatrizaram sem inflamação ou exudação e todos os implantes estavam clinicamente imóveis e radiograficamente estavam circundados por osso de aparência normal. Histologicamente, não houve nenhum sinal de infecção e as análises histomorfométricas revelaram que os implantes experimentais e controle se osseointegraram de 28,6% a 38,7%, respectivamente. A diferença não foi estatisticamente significante. Foi concluído que os sítios cronicamente infectados, aqueles que apresentam sinais de patologia periapical, podem não ser uma contraindicação para os implantes imediatos, desde que certas medidas clínicas e cuidados pré e pós-operatórios sejam tomados. Novaes Jr et al. (2003) avaliaram a percentagem de contato osso/implante de implantes imediatos colocados em locais periodontalmente infectados. Na primeira fase, a periodontite 23 foi induzida com ligaduras nos pré-molares mandibulares de 5 cães sem raça definida, usando os dentes contra laterais como controle. Após 3 meses, na segunda fase do estudo, 40 implantes foram colocados nos alvéolos dos dentes experimentais e de controle. Após o período de cicatrização de 12 meses, os animais foram sacrificados.Os resultados da análise histomorfométrica indicaram o contato osso/implante médio de 62,4% no grupo controle e 66,0% no grupo experimental, uma diferença que não foi estatisticamente significante. Os resultados histomorfométricos revelaram um contato osso/implante similar em ambos os grupos, sem sinal de infecção.Os autores concluíram que os locais infectados periodontalmente podem não ser uma contra-indicação para a implantação imediata neste modelo animal, se cuidados adequados pré e pós-operatórios forem tomados. Novaes Jr et al. (2004) avaliaram a influência da microestrutura do implante na osseointegração dos implantes imediatos colocados em sítios infectados. Durante 12 semanas, a periodontite foi induzida em 6 cães nas áreas do primeiro ao quarto pré-molar mandibular de ambos os lados. Os dentes foram extraídos e os implantes foram colocados imediatamente. A colocação do implante foi distribuída aleatoriamente, mas de forma que em cada lado na mandíbula fosse utilizado um implante com superfície diferente: grupo 1 — superfície jateada/ácido-condicionada; grupo 2 - superfície com plasma de titânio aspergido, totalizando 36 implantes no experimento.Os animais foram sacrificados 12 semanas após a colocação do implante. Foram realizadas duas análises histomorfométricas: percentagem do contato osso/implante (COI) e análises da densidade óssea nas áreas adjacentes e distantes da superfície do implante. Os resultados mostraram que as percentagens de COI foram 52,7% e 42,7% para os grupos 1 e 2, respectivamente. A análise da densidade óssea revelou que as percentagens de osso nas áreas adjacentes foram 66,6% e 58,85%, e nas áreas distantes dos implantes foram 58,7% e 55,8% para os grupos 1 e 2, respectivamente. As diferenças médias do COI foram 24 verificadas e as diferenças na densidade óssea pelo teste de Kruskal-Wallis. As diferenças não foram estatisticamente significantes (P>0,05).0s autores concluíram que a osseointegração dos implantes colocados numa situação de cicatrização mais desafiadora, tais como, implante em sítios periodontalmente comprometidos, foi bem sucedida em ambas as superfícies; entretanto, a superfície jateada/ácido-condicionada, embora não significante estatisticamente, teve um desempenho levemente melhor quando comparado à superfície com plasma de titânio aspergido, para todos os parâmetros estudados. Bianchi e Sanfilippo (2004) avaliaram a eficácia a longo prazo de um protocolo cirúrgico combinado, que usava um implante imediato e enxerto de tecido conjuntivo epitelial para a substituição unitária de um elemento dental. As vantagens desta pesquisa de único centro e longitudinal foi a preservação tanto da quantidade de mucosa ceratinizada e tecido ósseo como um ótimo selamento marginal perimplante, resultados estéticos satisfatórios, redução no tempo de tratamento. No período de tempo entre 1990 e 1998, 116 pacientes foram admitidos consecutivamente para tratamento, num total de 116 implantes ITI de rosca sólida suportando coroas unitárias. Noventa e seis pacientes submeteram-se ao tratamento combinado proposto (grupo teste), enquanto que 20 receberam apenas implantes unitários imediatos (grupo controle). O tempo de observação se estendeu de 1 a 9 anos. Os resultados obtidos a partir da taxa de sobrevida cumulativa de 9 anos foram de 100% para ambos os grupos de teste e de controle. A análise estatística comparativa dos parâmetros tecido mole e tecido duro perimplantes demonstrou melhores resultados no grupo de teste que no controle durante cada análise de 3 anos e especialmente no intervalo da última observação. O grupo de teste também apresentou resultados muito bons nos termos de parâmetros estéticos, que avaliaram a largura de mucosa ceratinizada, o alinhamento do perfil coronal emergente e a satisfação do paciente. 25 Com isso os autores concluíram que a substituição unitária por implantes ITI de rosca sólida em associação com o auto-enxerto de tecido conectivo demonstrou ser um procedimento previsível. Além do mais, este tratamento pode ser considerado como um sistema seguro para se obter uma excelente restauração funcional e esteticamente harmoniosa. 2.7PADRÃO DE REABSORÇÃO DO ALVÉOLO A involução progressiva do osso alveolar começa com a perda do dente, e é acompanhado por uma redução de qualidade e quantidade de tecidos duro e mole. Pesquisas experimentais em animais (LUNDGREN et al., 1992; PARR; STEFLIK; SISK, 1993; BARZILAY et al., 1996) e estudos clínicos (LAZZARA, 1989; PECORA et al., 1996) demonstraram que o implante colocando imediatamente reduz reabsorção alveolar (WHEELER;VOGEL;CASELL1NI, 2000). Além disso, o procedimento cirúrgico também permite uma reabilitação oral final melhor porque facilita ambos na preservação de contorno do rebordo alveolar, da morfologia e instalação da prótese sobre implante, mantendo o ângulo do dente natural (WERBITT;GOLDBERG 1992). Também há benefícios importantes porque o tempo do tratamento está reduzido. Realmente, cicatrização do processo alveolar coincide com osseointegração do implante e o paciente pode alcançar o restabelecimento do edentulismo dele rapidamente e por meio de uma única exposição cirúrgica (SAADOUN; MISSIKA; DENES, 1990, BIANCIII ;SANFILIPP0,2004). Os eventos que ocorrem no alvéolo após a exodontia foram estudados a partir de material histológico de animais (HUEBSCH; HANSEN,1969;BODNER et al.,1991) e biópsias humanas ( AMLER; JOHNSON; SALMAN ,1960; EVIAN et al.,1892). Cinco estágios de cicatrização foram descritos( AMLER,1969). 26 No primeiro estágio, um tampão inicial se forma como um coágulo de células brancas e vermelhas oriundas da circulação. No segundo estágio, tecido de granulação substitui o tampão num período de 4 a 5 dias. Cordões de células endoteliais aparecem associados com brotações capilares. No terceiro estágio, tecido conjuntivo substitui gradualmente o tecido de granulação de 14 a 16 dias. O tecido conjuntivo é caracterizado pela presença de fibroblastos de forma alongada, fibras colágenas e uma substância de fundo metacromática. No quarto estágio, é aparente a calcificação dos osteóides, começando na base e periferia do alvéolo. Osteóides prematuros são vistos na base e periferia do alvéolo de 7 a 10 dias. A trabeculagem óssea preenche quase que completamente o alvéolo em 6 semanas. No quinto estágio, o fechamento epitelial completo do alvéolo é obtido de 24 a 35 dias. O preenchimmento ósseo substancial ocorre entre 5 e 10 semanas. (AMLER; JOHNSON; SALMAN ,1960; AMLER ,1969). Pela décima sexta semana, o preenchimento ósseo está completo, com pouca evidência de atividade osteogênica nesta época (BODNER et al.,1991). A máxima atividade osteoblástica, observada como uma proliferação de elementos conectivos celulares e teciduais, com osteoblastos embaixo de osteóides circundando ilhas ósseas imaturas, ocorre entre 4 e 6 semanas após a exodontia. Após 8 semanas, o processo osteogênico parece diminuir (BODNER et al.,1991; CHEN; WILSON; HÁMMERLE, 2004). Alterações morfológicas dos alvéolos da extração foram descritas em cicatrização através de medições cefalométricas (CARLSSON; BERGMAN; HEDEGARD,1967; ATWOOD; COY,1971) medições em modelos de estudo,( JOHNSON, 1963; SCHROPP ;KOSTOPOUS;WENZEL, 2003) radiografia de subtração e medições diretas do rebordo após os procedimentos cirúrgicos de re-entrada (LEKOVIC et al. ,1997; LEKOVIC et al.,1998;CAMARGO et al.,2000; IASELLA et al.,2003). 27 Schropp;Kostopous;Wenzel (2003) em uma análise usando radiografia de subtração por um período de 12 meses confirmaram que a formação óssea no interior do alvéolo ocorria simultaneamente com a perda da altura da crista alveolar; a maior parte deste ganho e perda óssea ocorrem nos primeiros 3 meses após a exodontia. No mesmo estudo, medições lineares das radiografias mostraram que os níveis da crista óssea nas superfícies adjacentes aos locais da exodontia permaneceram relativamente inalterados por um período de observação de 12 meses (perda média de 0,1 mm). Em contraste, os níveis da altura óssea mesial e distai nos alvéolos da extração foram reduzidos em 0,3 mm. O nível ósseo que regenerou no alvéolo da extração não alcançou o nível ósseo dos dentes adjacentes. As medições a partir de modelos diagnósticos permitem a verificação das evidentes alterações morfológicas que ocorrem durante a cicatrização, refletindo as alterações tanto no osso como na mucosa de revestimento (SCHROPP;KOSTOPOUS;WENZEL,2003). Aproximadamente de 5 a 7 mm da redução horizontal ou vestíbulo-lingual do rebordo, representando em torno de 50% na largura inicial do rebordo, ocorre num período de 6 a 12 meses. A maior dessas alterações ocorre em 4 meses de cicatrização (JOHNSON, 1963;JOHNSON ,1969). Uma redução da altura vertical correspondente de 2,0 a 4,5 mm acompanha a alteração horizontal (IASELLA et al.,2003). Alterações apicocoronais maiores ocorrem em locais de exodontia múltiplas adjacentes do que em locais de exodontias simples (SCHROPP; KOSTOPOUS; WENZEL, 2003; JOHNSON, 1963). As alterações ósseas dimensionais nos alvéolos em cicatrização foram verificadas via medidas intra-operatórias (LEKOVIC et al.,1997 ;IASELLA et al.,2003; JOHNSON, 1963). Uma perda entre 3,1 e 5,9mm da espessura vestíbulo-lingual do rebordo foi observada em estudos com períodos de observação de 4 a 12 meses (LEKOVIC et al., 1997). 28 Schropp;Kostopous;Wenzel (2003) mediram as alterações dimensionais em 46 alvéolos em cicatrização em 46 pacientes. Os locais da exodontia foram restringidos a regiões de pré e molares, superior e inferior. Todos, exceto 2 pacientes concordaram em não usar próteses durante a fase de cicatrização. Descobriram que uma redução na largura vestíbulo-lingual de aproximadamente 50% (de 12,0 a 5,9 mm) ocorreu num período de 12 meses, com dois terços desta alteração acontecendo nos primeiros 3 meses após a exodontia. Estas alterações foram levemente maiores nas regiões molares que nos pré-molares e na mandíbula, em comparação com a maxila. Três meses após a exodontia, foi observada uma redução de 0,8 mm na altura apico-coronal do rebordo, numa visão vestibular. Reduções de 0,7 a 1,5 mm na altura apico-coronal da crista óssea foram relatadas de 4 a 6 meses (LEKOVIC et al., 1997; LEKOVIC et al., 1998'CAMARGO et al., 2000; IASELLA et al.,2003). Em contraste, um ganho na altura do rebordo de 0,4 mm após 12 meses foi observada em um estudo ( SCHROPP et al.,2003). Segundo Chen; Wilson; Hãmmerle (2004) uma variedade de fatores pode influenciar as alterações dimensionais do osso após a exodontia, e sabe-se que atualmente o conhecimento de muitos aspectos encontra-se limitado. Os fatores sistêmicos incluem a saúde geral do paciente e seus hábitos como, por exemplo: tabagismo. Os fatores locais incluem os motivos da extração, número e proximidade dos dentes a serem extraídos, o estado do alvéolo antes e após a exodontia, a influência do biotipo tecidual na cicatrização, diferenças locais entre as regiões da boca e da arcada dental e o tipo de prótese provisória usada. Os eventos de cicatrização no alvéolo reduzem as dimensões do alvéolo com o decorrer do tempo. A redução na altura vertical do alvéolo de 3 a 4 mm, ou aproximadamente 50% da altura inicial do alvéolo, foi relatada após 6 meses de cicatrização (LEKOVIC et al., 1997; LEKOVIC et al.,1998). A redução na largura horizontal do alvéolo de 4 a 5 mm, ou aproximadamente dois terços da largura alveolar original, foi demonstrado ocorrer aos 6 29 meses de cicatrização (LEKOVIC et al., 1997;LEKOVIC et al., 1998; CAMARGO et al., 2000). Adriaens (1999) relatou que a taxa e o padrão de reabsorção óssea podem ser alterados se processos patológicos ou traumáticos tiverem danificado uma ou mais paredes ósseas alveolares. É provável nestas circunstâncias que o tecido fibroso ocupe uma parte do alvéolo, impedindo assim a ocorrência da cicatrização normal e regeneração óssea. Existem dados insuficientes quanto às diferenças nas taxas e padrões de cicatrização dos alvéolos da extração intactos x danificados. 2.8 CLASSIFICAÇÃO IMPLANTE IMEDIATO, MEDIATO RÁPIDO, OU TARDIO Muitas classificações foram propostas para a época de colocação do implante após a exodontia. Na classificação de Wilson e Weber, os termos imediato, recente, mediato rápido e maduro são usados para descrever a época de colocação do implante em relação à cicatrização do tecido mole e na previsibilidade dos procedimentos de regeneração óssea guiada (WILSON;WEBER ,1993). Entretanto, não foi fornecida nenhuma diretriz para o intervalo de tempo desses termos (WILSON; WEBER, 1993). Na classificação recente de Mayfield, os termos imediato, mediato rápido, e tardio são usados para descrever os intervalos de tempo de O semana, 6 a 10 semanas, e 6 meses ou mais após a exodontia, respectivamente (MAYFIELD, 1999). O intervalo entre 10 semanas e 6 meses não foi comentado. A maioria dos estudos revistos descreveu a colocação imediata de implante como parte do mesmo procedimento cirúrgico e imediatamente após a exodontia. As exceções foram de Schropp; Kostopous;Wenzel (2003) que definiram a implantação imediata como os implantes 30 colocados entre 3 e 15 dias (média 10 dias) após a exodontia, e Gomez-Roman et al.(1994) que definiram-na como ocorrendo entre O e 7 dias depois. A maioria dos estudos que descreveram a colocação do implante imediato rápido usou um período de espera de 4 a 8 semanas após a exodontia. Num relato publicado por Hãmmerle e Lang (2001) a colocação foi adiada de 8 a 14 semanas. Em 3 outros relatos, a colocação do implante foi considerado mediato rápido quando ocorreu entre 6 semanas e 6 meses após a exodontia (ZITZMANN; NAEF; SCHÁRER, 1997; ZITZMANN; NAEF ;SCHÁRER ,1996) e entre 1 semana e 9 meses (GOMEZ-ROMAN et al., 1994). Esta variação indica uma falta de uniformidade na interpretação dos termos imediato, mediato rápido e tardio. Portanto, é necessário estabelecer definições mais claras da colocação do implante, baseadas nas alterações morfológicas, dimensionais e histológicas após a exodontia e na prática comum a partir da experiência clínica ( SCHROPP; KOSTOPOUS;WENZEL ,2003). Como uma alternativa à colocação do implante imediato, colocação mediata rápido possui algumas vantagens. Estas incluem a resolução da infecção local e um aumento na área e volume do tecido mole para adaptação do retalho. Entretanto, estas vantagens são diminuídas pela reabsorção concomitante do rebordo na dimensão vestibulolingual (CHEN;WILSON;HAMMERLE,2004). Um estudo comparativo da formação óssea entre implantes imediatos e tardios foi conduzido por Schropp; Kostopous;Wenzel (2003), utilizando 46 pacientes. Cada um recebeu um implante nas regiões de incisivo canino ou pré-molar, na maxila ou mandíbula. Os resultados levaram à conclusão de que a formação óssea nos casos de implantes imediatos tem alta previsibilidade. Grunder et al.(1999) colocaram em seus estudos um total de 264 implantes em 143 pacientes usando técnicas diferentes de colocação de implante imediato ou tardio, em 12 instituições participantes de um estudo prospectivo multicêntrico. Cento e trinta nove supra- 31 estruturas foram colocadas em 228 implantes em 126 pacientes. Foi feita uma avaliação de acompanhamento em 125 pacientes após 1 ano de carga e em 107 pacientes após 3 anos de carga. Foi feita a análise do tempo de duração pelos índices de sobrevida cumulativa dos implantes. Não houve nenhuma diferença clínica quanto à profundidade alveolar ou quando se compararam os diferentes métodos de colocação. Acompanhando os períodos de observação entre 1 e 4,5 anos, não se relatou a ocorrência de nenhuma diferença significante nos níveis radiográficos da crista óssea nem nas bolsas de prova dos locais de implantação imediata, mediato rápido ou tardio (WATZEK et al.,1995, MENSDORFF-POUILLY,1994, GOMEZ-ROMAN et al., 1994 ; YUKNA, 1991 ;BRÃGGER;H:AMMERLER ;LANG,1996). 2.9 RTG EM IMPLANTES IMEDIATOS Os pré-requisitos para a cicatrização óssea bem-sucedida nos locais do implante imediato e imediato rápido são os mesmos para os implantes colocados em rebordos alveolares cicatrizados. Além do mais, geralmente existe um espaço entre a superfície do implante e as paredes alveolares que necessita ser preenchido com osso para garantir um ótimo resultado. Esta cicatrização óssea é dependente da estabilização do coágulo inicialmente formado neste espaço. Estudos experimentais em animais demonstraram que tanto a distância osso-implante e as características superficiais do implante são fatores críticos para a estabilização do coágulo (KNOX;CAUDILL ;MEFFERT ,1991;BOTTICELLI et al., 2003). A estabilização do tampão e formação óssea pode ser afetada adversamente pela falta de paredes ósseas intactas. Em tais situações, as técnicas utilizando barreiras membranosas, materiais membrano-suportados, ou 32 ambos, mostraram ser efetivas na regeneração óssea e permitindo a osseointegração de ocorrer (GHER et al.,1994). Os primeiros trabalhos com a instalação de implante em alvéolos imediatamente após a extração e cobertos com membrana de politetrafluoretileno expandido (e-PTFE) foram realizados por Lazzara ( 1989) e Becker e Becker ( 1990). Eles sugeriram que a osseointegração e a reconstrução do rebordo alveolar podiam ocorrer simultaneamente. As vantagens desse procedimento, segundo os autores, é a combinação do período de cicatrização com o da osseointegração, reduzindo um tempo cirúrgico e o tempo de espera pela prótese definitiva (MELLONIG; NEVINS, 1995). Além disso, a razão principal é a preservação do rebordo em altura e largura (BECKER; BECKER, 1990, 1994; CORNELINI et al., 2000). Carlsson ; Bergman;Hedegard (1967) demonstraram que cerca de um terço da lâmina óssea vestibular, principalmente da maxila, perdem-se no primeiro mês após a exodontia. Eles notaram perda óssea já na primeira semana, e redução acentuada da crista após 3 semanas. No alvéolo intacto, um componente crítico do defeito peri-implantar é o tamanho do defeito horizontal (DH), que é a maior distância na direção perpendicular da superficie do implante à parede alveolar (WILSON Jr et al.,1998). Foi demonstrado que para os implantes com um DH de 2 mm ou menos, a cicatrização óssea espontânea ocorre se o implante possuir uma superfície rugosa (WILSON Jr et al.,1998;WILSON Jr et al.,2003;CORNELINI et al., 2000; PAOLANTONIO et al.,2001). Em 2001, um estudo bem projetado examinou 96 mini-implantes experimentais de spray de plasma de titânio em 48 pacientes (PAOLANTONIO et al.,2001). Metade dos implantes foi colocada em alvéolos da extração com DHs de 2mm ou menos; a outra metade foi colocada em osso maduro e serviu corno controle. Nenhuma membrana ou enxerto foi utilizado, e o fechamento primário foi feito com tecido mole. O exame dos implantes após a o_ Lio° tt 19q 33 re-entrada cirúrgica aos 6 meses mostrou completo preenchimento ósseo dos defeitos prévios. O exame histológico subseqüente não apresentou nenhuma diferença estatisticamente significante entre os locais de teste e os de controle na porcentagem do contato osso-implante e nível inicial de contato osso-implante entre os locais de teste e de controle. Os DHs com mais de 2 mm mostraram não cicatrizar previsivelmente com osso (WILSON Jr et al.,1998). Entretanto, pode ser possível garantir um preenchimento ósseo previsível em tais situações usando uma barreira de membrana colágena e implantes com superfície jateada e ácido-condicionada (WILSON Jr et al.,2003). Observou-se em modelos animais que uma combinação de barreira membranosa e enxerto ósseo melhorou a porcentagem de contato osso-implante em amplas DHs (STENTZ et al.,1997) . Relatou-se que os defeitos peri-implantares encontrados na época da colocação de demora cicatrizavam com uma significante redução nas dimensões dos defeitos. Na ausência de técnicas de aumento, a redução da altura do defeito (AD) foi maior nos locais sem defeitos horizontais (isto é espaço peri-implantar) comparada com locais onde os defeitos horizontais estavam presentes (3,4 mm x 1,1 mm), (NIR-HADAR; PALMER; SOSKOLNE,1998).Resultados altamente satisfatórios na redução da superfície do defeito (SD) (redução de 86% a 97%) foram observadas nos defeitos de deiscência tratados com barreiras membranosas de colágeno e osso bovino anorgânico (HÁMMERLE ; LANG ,2001). Comparações entre os locais de implantação imediata e de demora mostraram uma tendência em direção a porcentagens maiores da AD e redução da SD em locais de demora (porcentagem da AD nos estudos de 86% a 97%; para SD, de 86% a 97%) comparada com locais imediatos (AD de 77% a 95%; SD de 77% a 95%). A exceção foi no estudo de Schropp ;Kostopous ;Wenzel (2003), no qual as reduções na AD foram comparativamente modestas (48% no imediato; 34% no de demora). 34 A maioria dos estudos relatou que os defeitos peri-implantares de implantes imediatos cicatrizaram adequadamente, com significante preenchimento ósseo, independente do protocolo de colocação (submerso x não-submerso) e do método de aumento usado (GELB,1993;GOLDSTEIN;BOYAN; SCHWARTZ, 2002). Entretanto, um preenchimento ósseo significantemente melhor (5,7 mm x 3,2 mm) e menor reabsorção da crista óssea foram observados em locais de implante imediato tratados com osso desmineralizado seco e congelado combinado com barreiras membranosas não-absorvíveis, em comparação com locais tratados apenas com barreira membranosa não-absorvível (GHER et al.,1994). Uma exceção a estes achados positivos acima foi relatada num estudo de implantes imediatos em 15 pacientes (AUGTHUN et al.,1995). Observou-se histologicamente a regeneração óssea substancial em apenas 3 das 15 amostras teciduais coletadas na época da remoção da membrana. Os resultados foram comprometidos pela deiscência da ferida, que resultou na exposição prematura das membranas não-absorvíveis em 10 dos 15 pacientes. Em outros estudos, observou-se que a exposição prematura das membranas nãoabsorvíveis estava associada com volume reduzido do osso regenerado nos defeitos periimplantares (ZITZMANN;NAEF;SCHÃRER,1997). Entretanto, incidências menores da exposição prematura da membrana foram observadas usando-se membranas colágenas (ZITZMANN; NAEF; SCHÃRER, 1997). O manejo dos tecidos moles é geralmente complicado e os resultados estéticos são pouco compensadores na colocação de implantes dentais em alvéolos de extração frescos. Apresentaram no atual estudo um método que usa membrana de osso homólogo como único selador do alvéolo da extração após a colocação do implante imediato e o resultado de 34 casos. Em 4 casos ocorreu a perda precoce da membrana (2 por dano iatrogênico), nos demais casos as membranas foram cobertas por proliferação da mucosa circundante de 2 a 4 semanas. Em 2 dos 4 casos em que a membrana foi perdida, os implantes não integraram, nos outros os 35 implantes integraram, mas os alvéolos não foram preenchidos completamente por osso e os resultados estéticos não foram aceitáveis. Em todos os outros casos ocorreu o preenchimento ósseo do alvéolo, os implantes apresentavam-se estáveis em 180 dias após a inserção (taxa de sucesso funcional de 94,1%) e os resultados estéticos foram excelentes. Assim, o método parece ser bastante promissor, mas o processo de cicatrização é delicado e o local da cirurgia é altamente vulnerável durante as primeiras semanas de pós-operatório (ROSENQUIST; AHMED, 2000). Uma variedade de membranas tem sido desenvolvida para a regeneração óssea guiada e algumas vezes em associação com a colocação do implante em alvéolos de extração frescos. No último casa, o objetivo da barreira membranosa é impedir que o retalho mucoso suprajacente colapse contra o implante, impedindo que o tecido conjuntivo entre em contato com a superfície deiscente do implante (BECKER et al., 1991; BECKER; BECKER 1996). Porém, Becker e Becker (1996) usaram a porção interna de membranas e-PTFE como barreira única oclusiva após a colocação imediata de implantes em 4 pacientes. As membranas foram colocadas sob as margens dos retalhos vestibular e lingual, ficando a parte central da membrana descoberta. O objetivo da membrana foi proteger o coágulo sangüíneo e eventualmente, o tecido de granulação circundante aos implantes durante o primeiro período de cicatrização da ferida. Após 2 semanas as membranas foram removidas. A cicatrização do tecido mole foi normal. Num estudo preliminar, Rosenquist (1999) utilizou membranas Guidor® (Guidor AB, Huddinge, Suécia) como barreira simples oclusiva em 10 pacientes. Como no estudo de Becker e Becker (1996), o objetivo da membrana foi permitir a organização do coágulo sangüíneo em tecido de granulação e eventualmente em formação óssea. Becker e Becker (1996), Rosenquist (1999) não removeram a membrana quando o coágulo sangüíneo estava organizado. A intenção foi obter a proliferação do epitélio oral sobre a membrana exposta. 36 Entretanto, a membrana não permitiu o crescimento epitelial sobre a sua superfície. Na maioria dos casos o coágulo sangüíneo não se organizou sob a membrana e dentro de 10 a 15 dias após a colocação do implante estava sem cobertura de tecido mole. Os alvéolos não foram preenchidos completamente por osso, em alguns casos o implante foi perdido e o resultado estético foi pouco satisfatório. Nemcovsky et al.(2002) avaliaram evolução clínica da cicatrização do osso da deiscência de membranas , barreira de colágeno bioabsorvível e enxerto de osso nos 3 tempos: implantes colocados na hora da extração de dente (imediato), depois de várias semanas (demora), ou depois de cicatrização completa (tardio).Foram comparados 3 protocolos de colocação de implante: procedimentos imediatos principalmente fechados por um retalho palatal girado (19 pacientes, 23 implantes; se 1 grupo); locais de demora fechados por um giro retalho ponta palatal na hora de extração do dente (25 pacientes, 39 implantes; se 2 grupo); e recente implantação (22 pacientes, 40 implantes; se 3 grupo), foram colocados de 1 a 3 implantes simultaneamente. Os melhores resultados foram obtidos com implantação de demora. A media porcentagem da altura de defeito reduzida para os grupos 1, 2, e 3, e a área media de porcentagem do defeito reduzido foi 90,2%+/-9,15%, 95,6%+/-8,73%, e 87,6%+/11,48%, respectivamente. Diferenças entre grupos foram estatisticamente significantes. A média de porcentagem da altura de defeito reduzida e área foi significativamente menor quando havia exposição espontânea da cobertura parafuso implante. Processos patológicos locais podem levar à danificação de uma ou mais paredes do alvéolo da extração, com a formação de defeitos de deiscência. (SCHROPP ;KOSTOPOUS;WENZEL,2003; YUKNA,1991;GELB, 1993). Os alvéolos com defeito de deiscência podem ter o potencial para a completa regeneração óssea prejudicado, e o risco de complicações a longo prazo pode ser aumentado com a colocação de implantes imediatos nestes locais (WILSON;WERBER,1993). Entretanto, muitos relatos mostraram que a 37 regeneração óssea pode ser obtida em locais com deiscência adjacentes a implantes imediatos usando uma variedade de técnicas de aumento, incluindo a membrana não-absorvível (ePTFE) e enxerto alógeno de osso seco (GELB, 1993), membrana colágena absorvível e osso bovino anorgânico (ZITZMANN;SCHÁRER; MARINELL0,1999) ou osso autógeno puro (SCHROPP ;KOSTOPOUS; WENZEL, 2003). Num estudo comparativo, obteve-se uma redução significantemente maior na altura do defeito em locais com deiscência com implantes de demora em comparação a colocação de implantes imediatos (88,8% ; 77,4% respectivamente). Curiosamente, a colocação prematura (imediata e de curta demora) apresentou uma redução consistentemente melhor dos defeitos de deiscência que a implantação tardia em rebordo alveolar cicatrizado (ZITZMANN ;NAEF ;SCHÃRER,1996; ZITZMANN; NAEF ; SCHÁRER ,1997;ZITZMANN;SCHÃRER ;MARINELLO ,1999). A morfologia do defeito na implantação prematura se apresenta em 2 ou 3 paredes ósseas, enquanto que os defeitos na implantação tardia tendem a se apresentar em uma parede ou em nenhuma (ZITZMANN;SCHÁRER ;MARINELLO ,1999). Um relato de que 70% dos defeitos de 3 paredes associados com implante de curta demora cicatrizaram sem aumento confirma o alto potencial da regeneração óssea nestes locais (SCHROPP;KOSTOPOUS;WENZEL ,2003). A localização do implante em relação ao alvéolo parece ser um determinante crítico para o resultado do tratamento regenerador nos locais da deiscência. Portanto, os implantes devem ser colocados bem dentro do interior do alvéolo para assegurar um numero máximo de paredes ósseas e tirar vantagem do potencial de cicatrização alveolar. Devido a característica de não-oclusividade de membranas utilizadas como de (ePTFE), os autores (GELB, 1993; BECKER et al., 1994) relataram que a formação óssea e a osseointegração podem ser previsivelmente alcançadas nos implantes imediatos, se não 38 ocorrer a exposição da membrana.No caso de membranas totalmente oclusivas (LUNDGREN et al., 1992),a osteogênese pode ser previsivelmente alcançada, mesmo se ocorrer exposição (CRUZ, 2006). Mellonig e Nevins (1995) afirmaram que a regeneração óssea guiada(ROG)em implantes imediatos é um procedimento de sucesso. Eles alertaram também que a exposição da membrana de e-PTFE pode comprometer os resultados, devido à sua porosidade. Becker et al. (1994) avaliaram em um estudo clinico multicentro, implantes imediatos coadjuvados pelos procedimentos de RGT. Foram acompanhados 49 implantes e, após 3 anos, 93,9% estavam funcionais. Eles relacionaram as perdas com a exposição e a estabilidade (movimento) da membrana. Para Yukna (1991) a regeneração óssea concomitante com os implantes imediatos utilizando materiais aloplásticos também tem sido descrita, apontando bons índices de sucesso. Botticelli et al.(2003) realizaram experimento para estudar a cicatrização ocorrida em torno de implantes colocados em receptáculos com amplo defeito marginal. Foram usados 4 cães labradores. Em uma loja foi colocado um implante tradicional (controle). Nas 3 lojas remanescentes (teste), uma broca de ombro foi usada para alargar em 5mm a borda do canal. Após a inserção do implante nos locais de teste, observaram a presença de uma fenda circunferêncial de 1 a 1,25mm de largura e profundidade em torno de 5 mm, lateralmente ao implante. Uma barreira membranária reabsorvível foi usada para cobrir o implante e o tecido ósseo de 2 sítios, enquanto que 1 sítio foi deixado descoberto. Quatro meses após a inserção do implante, foram retiradas amostras para biópsia de cada implante e preparadas para seccionamento. Após 4 meses de cicatrização, o amplo defeito marginal foi preenchido com osso neoformado. 39 O grau de contato osso/implante entre o tecido neoformado e a superfície JEA foi alta em todos os locais de teste e similar àquelas obtidas nos sítios de controle. Concluíram que um defeito marginal maior que 1 mm pode cicatrizar com osso novo e com um alto grau de osseointegração em implantes confeccionados com uma superfície JEA. E a inserção de uma barreira membranária após a instalação do implante não melhorou o resultado da cicatrização. Covani; Comelini; Barone (2003) relataram em seu estudo de análise da cicatrização e remodelação do osso coronal de 15 implantes colocados imediatamente depois da remoção do dente sem o uso de regeneração de osso guiada. Afirmaram que a remodelação do osso coronal ao redor de implantes imediatos mostrou um padrão cicatrização com justaposição de osso novo ao redor do pescoço dos implantes e, ao mesmo tempo, reabsorção de osso com redução de largura horizontal do processo alveolar. Os defeitos do osso peri-implantar pequenos foram completamente cicatrizados sem o uso de procedimentos de regeneração óssea guiada. Uma ausência de complicações durante o período cicatrização também foi observada, provavelmente devido à ausência de membranas de barreira e materiais enxertando. Covani et al.(2004) testaram em seu estudo barreira e técnicas de enxertos e renderam resultados variados; assim foi sugerido que a velocidade de colocação de implante pode ser importante para o sucesso.Analisaram a cicatrização e remodelação do osso coronal ao redor de 35 implantes, 20 colocados imediatamente depois de remoção de dente e 15 colocados de 6 a 8 semanas depois de extração. Os autores sugeriram que defeitos circunferênciais pudessem cicatrizar clinicamente sem qualquer RTG em ambos os grupos experimentais, e que o procedimento foi virtualmente livre de complicações no período pós-operatório, provavelmente por causa da ausência de membranas e de barreira materiais de enxerto. Histologicamente, defeitos de peri-implante de mais de 1,5 mm cicatrizaram através de justaposição de tecido conjuntivo, em lugar de através de contato direto osso-implante, mas 40 clinicamente esta cicatrização pode ter muito êxito. Nenhuma análise histológica foi realizada no presente estudo, mas até mesmo as aberturas residuais maiores estavam cheias com tecido duro que não pôde ser sondado. Assim, tais resultados podem ser considerados prósperos clinicamente. Wilson Jr et al.(1998) realizaram estudo com 5 implantes de plasma de titânio aspergido que foram biopsiados de um voluntário humano 6 meses após a colocação. Quatro implantes de teste foram colocados em alvéolos imediatamente após a extração, enquanto um implante foi colocado num local maduro e serviu como controle. A análise histológica demonstrou que todos os 5 implantes alcançaram a osseointegração, conforme demonstrado pela microscopia ótica, embora tenha sido observado um grau variável de contato osso/implante. O implante controle sem carga obteve a maior percentagem de contato osso/implante, 72%, seguido pelos 2 implantes colocados nas regiões dos caninos que apresentavam dimensão de defeito horizontal de 1,5mm ou menos. Estes implantes foram colocados sem barreira membranária, mas de forma submersa. A análise histométrica mostrou um contato osso/implante médio de 50% para estes 2 implantes. O menor contato médio osso/implante (17%) foi observado nos 2 implantes de molares, que possuíam dimensão de defeito horizontal de 4 mm; estes implantes foram colocados de forma submersa com os implantes perfurando uma membrana de (ePTFE). Os autores concluíram que a osseointegração pode ocorrer em locais após extração imediata em humanos usando implantes de titânio com superfície de plasma aspergido. O defeito horizontal periimplantar foi aparentemente o fator mais crítico em relação à quantidade final de contato osso/implante. Embora estudos prévios demonstrem que sucesso e alta taxa de implantação imediata em alvéolos de extração em combinação com técnicas de reconstrutivas de osso, isto foi concluído em uma revisão da literatura: "Não há nenhum consenso relativo à necessidade do 41 preenchimento do gap e o melhor material de enxerto", e: "O uso de membranas não insinua resultados melhores; pelo contrário, exposição de membrana pode conduzir a complicações adversas" (SCHWARTZ-ARAD; CHAUSHU, 1997). Em uma segunda revisão, Mayfield (1999) concluiu: "Não há nenhum consenso relativo ao material de enxerto ideal para uso em conjunção com colocação de implante imediata". 2.10 CARGA IMEDIATA IMPLANTE IMEDIATO Diretrizes tradicionais sugerem de 2 a 3 meses para uma remodelação do processo alveolar com a remoção do dente. Após isto 6 meses adicionais de cicatrização livre de carga são necessários para osseointegração do implante.Neste período de tratamento estendido é necessário uma prótese removível durante a fase de cicatrização ,que pode ser inconveniente para certos pacientes. Além disso, a perda do tecido ósseo, gengival ,ou ambos, seguida da remoção do dente e tratamento cirúrgico de implante, talvez comprometam a estética. Recentes estudos preliminares informaram alta taxa de sucesso seguido da restauração provisória de um único implante endosseo colocado imediatamente após a extração do dente na região anterior da maxilar. Além de eliminar a necessidade de uma restauração provisória removível, esta técnica também tem demonstrado um potencial por preservar o remanescente ósseo e arquitetura gengival (CHEN; WILSON; HÃMMERLE, 2004). Estudo de Lorenzoni et al.(2003) avaliou os resultados clínicos do implante FRIALIT-2 Synchro com carga imediata, 12 meses após a instalação na região incisal da maxila. No curso da investigação, 9 pacientes foram tratados seguindo o protocolo da carga imediata. Todos os implantes foram restaurados imediatamente com coroas provisórias de resina acrílica não esplintados e os pacientes receberam splints oclusais. Os controles regulares 42 foram realizados em intervalos mensais, foram tomadas radiografias intra-orais logo após a instalação do implante, 6 e 12 meses após a colocação. A taxa de sobrevida, estabilidade clínica (Perioteste) e defeitos ósseos cervicais radiográficos (DOC) foram avaliados na instalação das restaurações definitivas (DOC 6) em 6 meses (DOC 12) em 12 meses depois. Nenhum implante falhou nos 12 meses após a inserção, resultando numa taxa de sobrevida de 100%. Os resultados apresentados mostram dados promissores dos implantes unitários com carga imediata na maxila anterior. Os valores do Perioteste estavam dentro da faixa publicada para implantes submersos. A reabsorção óssea cervical radiográfica de 6 a 12 meses foi até menor que a verificada em implantes colocados no procedimento convencional de duas etapas. É evidente que o sucesso do protocolo da carga imediata exige uma seleção de caso cuidadosa e restrita, intencionada na obtenção da melhor estabilidade primária e evitando qualquer carga excessiva, funcional ou para-funcional. São necessárias pesquisas adicionais para fornecer dados de situações em que os problemas de má-qualidade óssea, implantes múltiplos ou procedimentos de aumento devam ser superados. Experimentos recentes (PIATTELLI et al., 1998; CORSO et al.,1999) e clínicos (WÕHRLE, 1998; ERICSSON et al., 2000; GARBER; SALAMA; SALAMA, 2000; CHAUSHU et al., 2001) concentraram seus estudos na redução progressiva do período cicatrização para implante de um único-dente com carga imediata em zona estética de maxila anterior. Wõhrle (1998) demonstrou o uso de um procedimento de colocação imediata e restauração de dentes únicos dentro de zona estética, focalizando administração em tecido duro e mole. Quatorze implantes foram colocados imediatamente após a extração do dente e foi restaurado subseqüentemente. Análise indicou que todos os implantes mantiveram a estabilidade primária ao longo de 6 meses de cicatrização e foi considerado que tinham osseointegrado com base em radiografias antes e após a cirurgia. Em recentes estudos clínicos Ericsson et al. (2000) e Chaushu et al. (2001) acharam uma taxa de sobrevivência de 86% a 43 100% de substituições de único-dente instaladas conforme procedimento cirúrgico de uma fase e carga imediata. Ericsson et al. (2000) realizou um estudo clínico e radiográfico para avaliar o tratamento de substituição de dentes unitários com coroas artificiais retidas por implantes instalados de acordo com procedimento cirúrgico de um estágio (uma fase) e carga imediata (grupo experimenta1=EG) em comparação com o conceito original de 2 estágios (grupo controle=CG). No EG (grupo experimenta1=EG) uma coroa provisória foi conectada ao implante dentro das 24 h após a instalação da fixação. Após 6 meses esta coroa foi substituída por uma permanente. No CG (grupo controle=CG) o tratamento cirúrgico e protético seguiu o protocolo padrão. Das 14 fixações no EG, 2 se perderam até os 5 meses em função e foram retiradas subsequentemente. Todos os 12 implantes restantes estavam estáveis em cada exame de acompanhamento. Nenhuma perda foi registrada no CG e todos os implantes neste grupo estavam estáveis nos acompanhamentos. No período de observação de 6 meses, todos os 20 pacientes participantes foram examinados radiograficamente, e o exame foi repetido em 18 meses de acompanhamento. A análise das radiografias do EG bem como do CG revelaram que durante o período de observação de 12 meses a mudança média de suporte ósseo foi de aproximadamente 0,1mm. Estudos futuros, denominados como multicêntricos controlados, devem ser realizados antes que os resultados deste estudo piloto possam ser recomendados para um uso mais geral. Chaushu et al. (2001) compararam implantes imediatamente carregados colocados em locais de alvéolos de extração para os de locais cicatrizados em 26 pacientes. As taxas de sobrevivência foram de 82% a 100%, respectivamente. Isto confirma que implantes de único-dente carregados imediatamente em locais de alvéolos de extração pode levar um risco de fracasso em um quinto de instalações. 44 Ao contrário, .1(5; Hobofflobo (2001) demonstraram uma taxa de sucesso 98,9% para implantes colocados em alvéolos de extração imediatamente carregado. Os autores atribuíram este resultado favorável ao sistema usado, um implante expansível. É compreensível que o planejamento oclusal favorece a colocação de implantes únicos carregados imediatamente para substituição de dente, comparado a situação completamente edêntula, desde dentes naturais adjacente podem proteger próteses de implante do trauma de oclusal durante fases iniciais da cicatrização (GAPSKI et al.,2003.). Kan; Rungcharassaeng; Lozada (2003) avaliaram em seus estudos prospectivo de 1 ano a taxa de sucesso do implante, resposta do tecido perimplantar e o resultado estético de implantes anteriores unitários colocados e restaurados imediatamente em maxila. Trinta e dois pacientes (8 homens, 27 mulheres) com idade média de 36,5 anos (faixa de 18 a 65) participaram deste estudo. Trinta e cinco implantes revestidos com hidroxiapatita foram colocados e restaurados provisoriamente imediatamente após a remoção do dente condenado. A restauração definitiva foi colocada 6 meses depois. Os pacientes foram avaliados clínica e radiograficamente no ato da colocação do implante e 3, 6 e 12 meses após a colocação do implante. Aos 12 meses, todos os implantes permaneciam osseointegrados. A alteração média do osso marginal desde a colocação do implante até 12 meses foi de -0,26 + 0,40mm mesialmente e -0,22 + 0,28mm distalmente. Nenhuma diferença significante nas pontuações do índice de placa foi observada nos diferentes intervalos de tempo. As alterações médias da altura gengival no meio da face vestibular e da altura na papila mesial e distal desde o prétratamento até 12 meses foram de —0,55 + 0,53mm, -0,52 + 0,39mm e -0,39 + 0,40mm, respectivamente. Todos os pacientes estavam muito satisfeitos com o resultado estético e nenhum deles tinha observado alguma alteração na altura gengival. Embora as alterações no osso marginal e na altura gengival fossem significantes desde o prétratamento até 12 meses de acompanhamento, todos estavam dentro das expectativas clínicas. 45 Com isso pelos resultados deste estudo os autores sugeriram que a taxa favorável de sucesso dos implantes, a resposta dos tecidos perimplantares e os resultados estéticos podem ser conseguidos nos implantes maxilares anteriores unitários colocados e restaurados imediatamente. Cavicchia e Bravi (1999) relataram que os implantes imediatos não deveriam ser submetidos imediatamente à carga (a carga tardia seria uma necessidade). A razão para a carga tardia só partiu da idéia de que a carga imediata representaria um grande risco para o encapsulamento fibroso do defeito ósseo, falta de osseointegração, migração epitelial apical sobre a superfície do implante e falta de contato ósseo primário. 2.11 MANIPULAÇÃO DE TECIDO MOLE O sistema de osseointegração de Brânemark foi introduzido com o simples objetivo de fornecer uma prótese dental fixa ao paciente edêntulo. Por isso, pouca importância era dada aos resultados estéticos do procedimento, mesmo já havendo várias técnicas de manejo de tecido mole em discussão (HERTEL et al., 1994). Embora a estética seja frequentemente citada como motivo para a colocação imediata do implante, (WERBITT;GOLDBERG, 1992) faltam dados sobre os resultados estéticos após a colocação imediata do implante(ROCCI; MARTIGNONI;GOTTLOW,2003). Entretanto, as técnicas adjuntas para mobilizar retalhos (NEMCOVSKY; ARTZI; MOSES,2000) e para aumentar o volume de tecido mole (EDEL ,1995) para o fechamento da ferida nos locais do implante imediato podem ser benéficas para garantir resultados estéticos aceitáveis. Técnicas inovadoras, incluindo a colocação de implantes imediatos não-submersos (BRÁGGER;HÃMMERLE;LANG, 1996) e procedimentos sem retalhos 46 (ROCCI;MARTIGNONI;GOTTLOW,2003) necessitam de mais avaliação a respeito dos resultados estéticos. Quando a colocação do implante é retardada para um período de tempo após a exodontia, a cicatrização do tecido mole oferece oportunidade de maximizar o volume tecidual para garantir uma adaptação adequada do retalho e uma estética aceitável. Entretanto, esta vantagem é prejudicada pela reabsorção óssea e perda das dimensões do rebordo. Então, a época de colocação do implante após a exodontia pode ser importante para se tirar proveito da cicatrização do tecido mole, mas sem o risco de perda de volume ósseo pela reabsorção. Faltam dados que sustentam a melhoria dos resultados estéticos com a colocação de demora do implante (CHEN; WILSON; HÁMMERLE, 2004). A colocação imediata de implantes pode ser afetada adversamente pela presença de infecção, (ROSENQUIST;GRENTHE,1996; POLIZZI et al.,2000) falha no fechamento por tecido mole e deiscência do retalho sobre o local da exodontia,(WILSON; WEBER,1993) particularmente quando são usadas barreiras membranosas para regeneração óssea guiada (BECKER et al.,1991;WILSON et al.,1998). Os resultados dos tratamentos tanto com colocação submersa quanto não-submersa podem ser afetados pela falta de volume tecidual e biotipos de tecido fino(CHEN; WILSON; HÁMMERLE, 2004). Com o objetivo de fornecer uma barreira oclusiva sobre o implante colocado no alvéolo de extração fresco, geralmente se realiza uma plastia do tipo Rehrman. Conforme a borda mucogengival é rompida, a quantidade de gengiva inserida sobre o local da extração é reduzida e as papilas adjacentes são destruídas. Adicionalmente, a redução de tecido mole resulta algumas vezes numa concavidade vestibular (ROSENQUIST; GRENTHE, 1996). Muitas técnicas para superar estas desvantagens têm sido sugeridas. A mais bem sucedida delas do ponto de vista estético parece ser o retalho em ilha pediculado e o enxerto livre de mucosa (ROSENQUIST; GRENTHE, 1996). Entretanto, ambos os métodos possuem 47 desvantagens; o retalho em ilha pediculado é um procedimento complicado e a necrose precoce e decomposição o enxerto livre de mucosa algumas vezes pode levar à perfuração da mucosa e desintegração do implante (ROSENQUIST; GRENTHE 1996). É necessário então um método mais seguro, previsível e preferencialmente menos complicado para selar o alvéolo(ROSENQUIST ; AHMED,2000). É de fundamental importância o desenho do retalho, principalmente se houver ainda uma perfuração remanescente na gengiva sobre a raiz submersa. Dependendo da área da perfuração, poderá haver necessidade de incisões verticais liberando o retalho para o deslizamento coronal. Na maioria dos casos, entretanto, o crescimento tecidual espontâneo é suficiente para deixar uma mínima abertura e o retalho pode ser executado dentro dos parâmetros regulares sem necessidade do deslizamento coronal. Geralmente, a incisão supracristal com incisões verticais relaxantes para se visualizar a região são suficientes (CRUZ, 2006). Nemcovsky; Artzi; Moses (2000) apresentaram dois tipos de retalhos rotados do palato, um retalho de espessura total e outro de espessura parcial (dividido) para casos onde não se fez a submersão e há falta de tecido. Landsberg, (1995) e Khoury; Happe (2000) também apresentaram diferentes procedimentos para o fechamento primário, em implantações imediatas. Apesar de inúmeros recursos técnicos de movimentações de retalhos (LANGER;LANGER, 1990; TINTI; PARMA-BENFENATI, 1995; KHOURY; HAPPE, 2000), com a finalidade de se obter o fechamento primário em implantes imediatos, o preparo prévio dos tecidos e a indução do seu crescimento (LANGER, 1994), reduzindo ou eliminando a abertura, reduzem muito a necessidade de movimentação do retalho, e aumenta a previsibilidade do fechamento. 48 2.12 TÉCNICA CIRÚRGICA Assim como em todos os protocolos de implante dental, a técnica cirúrgica tem um papel importante. A exodontia atraumática é muito importante para o sucesso dos implantes imediatos e facilita a manutenção da máxima quantidade óssea. (WAGENBERG; GINSBURG,2001; DOUGLASS; MERIN,2002) Por exemplo, a exodontia atraumática permitirá a preservação da tábua óssea vestibular (impedindo a perfuração/fratura do osso alveolar), sem a qual um implante imediato seria contra-indicado (DOUGLASS; MERIN,2002). A exodontia atraumática pode ser impedida pela anquilose, que é uma contraindicação relativa à implantoterapia imediata. A expansão iatrogênica brutal do alvéolo durante a exodontia é também uma contra-indicação (DOUGLASS; MERIN,2002) Existe certo debate sobre o implante dental imediato em uma etapa versus duas etapas. As tendências das pesquisas contemporâneas indicam que a cirurgia em duas etapas é desnecessária (a técnica cirúrgica não submersa tem sido bem-sucedida), mas fatores específicos ao paciente (alcoolismo, higiene oral, estado periodontal, presença de dentadura provisória, entre outros) podem afetar o julgamento clínico, direcionando-o para a cirurgia em duas etapas (CAVICCHIA;BRAVI,1999). Kan (2002) revisou a literatura e concluíram que a influência da higiene oral no sucesso do implante permanecia controvertida. A sua revisão também indica que a resposta da mucosa perimplantar não deve ser um critério para o sucesso do implante, visto que não tinha sido provada a sua necessária importância para a obtenção ou manutenção da osseointegração. Independente do número de etapas ou da colocação em uma área edêntula, o uso de um guia cirúrgico (stent) na colocação imediata está associado com resultados consistentemente melhores (MCNUTT; CHOU 2003). Uma consideração a ser feita sobre a técnica cirúrgica do 49 implante imediato serve para ilustrar como o critério adequado de seleção de caso muda dinamicamente. Um sistema implantar recente é a colocação de implantes dentais formatados anatomicamente. (COATOAM; MARIOTTI, 2000) O Sistema Implantar RE (Hagen, Alemanha) produz um implante dental anatômico que se aproxima muito da morfologia radicular. Clinicamente falando, o dente é extraído atraumaticamente, é feita uma moldagem do alvéolo da extração (captura da morfologia alveolar). Com o uso da informática se utiliza as informações para tornear um implante anatômico na mesma sessão. De acordo com Coatoam e Mariotti (2000) as vantagens anunciadas dos implantes formatados anatomicamente são as seguintes: prevenção da reabsorção óssea radicular, melhoria da saúde dos tecidos moles, limitação da migração epitelial, eliminação do uso de barreira membranosa e redução da infecção pós-operatória. Entretanto, para liderar a implantoterapia imediata os implantes dentais formatados anatomicamente devem superar algumas adversidades sérias. Os implantes torneados infelizmente reproduzem a anatomia indesejável, tais como a concavidade mesial do primeiro pré-molar superior. A técnica de impressão se soma ao trauma do procedimento cirúrgico. Os implantes imediatos geralmente são colocados em 20 min após a exodontia, enquanto que o implante formatado leva até 2 h para ser confeccionado e colocado. Isto não é um procedimento vantajoso em termos de tempo para o clínico e é um impeditivo para a otimização do tratamento. Finalmente, o custo deste tipo de procedimento é consideravelmente maior. Esta tecnologia é interessante, mas deve superar estas desvantagens, sendo necessária mais pesquisa clínica para corroborar com os enunciados de seus proponentes (COATOAM; MAMOTTI, 2000). 50 Em relação à técnica de colocação de implante imediato Fugazzotto (2002 a) apresentou em sua pesquisa uma técnica para colocação de implantes após a extração de um dente em posições desejadas e precisa em relação ao alvéolo de extração . A técnica apresentada dispõe ao clínico uma simplificação, e meios previsíveis para colocar implantes em alvéolos de extração frescos e atinge posicionamento ideal do implante. O exame de 162 implantes colocados por esta técnica demonstra sua previsibilidade, como 161, dos implantes estavam imóveis no controle pós-operatório . Como esperado, estes implantes estão funcionando prosperamente pelos critérios de Albrektsson por um período de até 7 anos de acompanhamento do implante e uma taxa de sucesso de 99,4%. Foi relatado nesta pesquisa como vantagens da técnica uma diminuição no número de cirurgias para o paciente, uma diminuição do curso de terapia, e uma diminuição teórica do custo da terapia para o paciente. Pefiarrocha; Uribe; Balaguer (2004) relataram como inconveniente desta técnica as necessidades de técnicas de regeneração óssea guiada com membranas, com risco de exposição e infecção da mesma, (LANG; BRÁGGER; HÁMMERLE,1994) há necessidade de enxertos mucogengivais para fechamento do alvéolo e cobrir a membrana. Fugazzotto (2002 b) relatou em seu trabalho a morfologia do alvéolo de extração de um pré-molar nos maxilares apresentando vários desafios para clínicos que buscam posição ideal do implante, inclusive a morfologia das paredes laterais do alvéolo de extração e a presença do septo interradicular então o autor descreveu uma técnica para simplificação da colocação do implante após a extração do pré-molar. Foram colocados 63 implantes em alvéolos de extração imediatos pré-molares em maxilas em 57 pacientes (36 mulheres e 21 homens), utilizando uma técnica que inclui remoção do osso inter-radicular residual antes do preparo da osteotomia, uso do osso inter-radicular no defeito do alvéolo de extração que cerca o implante. Todos os implantes demonstraram estabilidade clínica no pós-cirúrgico. Quarenta e um dos implantes colocados foram restabelecidos em função num período de até 2 anos. A 51 técnica descrita dispõe uma simplificação de maneira previsível a colocação de implantes em alvéolos de pré-molares nos maxilares. Maksoud (2001) demonstrou o uso de um método de inserção de implante para a região posterior. Seguindo uma extração atraumática de um dente posterior, o implante imediato pode ser colocado na hora da extração. Uma técnica cirúrgica que envolve a inserção do implante até certo ponto no osso de inter-septal de um alvéolo de extração multi-radicular de dente posterior provendo a estabilização inicial do implante e abastecimento parcial do alvéolo de extração é descrita. Também são requeridos enxerto ósseos, membrana para a técnica. 52 3 CASOS CLÍNICO 3.1 CASO CLÍNICO ! Paciente M.A.M.A. branca com 48 anos e 2 meses, compareceu ao Centro de Ensino e Pesquisa em Implantes Dentários (CEPID) da Universidade Federal de Santa Catarina (UFSC) encaminhada pela disciplina de Prótese Dentária da mesma universidade: os elementos 24 e 25 deveriam ser trocadas as coroas e não havendo condições devido o pequeno comprimento da raiz dos elementos dentários estava indicada a colocação de implantes nestas região. (Fig.1) Figura 1-elementos 24 e 25. 53 Durante a anamnese, a paciente não apresentou nenhuma desordem sistêmica. Ao exame físico extra-oral nenhuma assimetria ou anormalidade foi notada. A paciente mostrava-se corada, hidratada e com boa fisionomia. Ao exame físico intra-oral observou-se mucosas jugais sadias, lábios, palato, assoalho bucal, amígdalas e língua desprovidos de alterações patológicas. Solicitou-se então radiografias periapicais da região comprometida e uma radiografia panorâmica. Foi então programada a cirurgia para realizar a exodontia dos elementos 24 e 25 (Fig.2 a 7) e no mesmo ato cirúrgico a colocação dos implantes imediatos e enxerto de conjuntivo removido da região do 28 cuja exodontia foi realizada no mesmo ato cirúrgico. Figura 2-elementos 24 e 25. 54 Figura 3- sondagem vestibular elemento 24. Figura 4- sondagem mesial elemento 24. 1 Figura 5- sondagem distal elemento 24. Figura 6- sondagem vestibular elemento 25. UFSC/ODONTOLOGIA BIBLIOTECA SETORIAI 1 55 56 Figura 7- sondagem mesial elemento 25 No dia da cirurgia, a paciente realizou uma antibiótico profilaxia — Amoxicilina 500mg ingerindo 4 cápsula ( 1 h antes) .Decadron 8 mg (3 h antes da cirurgia). Após a cirurgia a paciente foi receitado continuar fazendo uso do Amoxicilina 500 mg de 8/8 h durante 1 semana. Toragesic 10 mg de 6/6 h durante 4 dias. Região de pré-molar e molar esquerda foi anestesiada utilizando-se as técnicas: bloqueio e infiltrativa fundo de sulco. Via de acesso: vestibular. Foi realizada uma incisão apenas intra-sulcular dos elementos 24 e 25 com a ajuda de um periótomo foi realizada a desinserção do ligamento periodontal ao dente e com um fórceps foi concluído a remoção dos dentes .Foi deixado a papila interproximal integra (Fig.8). 57 Figura 8-alvéolos 24 e 25. A partir deste momento foi iniciada as perfurações iniciais com as brocas piloto e 2mm com auxilio do guia cirúrgico foi conferida se a posição inicial da perfuração estava correta. E a partir daí concluída a perfuração coma broca de 3mm de diâmetro. Foi indicado o uso de implantes Master Porous 3,75 xl3mm devido o implante Conect Cônico da empresa conexão a medida que poderia ser usada 3,5 ou 4,3 não estariam indicados devido a distância mesio-distal dos dentes. (Fig.9 e 10) Figura 9- Guia cirúrgico em posição e pararelometro na perfuração 2mm. Figural O- Implantes Master Porous 3,75 xl3mm. Com a colocação dos implantes Master Porous 3,75 x 13mm nos elementos 24 e 25 foi observado a formação de um gap de 3mm entre a tábua vestibular e a plataforma do implante. Foi então realizada a incisão para realização da exodontia do elemento 28 e posterior remoção de um enxerto de conjuntivo para realizarmos o fechamento do alvéolo.Posteriormente foi feita remoção de osso autógeno na tuber maxilar para ser colocado no gap formado entre o implante e a parede vestibular (Fig.11e 12). Após enxerto ósseo foi colocado ocluindo o gap entre o implante e a cortical vestibular óssea e o enxerto conjuntivo foi posicionado fechando o alvéolo (Fig.14 a 18) Após a colocação do implante foi colocado um cicatrizador de 3mm, no lugar da tampa de proteção do implante (Fig.13). ()O Figura 11-gap 3mm. 61 Figura12- Preenchimento gap enxerto autógeno raspado tuber. Figura13- cicatrizador 3mm. Figura14- enxerto conjuntivo tuber. 41, 1b X. ‘, l'Z'141.4" "'et, 5 5 ~II Niplagar.~ .b 1, .14, , • . ,,,, ..., . -10t411§Irs'a '1/4k .1, lk. *a • • • , .,, ,. . . ,:,_ ..1 •Is *.'" •• .* X'., - Figura15- divisão enxerto conjuntivo. Figura16- sutura enxerto região 25. . .... . ..., ''. ANIPIN N, , nt lk, 'kik -..fgage 63 Figura17- vista oclusal após sutura dos enxertos. 64 Figura 18- vista vestibular. Após 1 semana a paciente retornou ao Centro de Ensino e Pesquisa em Implantes Dentários da Universidade Federal de Santa Catarina para realizarmos o pós-operatório; foi observado que o enxerto de conjuntivo estava necrosado,mas a oclusal do alvéolo estava parcialmente fechada. Então foi removido os pontos e o conjuntivo necrosado (Fig.19 e 20) Figura 19- pós-operatório de 7 dias. 65 Figura 20- após a remoção da sutura. 66 3.2 CASO CLÍNICO 2 Paciente E.Ma.M. branca com 54 anos, compareceu ao CEPID na UFSC encaminhada pela disciplina de Implantodontia 9 fase da mesma universidade o elemento 24 com uma fratura da raiz estando indicada a colocação de implante nesta região(fig.21 a 24). Figura 21- Sondagem vestibular (cortical óssea vestibular íntegra) elemento 24. 67 Figura 22-sondagem mesial (cortical óssea mesial íntegra) elemento 24. Figura 23-sondagem distal (cortical óssea distal íntegra) elemento 24 68 Figura 24- sondagem palatal(cortical óssea palatal integra) elemento 24 Durante a anamnese, a paciente não apresentou nenhuma desordem sistêmica. Ao exame físico extra-oral nenhuma assimetria ou anormalidade foi notada. A paciente mostrava-se corada, hidratada e com boa fisionomia. Ao exame físico intra-oral observou-se mucosas jugais sadias, lábios, palato, assoalho bucal, amígdalas e língua desprovidos de alterações patológicas. Solicitou-se então radiografia periapical da região comprometida (fig.25) e uma radiografia panorâmica. Figura 25-radiografia região 24. 69 Foi então programada a cirurgia para realizar a exodontia do elemento 24 e no mesmo ato cirúrgico a colocação do implante imediato e deslize do retalho vestibular para oclusão do alvéolo no mesmo ato cirúrgico. No dia da cirurgia, a paciente realizou uma antibiótico profilaxia — Amoxicilina 500mg ingerindo 4 cápsula ( 1 h antes) .Decadron 8 mg (3 h antes da cirurgia). Após a cirurgia a paciente foi receitado continuar fazendo uso do Amoxicilina 500 mg de 8/8 horas durante 1 semana. Toragesic 10 mg de 6/6 horas durante 4 dias. Região de pré-molar esquerda foi anestesiada utilizando-se as técnicas: bloqueio e infiltrativa fundo de sulco. Via de acesso: vestibular. Foi realizada uma incisão apenas intra-sulcular do elemento 24 com a ajuda de um periótomo foi realizada a desinserção do ligamento periodontal ao dente e com um fórceps foi concluído a remoção do dente ( Fig.26 e 27).Foi deixado a papila interproximal integra. Figura 26-avulsão dental utilizando periótomo . A partir deste momento foi iniciada as perfurações iniciais com as brocas piloto e 2mm foi observado que ocorreu a perfuração da cortical vestibular .Neste momento optou-se 70 pela abertura do retalho para melhor visualização da área( Fig.28). Foi observada que a concavidade da cortical vestibular após o termino da antiga raiz estava bem estreita. Figura 27-raiz residual elemento 24. Figura 28 -visualização perfuração vestibular. Foi então corrigida a perfuração incial com a broca 2mm. E a partir daí concluída a perfuração coma broca de 3mm de diâmetro. Foi indicado o uso do implante Master Porous 3,75 xl3mm (Fig.29 a 31). Com a colocação do implante Master Porous 3,75 xl3mm no elemento 24 foi observado a formação de um gap de 3mm entre a tábua vestibular e a plataforma do implante.( Fig.29).Optou-se pela não realização ROG devido o defeito imitar um defeito de 3 71 paredes facilitando a regeneração do osso.Foi então realizada a sutura da incisão relaxante para iniciar a incisão do retalho vestibular para fechamento da oclusal do implante.(Fig.32 a 36).Após conclusão do deslize do retalho foi colocado a tampa de cicatrização do implante e finalização da sutura.( Fig.35 e 36) Figura 29- implante Master Porous 3,75 xl3mm em posição. Figura 30- aspecto vestíbulo-palatal. Figura 31 -aspecto mesio-distal. Figura 32-sutura da incisão relaxante. 73 Figura 33-retalho vestibular. Figura 34-retalho reposicionado por oclusal. Figura 35-sutura oclusal. Figura 36-sutura vestibular. Após 1 semana a paciente retornou ao CEPID-UFSC para realização do pósoperatório, foi observado cicatrização normal da região .(Fig.37,38,39) Figura 37- pós-operatório 7 dias. Figura 38- pós-operatório 15 dias. 76 Figura 39- radiografia final. 77 4 DISCUSSÃO A substituição imediata de dentes por implantes como foi proposta há mais de 20 anos atrás por Schulte e Heimke (1976),reduz o período entre a extração do dente e aplicação da prótese. Com essa pesquisa foi mostrado que para colocação de implante não é necessário esperar pela cicatrização completa do alvéolo de extração (LAZARRA ,1989; BARZILAY et al., 1991; KNOX; CAUDILL; MEFFERT, 1991; LUNDGREN et al., 1992; BECKER et al.,1994; LANG; BR)GGER; HÃMMERLE, 1994; WILSON et al., 1998). Estudos sobre osseointegração têm demonstrado que essa colocação imediata de implantes em alvéolos de extração frescos pode oferecer vantagens sobre o protocolo clássico, possuindo o potencial de aumentar a aceitação do procedimento pelo paciente (BARZILAY et al., 1991; BARZILAY et al., 1996). A eliminação do período de espera pela consolidação alveolar, menos sessões cirúrgicas, período mais curto de edentulismo e do tempo total de tratamento, redução dos custos gerais, preservação da altura e largura do osso alveolar com otimização dos resultados estéticos e funcionais e a redução da geração de calor durante o procedimento de colocação do implante são as possíveis vantagens significantes mencionadas (LAZARRA,1989;BECKER et al.,1994; CHEN; WILSON; HÃMMERLE, 2004;PES1ARROCHA; URIBE;BALAGUER ,2004). Pesquisas clínicas sustentam estas possibilidades; foi provado que para a sobrevivência do implante, a colocação imediata do implante em alvéolo de extração fresco é tão bem sucedida como o protocolo original (BLOCO; KENT;KAY, 1987; LAZZARA, 1989; BECKER; BECKER, 1990; BECKER et al., 1991; YUKNA, 1991; WERBITT; GOLDBERG, 1992; GELB, 1993; ROSENQUIST; GRENTHE, 1996; SCHWARTZ- 78 ARAD;CHAUSHU,1997; LORENZONI et al., 2003; CHEN; WILSON; HÃ/VIMERLE, 2004). No presente estudo foi realizado a exodontia do elemento dental que estava condenado e realizado o implante imediatamente após sua extração .Da mesma forma que outros autores como Yukna (1991); Watzek et al. (1995) Nemcovsky et al.(2002) Nemcovsky; Artzi (2002), Schropp ;Kostopous;Wenzel (2003) também realizaram estudos clínicos e radiográficos e implante imediato em alvéolos de extração. Foi observado varias indicações à aplicação do protocolo de implante imediato em situações clínicas como fraturas de raiz, complicações endodônticas-periodontais, ou fracassos de cirurgia de endodôntica, cáries de raiz largas e fracassos periodontais, dentes com patologias sem possibilidade de tratamento. (PEI:IARROCHA;URIBE;BALAGUER ,2004;CRUZ,2006).Também estão indicados implantes imediatos simultâneos a extrações de caninos inclusos e de dentes decíduos (CALVO; MUN' OZ, 1999; COPPEL ; PRADOS; COPPEL,2001; PE&ARROCHA; URIBE ;BALAGUER ,2004). Autores como Cruz (2006) e Carlsson; Bergman; Hedegard (1967) têm como indicação de perda do dente devido a traumatismo a recolocação do fragmento radicular no local e sua submersão imediata, medicação, controle do processo cicatricial até a sua cura e crescimento gengival, antes dos procedimentos de implantes e RTG. Isso garante a permanência do tecido ósseo, para estes autores. No entanto, cada vez mais incisivos e caninos permanentes estão sendo substituídos unitariamente por implantes devido a injúrias traumáticas do dente. Estes pacientes geralmente são indivíduos jovens que requerem tratamentos rápidos e resultados estéticos altamente satisfatórios. Um tratamento rápido com a colocação imediata do implante, o envolvimento dos tecidos moles na cirurgia geralmente produz um resultado estético comprometedor (ROSENQUIST; GRENTHE ,1996). 79 Vários estudos demonstraram que a taxa de sobrevivência dos implantes colocados após a exodontia com fraturas radiculares, perfurações e problemas endo-periodontais combinados é similar àqueles implantes colocados em rebordos cicatrizados ( NOVAES Jr; NOVAES ,1995; NOVAES et al. ,1998; NOVAES Jr. et al., 2003).Entretanto, implantes colocados em locais onde os dentes foram afetados por periodontite crônica foram associados com taxas de fracasso levemente altas(ROSENQUIST;GRENTHE ,1996; GRUNDER et al.,1999; POLIZZI et al., 2000). Estudos anteriores para avaliar os implantes de titânio em alvéolos de modelos animais mostraram um alto grau de formação óssea na interface implantar (ANNEROTH et al., 1985; BARZILAY et al., 1996). Além do mais, dados clínicos radiográficos mostraram nenhuma diferença significante entre a colocação do implante imediato e imediato rápido (WATZEK et al.,1995;MENSDORFF-POUILLY,1994; GOMEZ-ROMAN et al., 1994 ; YUKNA, 1991;BRÁGGER;HÁMMERLER ;LANG,1996). Embora a estética seja frequentemente citada como motivo para a colocação imediata do implante,( WERBITT ; GOLDBERG ,1992) faltam dados sobre os resultados estéticos após a colocação imediata do implante (KAN; RUNGCHARASSAENG; LOZADA,2003). Entretanto, as técnicas adjuntas para mobilizar retalhos (NEMCOVSKY; ARTZI;MOSES ,2000; BECKER;BECKER ,1990) e para aumentar o volume de tecido mole (EDEL,1995;CHEN; WILSON; HÁMMERLE,2004)para o fechamento da ferida nos locais do implante imediato podem ser benéficas para garantir resultados estéticos aceitáveis. O manejo do tecido mole após a colocação imediata é complicado para que alvéolo da extração seja selado. Isto geralmente envolve a manipulação de um tecido perimplantar existente com subseqüente perda de mucosa ceratinizada e uma redução no volume de tecidos da papila interdental (ROSENQUIST, 1996). Técnicas inovadoras, incluindo a colocação de implantes imediatos não-submersos (LANG; BRÁGGER; HÁMMERLE ,1994; BRÁGGER; 80 HÁMMERLE; LANG ,1996) e procedimentos sem retalhos (ROCCI; MARTIGNONI;GOTTLOW, 2003) necessitam de mais avaliação a respeito dos resultados estéticos. Quando a colocação do implante é retardada para um período de tempo após a exodontia, a cicatrização do tecido mole oferece oportunidade de maximizar o volume tecidual para garantir uma adaptação adequada do retalho e uma estética aceitável. Entretanto, esta vantagem é prejudicada pela reabsorção óssea e perda das dimensões do rebordo (BECKER et al.,1994 ;WATZEK et al.,1995, PERARROCHA; URIBE; BALAGUER , 2004). Os resultados de estudos clínicos, radiológicos e histológicos indicam que a cicatrização óssea dos locais da exodontia procede com a reabsorção externa das paredes do alvéolo original e preenchimento ósseo de graus variados no seu interior (LEKOVIC et al.,1997;CAMARGO et al.,2000;IASELLA et al.,2003;SCHROPP ;KOSTOPOUS; WENZEL ,2003). Como uma alternativa à colocação do implante imediato e colocação imediato rápido possui algumas vantagens. Estas incluem a resolução da infecção local e um aumento na área e volume do tecido mole para adaptação do retalho. Entretanto, estas vantagens são diminuídas pela reabsorção concomitante do rebordo na dimensão vestíbulo-lingual (CHEN;WILSON;HAMMERLE,2004). Para sucesso do implante imediato os níveis ósseos além do ápice são muito importantes para obter o apoio e estabilização do implante imediato. De acordo com alguns clínicos de 4 a 5 mm ou de 3 a 5 mm de osso hígido além do ápice é necessário para alcançar este objetivo (DOUGLASS; MERIN,2002; MCNUTT; CHOU,2003). Entretanto, falhas em alcançar os critérios acima não são necessariamente uma contra-indicação para os implantes imediatos. Estes princípios podem ser violados se outros parâmetros forem capazes de 81 compensar para uma determinada deficiência e o local for preparado delicadamente (MCNUTT; CHOU,2003). Os defeitos peri-implantares associados com os implantes imediatos e de demora possuem um alto potencial para regeneração óssea Outro fato muito importante para observarmos durante a colocação de implantes imediatos são estes locais dos implantes com uma dimensão do defeito horizontal (DDH,espaço peri-implante) de 2 mm ou menos, ocorre a cicatrização óssea espontânea e a osseointegração dos implantes com superficie rugosa de titânio(WILSON Jr et al.,1998;WILSON Jr et al.,2003;CORNELINI et al., 2000; PAOLANTONIO et al.,2001). Nos locais com DDH (distância defeito horizontal) maior que 2mm paredes alveolares manipuladas, as técnicas usando barreiras de membrana materiais membrano-suportados,ou ambos, foram efetivas na regeneração óssea, permitindo a osseointegração(GELB,1993; STENTZ et al.,1997; WILSON Jr et al.,1998; GOLDSTEIN;BOYAN; SCHWARTZ, 2002 ;WILSON Jr et al.,2003;CRUZ,2006).No entanto há autores sugeriram que defeitos circunferênciais pudessem cicatrizar clinicamente sem qualquer regeneração óssea guiada (RTG) e que o procedimento foi virtualmente livre de complicações no período pósoperatório, provavelmente por causa da ausência de membranas e de barreira materiais de enxerto (SCHWARTZ-ARAD; CHAUSHU, 1997;COVANI; CORNELINI; BARONE ,2003; COVANI et al.,2004). Mayfield (1999) concluiu ainda : "Não há nenhum consenso relativo ao material de enxerto ideal para uso em conjunção com colocação de implante imediata". Nenhuma conclusão pode ser tirada a partir dos dados disponíveis a respeito da melhor técnica de aumento ósseo nestas situações. 82 5 CONCLUSÃO De acordo com a literatura analisada e apresentada, conclui-se que o implante imediato: 1) Tem uma alta porcentagem de sucesso (variando de 92% a 100%). 2) Frente a uma indicação de exodontia, encurtam o tempo de espera na reabilitação protética. 3) Diminuem a reabsorção óssea do alvéolo residual. 4) Evita mais um ato cirúrgico. 5) É necessário que ultrapasse de 3 a 5 mm do ápice dental do resto alveolar para conceder uma estabilidade primária. 6) ROG não existe um consenso entre os diferentes autores, relativo ao uso ou não de membranas, a combinação deles/delas com material de implante e o tipo de preenchedor ósseo a usar. 7) Manipulação tecido mole é algo desejável para a maioria dos autores para que se consiga a oclusão primária da ferida. 83 REFERÊNCIAS ADELL, R. et al. A 15 year study of osseointegrated implants in the treatment of the edentulous jaw.Int. J. Oral Surg.,Copenhagem , v.10, p.387-416,1981. ADRIAENS, P.A. Preservation of bony sites. In: LINDHE J. Proceedings of the 3rd European Workshop in Perioodntology: Implant Dentistry. Berlin: Quintessenz, 1999.p.266-280. ALBREKTSSON, T. et al. The long-term efficacy of currently used dental implants: A review and proposed criteria of success. Int. J. Oral Maxillofac I mplants,Lombard,v.1,p.11-25,1986. AMLER, M.H.; JOHNSON, P.L.; SALMAN, I. Histological and histochemical investigation of human alveolar socket healing in undisturbed extraction wounds. J. Am. Dent. Assoc.,Chicago,v.61,p.32-44, 1960. AMLER, M.H. The time sequence of tissue regeneration in human extraction wounds. Oral Surg. Oral Med. Oral Pathol.,St.Louis,v.273,p.309-318, 1969. ANNEROTH, G. et al. Endosseous titanium implants in extraction sockets. An experiMental study in monkeys. Int. J. Oral Surg., Copenhagem, v.14,p. 50-54,1985. ATWOOD, D.A.; COY, W.A. Clinical, cephalometric, and densitometric study of reduction of residual ridges. J Prosthet. Dent., St.Louis ,v.26,p.280-295,1971. AUGTHUN, M. et al. Healing of bone defects in combination with immediate implants using the membrane technique. Int J Oral Maxillofac Implants , Lombard ,v.10,p.421-428, 1995. BABBUSH, C.A.; KENT, J.N. ; MISIEK, D.L. Titanium plasma-sprayed (TPS) screw implants for the reconstruction of the edentulous mandible. J. Oral Maxillofac. Surg,Philadelphia,v.44,p. 274-282, 1986. BARZILAY, I. et al. Immediate implantation of pure titanium implants into extraction sockets of Macaca fascicularis. Part II: histologic observations. Int. J. Oral Maxillofac. Implants, Lombard ,v.4,p. 489-497, 1996. BARZILAY, I. et al.Immediate implantation of pure titanium implant into an extraction socket: report of a pilot procedure. Int. J. Oral Maxillofac. Implants, Lombard ,v.6, p.277— 284, 1991. BECKER, W; BECKER, B.E. Flap designs for minimization of recession adjacent to maxillary anterior implant sites. A clinical study. Int. J. Oral Maxillofac. Implants, Lombard ,v.11,p.46-54, 1996. 84 BECKER, W. et al. Autogenous bone grafting of bone defects adjacent to implants placed into immediate extraction sockets in patients: A prospective study. Int. J. Oral Maxillofac Implants, Lombard ,v.94,p.389-396, 1994. BECKER, W. et al.Guided tissue regeneration for implants placed into extraction sockets: A study in dogs. J. Periodontol , Chicago ,v.62,n.11,p.703-709, 1991. BECKER, W.;BECKER, B.E. Guided tissue regeneration for implants placed into extraction sockets and for implant dehiscences. Surgical techniques and case reports. Int. J. Periodontics Restorative Dent., Chicago ,v.10,p.377-391, 1990. BEHNEKE, A.; BEHNEKE, N.; WAGNER, W. Klinische Ergebnisse mit transgingival inserierten enossalen Implantaten (Bonefit-System). Zeitschrift fu-r Zahna-rztliche Implantologie ,v.8,p. 97-102, 1992. BERGLUNDH, T. et.al. De novo alveolar bone formation adjacent to endosseous implants. A model study in the dog. Clin. Oral Implants Res, Copenhagem, n.14, p.251-262, 2003. BIANCHI, A.E; SANFILIPPO, F. Single-tooth replacement by immediate implant and connective tissue graft: a 1-9- year clinical evaluation. Clin. Oral Implants Res., Copenhagem ,v.15,p.269-277,2004. BLOCK, M.S.; KENT; J.N.; KAY, J.F. Evaluation of hydroxyapatite-coated titanium dental implants in dogs. Int. J. Oral Maxillofac. Implants, Lombard,v.45,p. 601-607, 1987. BODNER, L. et al.Extraction wound healing in desalivated rats. J. Oral Pathol. Med.,St.Louis,v.20,p.176-178, 1991. BOTTICELLI, D. et al. The jumping distance revisited: An experimental study in the dog. Clin. Oral Implants Res., Copenhagem, v.141,p.35-42, 2003. BRÁGGER, U.; HÁMMERLE, C.H.F.; LANG, N.P. Immediate transmucosal implants using the principie of guided tissue regeneration.II. A cross-sectional study comparing the clinical outcome 1 year after immediate to standard implant placement.Clin. Oral Implants Res., Copenhagem,v.7,p.268-276, 1996. BRANEMARK P-I. et al.Osseointegrated Implants in the Treatment of the Edentulous Jaw. Experience from a 10-Year Period. Stockholm: Almqvist & Wiksell International, 1977. BUSER, D. et ai Tissue integration of one-stage ITI implants: 3-year results of a longitudinal study with hollow-cylinder and hollow-screw implants. Int. J. Oral Maxillofac. Implants , Lombard ,v.6,p. 405-412,1991. BUSER, D.; WEBER, H.P.; LANG, N.P. Tissue integration of non-submerged implants. 1year results of a prospective study with 100 ITI hollow-cylinder and hollow-screw implants. Clin. Oral Implants Res. , Copenhagem ,v.1,p. 33-40, 1990. 85 CALVO, J.L.; MUN- OZ, E.J. Implantes inmediatos oseointegrados como reemplazo a caninos superiores retenidos. Evaluación a 3 aãos. Ver. Europea Odontoestomatol ,v.6,p.313-320, 1999. CAMARGO, P.M.et al. Influence of bioactive glass on changes in alveolar process dimensions after exodontia. Oral Surg Oral Med. Oral Pathol. Oral Radiol. Endod , St.Louis v.905,p581-586, 2000. CARLSSON, G.E.;BERGMAN, B.; HEDEGARD, B. Changes in contour of the maxillary alveolar process under immediate dentures.A longitudinal clinical and x-ray cephalometric study covering 5 years. Acta Odontol Scand ,Osto,v.251,p.45-75,1967. CAVICCHIA, F.; BRAVI, F. Case reports offer a challenge to treatment strategies for immediate implants. Int. J. Periodontics Restorative Dent., Chicago,v. 19,p.66-81, 1999. CHAUSHU, G. et al. Immediate Loading of single-tooth implants: immediate vs. nonimmediate implantation. A clinicai report. Int. J. Oral Maxillofac. Implants , Lombard ,v.16,p. 267-272, 2001. CHEN, S. T.; WILSON Jr, T. G.; HÁMMERLE, C.H. F. Immediate or Early Placement of Implants Following Tooth Extraction: Review of Biologie Basis, Clinicai Procedures, and Outcomes. Int. J. Oral and Maxillofac. Implants, Lombard,v.19,p.12-25, 2004.supplement. COATOAM, G.W.; MARIOTTI, A. Immediate placement of anatomically shaped dental implants. J. Oral Implantol.,Abington,v. 26,p. 170-176, 2000. COPPEL, A.; PRADOS, J.C.; COPPEL J. Implantes post-extracción: Situación actual. Gaceta Dental,v.120,p.80-86, Sept .2001. CORNELINI, R. et al. Immediate transmucosal implant placement: A report of 2 cases. Int. J. Periodontics Restorative Dent., Chicago, v.20,p.199-206,2000. CORSO, M. et al. Clinical and radiographic evaluation of early loaded free standing dental implants with various coatings in beagle dogs. J. Prosthet. Dent. St.Louis,v.82,p. 428-435, 1999. COVANI, U.; CORNELINI, R.; BARONE, A. Bucco-lingual bone remodeling around implants placed into immediate extraction sockets: a case series. J. Periodontol., Chicago, v.74,n.2,p.268-73,Feb.2003. COVANI, U. et al.Bucco-lingual crestai bone changes after immediate and delayed implant placement. J.Periodontol., Chicago ,v.75,n.12,p.1605-1612,Dec.2004. implantes. RTGCRUZ,M. Paulo:Santos,2006.p.163-223. In: .Regeneração tecidual guiada São DOUGLASS, G.L.; MERIN, R.L. The immediate dental implant. J. Calif. Dent. Assoc., Sacramento,v. 30,p. 362-365,2002. 86 EDEL, A. The use of a conneetive tissue grafi for closure over an immediate implant with an occlusive membrane. Clin. Oral Implants Res. ,Copenhagem,v.6,p.60-65, 1995. ERICSSON, I. et al. Immediate functional loading of Brànemark single-tooth implants: an 18 months clinical pilot follow- up study. Clin. Oral Implants Res., Copenhagem ,v. 11,p. 26— 33, 2000. EVIAN, C.I. et al.The osteogenic activity of bone removed from healing extraction sockets in human. J. Periodontol., Chicago ,v.53,p.81-85, 1982. FUGAZZOTTO, P.A. Implant placement in maxillary first premolar fresh extraction sockets: description of technique and report of preliminary results. J. Periodontol, Chicago ,v.73,n.6,p.669-74, Jun .2002.a FUGAZZOTTO, P. A. Simplified Technique for Immediate Implant Insertion into Extraction Sockets: Report of Technique and Preliminary Results. Implant Dent,Baltimore,v.11,n.l,p.79 -82, 2002. b GAPSKI, R. et al. Critical review of immediate implant loading. Clin. Oral Implants Res, Copenhagem v.14, p.515-527, 2003. GARBER, D.A.; SALAMA, M.A. ; SALAMA, H. Immediate total root replacement in the externai root resorption case. World Dentistry ,v. 1,p. 1-5, 2000. GELB, D.A. Immediate implant surgery: ten-year clinicai overview. Compendium Cont. Educ. Dent. ,Hamilton,v. 20,p.1185- 1192, 1999. GELB, D.A. Immediate implant surgery: Three-year retrospective evaluation of 50 consecutive cases. Int. J. Periodontics Restorative Dent., Chicago ,v.8,p.388-399,1993. GHER, M.E. et al. Bone grafting and guided bone regeneration for immediate dental implants in humans. J. Periodontol., Chicago ,v.65,p.881-991, 1994. GOLDSTEIN, M.; BOYAN, B.D.; SCHWARTZ, Z. The palatal advanced fiai): A pedicle flap for primary coverage of immediately placed implants. Clin. Oral Implants Res., Copenhagem ,v.13,n.6,p.644-650,2002. GOMEZ-ROMAN, G. et al.The Frialit-2 implant system: Five-year clinical experience in single-tooth and immediately postextraction applications.results. Clin. Oral Implants Res., Copenhagem v.5,p.154-163,1994. GRUNDER, U. et al. A 3-year prospective multicenter follow-up report on the immediate and delayedimmediate placement of implants Int. J. Oral Maxillofac. Implants, Lombard ,v.142,p.210-216,1999. GRUNDER,U. et al. A 3-year prospective multicenter follow-up report on the immediate and delayed-immediate placement of implants. Int. J. Oral Maxillofac. Implants, Lombard , v.14,n.2,p.210-216, 1999. 87 HAHN, J. Single-stage, immediate loading, and flapless surgery. Implantology,Abington,v.26,p. 193-198, 2000. J. Oral HÁMMERLE ,C. H. F., CHEN, S. T., WILSON ,T.G. Jr. Consensus statements and recommemded clinicai procedures regarding the placement of implants in extraction sockets. Int. J. Oral Maxillofac. Implants, Lombard,v. 19, Sup, 2004. HÁMMERLE, C.H.; LANG, N.P. Single-stage surgery combining transmucosal implant placement with guided bone regeneration and bioresorbable materiais. Clin. Oral Implants Res., Copenhagem ,v.12,n.l,p.9-18, 2001. HENRY, P.J. et al. Osseointegrated implants for single-tooth replacement: A prospective 5year multicenter study. Int. J. Oral Maxillofac. Implants, Lombard,v.11,p. 443-449,1996. HERMANN, J.S. et.al . Biologie width around titanium implants. A physiologically formed and stable dimension over time.Clin. Oral Implants Res.,Copenhagem,n.11, p.1— 11,Fev.2000. HERTEL, R.C. et al.Stage 2 surgical techniques in endosseous implantation. Int. J. Oral Maxillofac. Implants, Lombard,v.9,p.273-278,1994. HUEBSCH, R.F.; HANSEN, L.S. A histopathologic study of extraction wounds in dogs. Oral Surg. Oral Med. Oral Pathol, St.Louis ,v.282,p.187-196, 1969. IASELLA, J.M.et al. Ridge preservation with freeze-dried bone allograft and a collagen membrane compared to extraction alone for implant site development: A clinicai and histologic study in humans. J. Periodontol., Chicago ,v.74,p.990-999, 2003. INOUE,R.T. ; INOUE,L.T. Implante Imediato em região estética utilizando-se implante de único estagio cirúrgico:relato de caso clinico. Rev. Catar. Implantodontia, Florianópolis,v. 5, n.6,p.30-32,2004. JAFFIN, R.A.; BERMAN, C.L. The excessive loss of Branemark fixtures in type IV bone: a 5-year analysis. J. Periodontol., Chicago ,v.62,p. 2-4,1991. JO, H.Y.; BOBO, P.K. ; BOBO, S. Freestanding and multiunit immediate loading of the expandable implant: an up-to-40-month prospective survival study. J. Prosthet.Dentist, St.Louis ,v.2,p.148-155, 2001. JOHNSON, K. A study of the dimensional changes occurring in the maxilla after tooth extraction. Part 1: Normal healing.Aust. Dent. J.,Sydney,v.8,p.428-434, 1963. JOHNSON, K. A study of the dimensional changes occurring in the maxilla following tooth extraction. Aust. Dent .J., Sydney,v.14,p.241-244, 1969. KAN ,J.Y. Factors affecting the survival of implants in grafted maxillary sinuses: a clinical report. J. Prosthet. Dent., St.Louis ,v. 87,n.5,p. 485-489,2002. 88 KAN, J.Y.K.; RUNGCHARASSAENG, K.; LOZADA,J. Immediate placement and provisionalization of maxillary anterior single implants: 1-Year Prospective Study . Int. J. Oral Maxillofac. Implants, Lombard,v.18,n.l,p.31-39,2003. KIRCOS, L.T.; MISCH, C.E. Diagnostic imaging and techniques. In: MISCH CE, (Ed). Contemporary implant dentistry. St. Louis: Mosby, 1999.p.73-87. KHOURY, F.; HAPPE, A. The palatal subepithelial connective tissue flap method for soft tissue management to cover maxillary defects:a clinical report. Int. J. Periodontics Restourative Dent. , Chicago,v.15,n.3, p.415-418,2000. KNOX, R.; CAUDILL, R.; MEFFERT, R. Histologic evaluation of dental endosseous implants placed in surgically created extraction defects. Int. J. Periodontics Restorative Dent., Chicago, v.1 1,p.365-376, 1991. KRUMP, J.L. ; BARNETT, B.G. Immediate implant: a treatment alternative. Int. J. Oral Maxillofac. Implants, Lombard,v..6,p.19-23,1991. LAM, R.V. Contour changes of the alveolar processes following extraction. J. Prosthet. Dent., St.Louis,v.10,p.25-32, 1960. LANDSBERG, C.J. Complete flap coverge in augmentation procedures around dental implants using the everted crestal flap. Pract. Periodontcs Aestetc. Dent.,New York, v.7,n.2,p.13-22,1995. LANG, N.P.; BRÁGGER, U.; HÁMMERLE, C.H.F. Immediate transmucosa implants using the principie of guided tissue regeneration (GTR). I. Rationale, clinical procedures, and 2 1/2year results. Clin. Oral Implants Res., Copenhagem ,v.5,p.154-163, 1994. LANGER, B. Spontaneous in situ gingival augmentation. Int. J. Periodontics Restorative Dent, Chicago,v.14,n.6,p.524-535,1994. LANGER, N.P.; LANGER, L.Overlapped flap: a surgical modiflcation for implant fixure installation.Int. J. Periodontics Restorative Dent., Chicago, v.10,n.3,p.208-215, 1990. LAZZARA, R.J. Immediate implant placement into extraction sites. Surgical and restorative advantages. Int. J. Periodontics Restorative Dent., Chicago ,v.9,p.333-339,1989. LEKOVIC, V. et al. Preservation of alveolar bone in extraction sockets using bioabsorbable membranes. J. Periodontol., Chicago,v.69,n.9,p.1044-1049,1998. LEKOVIC, V. et al. A bone regenerative approach to alveolar ridge maintenance following tooth extraction. Report of 10 cases, J. Periodontol. , Chicago,v.686,p.563-570,1997. LORENZONI, M. et al. Immediate loading of single-tooth implants in the anterior maxilla. Preliminary results after one year.Clin. Oral Implants Res., Copenhagem,v. 14,p.180187,2003. 89 LUNDGREN, D. et al. Healing-in of root analogue titanium implants placed in extraction sockets: an experimental study in the beagle dog. Clin. Oral Implants Res., Copenhagem ,v.3,p.136-143,1992. MAKSOUD, M.A. Immediate implants in fresh posterior extraction sockets: report of two cases. J. Oral Implantol.,Abington,v.27,n.3,p.123-126, 2001. MAYFIELD, L.J.A. Immediate, delayed and late submerged and transmucosal implants. In: LINDHE J (Ed). Proceedings of the 3rd European Workshop on Periodontology: Implant Dentistry.,Berlin: Quintessenz,p.520-534, 1999. MCNUTT, M. D. B.A.; CHOU, C. B.S. Tendências Atuais do Critério de Seleção de Casos Para Implante Dental Imediato J. Dent. Educ., Washington,v.67,n.8.maio. 2003. MELLONIG ,J.T.; NEVINS,M.Guided bone regeneration of bone defects associated with implants: an evidence- based outcome assessment. Int. J. Pediodontics Restorative Dent., Chicago, v.15,n.2,p.168-185 .1995. MENSDORFF-POUILLY, N. The immediate implant: A retrospective study comparing lhe different types of immediate implantation. Int. J. Oral Maxillofac. Implants, Lombard,v..9,p.571-578, 1994. NEMCOVSKY, C.E. et al.Healing of marginal defects at implants placed in fresh extraction sockets or after 4-6 weeks of healing. A comparative study. Clin. Oral Implants Res., Copenhagem, v.13,p.410-419, Aug.2002. NEMCOVSKY, C.E.; ARTZI, Z.; MOSES, O. Rotated palatal flap in immediate implant procedures. Clinical evaluation of 26 consecutive cases. Clin. Oral Implants Res., Copenhagem ,v.1 1,p.83-90,2000. NEMCOVSKY, C.E.; ARTZI, Z. Comparative study of buccal dehiscence defects in immediate, delayed, and late maxillary implant placement with collagen membranes: Clinical healing between placement and second-stage surgery. J. Periodontol., Chicago ,v.73,n.7,p.754-761, 2002. NIR-HADAR, O.; PALMER, M.; SOSKOLNE, W.A. Delayed immediate implants: Alveolar bone changes during lhe healing period. Clin. Oral Implants Res., Copenhagem ,v.9,p.26— 33,1998. NOVAES, A.B. et al.A. Immediate implants placed into infected sites: A histomorphometric study in dogs. Int. J. Oral Maxillofac. Implants, Lombard,v.13,p.422-427, 1998. NOVAES, A.B. Jr, Novaes AB. Immediate implants placed into infected sites: A clinicai report. Int. J. Oral Maxillofac. Implants, Lombard,v..10,p.609-613, 1995. NOVAES, A.B. Jr. et al. Immediate placement of implants into periodontally infected sites in dogs: A histomorphometric study of boneimplant contact. Int. J. Oral Maxillofac. Implants, Lombard,v.183,p.391-398, 2003. 90 NOVAES, A.B. Jr. et al.Influence of implant microstructure on the osseointegration of immediate implants placed into periodontally infected sites. A histomorphometric study in dogs. Clin. Oral Implants Res., Copenhagem ,v.15, p.34-43,2004. PAOLANTONIO, M. et al. Immediate implantation in fresh extraction sockets. A controlled clinical and histological study in man. J. Periodontol., Chicago ,v.7211,p.1560-1571,2001. PARR, G.R; STEFLIK, D.E. ; SISK, A.L. Histomorphometric and histologic observations of bone healing around immediate implants in dogs. Int. J. Oral Maxillofac. Implants, Lombard,v.5,p. 534-540, 1993. PECORA, G. et al. New directions in surgical endodontics: Immediate implantation into an extraction socket. J. Endod.,Baltimore,v.223,p.135-139,1996. PERARROCHA, M.; URIBE, R.; BALAGUER, J. Implantes inmediatos a ia exodoncia. Situación actual. Méd. Oral,v.9,n.3,p.234-242. 2004. PIATTELLI, A. et al. Immediate loading of titanium plasma-sprayed implants: an histologic analysis in monkeys. J. Periodontol., Chicago ,v.69,p. 321-327, 1998. POLIZZI, G. et al. Immediate and delayed implant placement into extraction sockets: A 5year report. Clin. Implant Dent. Relat. Res., Copenhagem,v.22,p.93-99, 2000 RIBEIRO, S.; OLIVEIRA, J.C. Restaurações Unitárias Planejamento execução.In: .Implantes osseointegrados cirurgia e prótese. São Paulo:Artes médicas, 2001.p.139. ROCCI, A.; MARTIGNONI, M.; GOTTLOW, J. Immediate loading in the maxilla using flapless surgery, implants placed in predetermined positions, and prefabricated provisional restorations:A retrospective 3-year clinical study. Clin. Implant Dent. Res., Copenhagem,v.5,p.29-35,2003.Supplement. ROSENQUIST, B.; AHMED, M. The immediate replacement of teeth by dental implants using homologous bone membranes to seal the sockets: Clinicai and radiographic findings. Clin. Oral Implants Res., Copenhagem ,v.116,p.572-582, 2000. ROSENQUIST, B.; GRENTHE, B. Immediate placement of implants into extraction sockets: Implant survival. Int. J. Oral Maxillofac. Implants, Lombard,v.112,p.205-209, 1996. ROSENQUIST, B. A bioresorbable GTR membrane as occlusive barrier after placement of implants into fresh extraction sockets. A preliminary study. Submitted for publication. (1999) (no prelo). SAADOUN, A.P.; MISSIKA, P. ;DENES, L. Immediate placement of an implant afler extraction: indications and surgical requirements. Actualites Odontostomatologiques, Paris, v.171,p. 415-435, 1990. SCHMITT, A. ; ZARB, G.A. The longitudinal clinical effectiveness of osseointegrated dental implants for single-tooth replacement. Int. J. Prosthodont., Lombard„v.6,p. 197— 202, 1993. 91 SCHROPP, L Radiographic and clinical procedures in single-tooth implant treatment.2002.72f.Tese (Doutorado)-Faculty of Health Sciences University of Aarhus. SCHROPP, L.; KOSTOPOULOS, L.; WENZEL, A. Bone healing following immediate versus delayed placement of titanium implants into extraction sockets: A prospective clinical studyint. J. Oral Maxillofac. Implants ,Copenhagem,v.182,p.189-199, 2003. SCHROPP, L.et al. Bone healing and soft tissue contour changes following singletooth extraction: A clinical and radiographic 12-month prospective study. Int. J. Periodontics Restorative Dent., Chicago ,v.23,p.313-323,2003. SCHULTE, VV.; HEIMKE, G. The Tubinger immediate implant, Berlin:Quintessenz, 1976.v. 27,p.17-23.. SCHWARTZ-ARAD, D.; CHAUSHU, G. The ways and wherefores of immediate placement of implants into fresh extraction sites:A literature review. J. Periodontol., Chicago, v.68,p.915-923, 1997. SCHWARTZ-ARAD, D.; GROSSMAN, Y.; CHAUSHU, G. The clinicai effectiveness of implants placed immediately into fresh extraction sites of molar teeth. J. Periodontol., Chicago, v.715,p.839-844, 2000. SCHWARTZ-ARAD,D.;GULAYEV,N. e Chaushu, G. Immediate versus non-immediate implantation for full-arch fixed reconstruction following extraction of ali residual teeth: a retrospective comparative study.J. Periodontol., Chicago ,v.71, p.923-928, 2000. SMITH, D.E. ; ZARB, G.A. Criteria for success of osseointegrated endosseous implants. J. Prosthet. Dent. , Chicago ,v.62,p. 567-572, 1989. STENTZ, W.C.et al. Effects of guided bone regeneration around commercially pure titanium and hydroxyapatite-coated dental implants. II. Histologic analysis. J. Periodontol., Chicago ,v.68,n.10,p.933-949, 1997. TINTI ,C. ; PARMA-BENFENATI,S. Coronally positioned palatal sliding flap. Int. J. Periodontics Restorative Dent. Chicago,v.15,n.3,p.298-310,1995. WAGENBERG, B.D.; GINSBURG, T.R. Immediate implant placement on removal of the natural tooth: retrospective analysis of 1,081 implants. Compendium Continuing Educ. Dent,Hamilton,v. 22,p. 399-404,2001. WATZEK, G. et al. Immediate and delayed implantation for complete restoration of the jaw following extraction of ali residual teeth: A retrospective study comparing different types of serial immediate implantation. Int. J. Oral Maxillofac. Implants, Lombard,v.105,p.561-567, 1995. WERBITT, MJ.; GOLDBERG, P.V. The immediate implant: Bone preservation and bone regeneration. Int .J .Periodontics Restorative Dent., Chicago ,v.12,p.207-217,1992. 92 WHEELER, S.L.; VOGEL, R.E.; CASELLINI, R. Tissue preservation and maintenance of optimum esthetics: a clinical report. Int. J. Oral Maxillofac. Implants, Lombard,v.2,p. 265— 271,2000. WILSON,T.G. Jr. et al.Immediate implants covered with connective tissue membranes: Human biopsies. J. Periodontol., Chicago, v.743,p.402-409, 2003. WILSON, T.G. Jr. et al.Implants placed in immediate extraction sites: A report of histologic and histometric analyses of human biopsies. Int. J. Oral Maxillofac. Implants, Lombard,v.133,p.333-341, 1998. WILSON, T.G.; WEBER, H.P. Classification of and therapy for arcas of deficient bony housing prior to dental implant placement. Int. J. Periodontics Restorative Dent., Chicago,v.13,p.451-459, 1993. Single-tooth replacement in the aesthetic zone with immediate WÕHRLE, P.S. provisionalization: fourteen consecutive case reports. Pract. Periodontics Aesthetic. Dentist.,New York,v.10,p. 1107-1114, 1998. YUKNA, RA. Clinicai comparison of hydroxyapatite-coated titanium dental implants placed in fresh extraction sockets and healed sites. J .Periodontol., Chicago,v.62,p.468-472, 1991. ZITZMANN, N; NAEF, R.; SCHÁRER, P. Gesteuerte Knochenregeneration und Augmentation in der Implantatchirurgie mit Bio-Oss und Membrantechniken. Dtsch Zahnãrztl Zeitschr,v.51,p.366-369,1996. ZITZMANN, N.U.; NAEF, R.; SCHÁRER, P. Resorbable versus nonresorbable membranes in combination with Bio-Oss for guided bone regeneration. Int. J. Oral Maxillofac. Implants, Lombard,v.12,p.844-852, 1997. ZITZMANN, N.U.; SCHÁRER, P.; MARINELLO, C.P. Factors influencing the success of GBR. Smoking, timing of implant placement,implant location, bone quality and provisional restoration. J. Clin. Periodontol.,Copenhagen,v.26,n.10,p.673-682, 1999.
Baixar