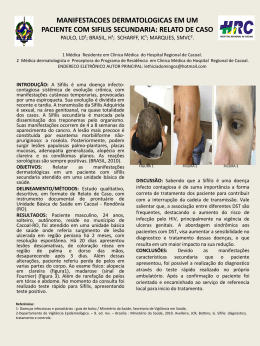
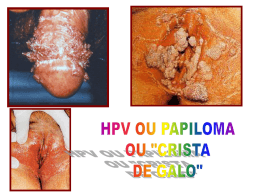
SíFILIS Liga Acadêmica de Clínica Médica Marina de Lucena Palma Maio, 2013 Definição Doença infecto-contagiosa sistêmica crônica causada pela bactéria Treponema pallidum, geralmente adquirida por contato sexual com indivíduos infectados. Ampla variedade de manifestações clínicas. Evolução dividida em recente e tardia. Fase recente Fase tardia primária, secundária e latência sífilis terciária etiologia • Treponema pallidum • Espiroqueta Gram-negativa delgada; • Família: Treponemataceae; Gênero: Treponema; Espécie: Treponema pallidum. • Melhor observada por microscopia de campo escuro, coloração em prata ou métodos de imunofluorescência. LANGE, PAG 333 epidemiologia • Adquirida pelo contato íntimo com lesões infectadas. • Sífilis congênita* • Cidades; homens; 35-45 anos; sexualmente ativos. • Relaciona-se mais com fatores sociais do que com fatores biológicos. • Incidência anual tem diminuído de forma geral no mundo nos últimos 100 anos. História natural Período de incubação - ± 21 dias Lesão primária no local de inoculação inicial Pápula indolor Cancro: úlcera de fundo limpo claro com margens elevadas e endurecidas O cancro persiste por 2 a 6 semanas e cicatriza espontaneamente. Estágio secundário: resolve espontaneamente em 2 a 6 semanas. • • • • Febre baixa Cefaleia Mal-estar Exantema • Linfadenopatia generalizada • Comprometimento visceral fisiopatologia Contato íntimo com lesão infecciosa T. Pallidum penetra na pele ou mucosas Multiplicação no local de entrada Propagação para linfonodos vizinhos Corrente sanguínea fisiopatologia Lesão patológica primária Endarterite focal • células adventícias; • Proliferação endotelial; • Reação inflamatória ao redor dos vasos afetados; • Lúmen vascular frequentemente obliterado. Reação granulomatosa Sífilis secundária e tardia • Hipersensibilidade a poucos treponemas virulentos introduzidos no hospedeiro previamente sensibilizado. Resposta humoral intensa. Manifestações clínicas Sífilis Primária • Lesão típica: • Cancro - úlcera indolor, de fundo limpo, endurada. • Adenopatia regional associada • Uni ou bilateral; • Linfonodos móveis, definidos e elásticos. Manifestações clínicas Sífilis Secundária • 4-8 semanas após o surgimendo do cancro. • Sintomas sistêmicos – febre baixa, mal-estar, cefaleia. • 80% dos pacientes com sífilis secundária apresentam lesão cutânea em algum momento – base para diagnóstico. MANIFESTAÇões clínicas Padrão característico das lesões secundárias • Disseminadas; • • Distribuição simétrica; • • Róseas, acobreadas, vermelho- • escuras; • Não pruriginosas; Enduradas; Papuloescamosas; Cicatriz: pigmentação rósea ou despigmentada. Localização das lesões • Iniciais – laterais do tórax, com disseminação para o corpo. • Exantema acentuado na palma da mão e planta do pé. Manifestações clínicas • Lesões anulares ao redor da face; • Pápula dividida – ângulo da boca; • Placa mucosa – genitália, boca, língua. Infecciosas. • Condiloma plano – áreas quentes/úmidas. Infecciosas. • Hepatite(10%); icterícia fosfatase alcalina (comum) • Periostite; nefropatia; sintomática. (rara); gastrite MANIFESTAÇões clínicas Sífilis Latente Estágio em que não existem mais sinais clínicos de sífilis e o LCR é normal. Começa após a resolução do 1º episódio de sífilis secundária. Precoce Primeiro ano após a resolução das lesões. Infecciosa!! Latência Tardia Segue a fase latente precoce. Pode durar indefinidamente. Não é infecciosa, exceto na gestante. Manifestações clínicas Sífilis Terciária • Progressão lenta; • Não infecciosa. • Apresenta 3 principais tipos de doença: • Sífilis benigna tardia; • Sífilis cardiovascular; • Neurossífilis. Manifestações clínicas Sífilis Benigna Tardia (Goma) • 1 a 10 anos após infecção inicial; • Respondem prontamente ao tratamento; • Lesão superficial ou úlcera profunda que se rompe para formar úlceras perfuradas – indolores, progressão lenta, enduradas. • Pode acometer pele, TR, TGI, ossos… Manifestações clínicas Sífilis Cardiovascular • Surge 5 a 10 anos após infecção inicial. • Não ocorre após infecção congênita. • Resulta da endarterite obliterante dos vasa vasorum. • Aortite sifilítica - dilatação da aorta ascendente; pode acometer a aorta descendente. • Principais complicações • Insuficiência aórtica e aneurisma aórtico, em geral na aorta ascendente. Manifestações clínicas Neurossífilis Divide-se em 5 grupos: • Assintomática; • Meningite sifilítica; • Sífilis meningovascular; • Tabes dorsal; • Paresia geral É normal a superposição entre as síndromes. Manifestações clínicas Meningite sifilítica Se manifesta no 1º ano da infecção. Cefaléias, náuseas, vômitos e rigidez da nuca. Paresia geral Meningoencefalite crônica- perda progressiva da função cortical 10-20 a. após infecção inicial. Tabes Dorsal Lesão das medula raízes dorsais da Perda da propiocepção consciente, tato epicrítico, perda da sensibilidade vibratória e da estereognosia. Sífilis meningovascular Zonas de isquemia, por infiltração da parede das artérias por Irritabilidade, fadiga, cefaleia, prejuízos na memória, ausência de linfócitos e plasmócitos. (AVC) percepção, confusão. Manifestações clínicas Sífilis Congênita • Resulta da disseminação transplacentária hematogênica • Principal período de transmissão - primeiros 5 anos da infecção. • Tratamento adequado antes da 16ª semana de gestação normalmente previne a doença no neonato. Infecção materna não tratada: • Abortamento, morte neonatal, prematuridade ou síndrome da sífilis congênita precoce ou tardia. MANIFESTAÇões clínicas • Sífilis congênita precoce: • Assemelha-se à sífilis secundária do adulto. • Apresenta rinite, hepatoesplenomegalia, anemia hemolítica, icterícia e pseudoparalisia. • Sífilis congênita tardia: • Diagnosticada após 2 anos. • Manifestações neurológicas são comuns- surdez (lesão do VIII par craniano) e ceratite intersticial. • Periostite: ossos frontais proeminentes, depressão da ponte nasal (nariz em sela), atraso no desenvolvimento do maxilar e arqueamento anterior das tíbias (tíbias em sabre). Pode haver artrite dos joelhos (joelhos de Clutton), dentição anormal (dentes de Hutchinson) Manifestações clínicas Diagnóstico diferencial • Cancro primário: cancro mole, linfogranuloma venéreo e donovanose. herpes genital, • Sífilis secundária: farmacodermia, sarampo, rubéola, ptiríase rósea de Gilbert, eritema polimorfo, hanseníase wirchoviana e colagenoses. • Sífilis tardia: na presença de lesões gomosas, deve-se afastar tuberculose, leishmaniose, esporotricose entre outras doenças granulomatosas. Neurossífilis: aneurisma congênito, meningite tuberculosa, tumor intracraniano, distúrbios psiquiátricos e emocionais. Diagnóstico • Exame em Campo Escuro • Encontrar espiroquetas de morfologia e motilidade típicas em lesões das fases precoce ou congênita • Sensibilidade -74 a 86 % • Especificidade- até 97% Lavar com solução salina (s/ sangrar) Comprimir para obter líquido seroso Captar em lâmina de vidro Examinar com microcópio de campo escuro diagnóstico • Testes Não Treponêmicos • VDRL e Reagina Plasmática Rápida (RPR) • Detectam anticorpos anti-cardiolipina • Título quantitativo - útil no acompanhamento da resposta terapêutica • Positiva: 4-5 semanas após o contágio. • Limitações • Baixa especificidade • Reações falso-positivas: TB, hepatite, endocardite bacteriana, sarampo, varicela, flilariose, hanseníase, malária, lúpus. diagnóstico • Testes Treponêmicos • FTA-ABS – absorção de Ac treponêmico fluorescente. • TP-PA – aglutinação de partículas de T. pallidum. • Sensíveis e com alto grau de especificidade. • Começam a positivar a partir da 3ª semana de infecção. diagnóstico Frequência de testes sorológicos na sífilis não tratada Estágio VDRL (%) FTA-ABS (%) TA-PA (%) Primária 70 85 50-60 Secundária 99 100 100 Latente ou tardia 70 98 98 Diagnóstico Testes Treponêmicos Testes NãoTreponêmicos - - Ausência de infecção ou período de incubação + + Sífilis recente ou prévia + - Sífilis primária ou latente. Previamente tratada ou não tratada Interpretação Em caso de suspeita clínica e/ou epidemiológica de infecção pelo TP, solicitar nova coleta de amostra em até21 dias - + Falso positivo. Em caso de suspeita clínica e/ou epidemiológica de infecção pelo TP, solicitar nova coleta de amostra em até21 dias diagnóstico Neurossífilis – Características do LCR • Neurossífilis assintomática Pleocitose linfocítica, elevação de proteínas ou VDRL negativo em paciente com sífilis na ausência de sinais e sintomas de doença neurológica. • Meningite sifilítica Pleocitose linfocítica, proteína aumentada, concentração normal de glicose. • Tabes dorsal VDRL nao reativo em 30% a 40%; FTA-ABS quase sempre reativo. • Paresia geral Pleocitose linfocítica, proteína aumentada; VDRL reativo. diagnóstico Sífilis Congênita FTA-ABS e VDRL + Determinar se os Ac são transferidos da mãe ou se resultam de infecção ativa. Acompanhamento com VDRL Tratamento Sífilis Adquirida tratamento Sífilis Congênita prognóstico • Exames de acompanhamento • Sífilis precoce ou congênita – VDRL e exame clínico 6 e 12 meses após o tratamento. • Sífilis latente tardia – 24 meses após a terapia. • 85% sífilis precoce – VDRL quantitativo declina 4x após 6 a 12 meses de terapia. • Aumento de 4x no título de VDRL após terapia – repetir tratamento. • FTA-ABS pode permanecer positivos por anos, mesmo com terapia adequada. Prognóstico • Neurossífilis • Testes sorológicos por, pelo menos, 3 anos. • Exame do LCR a cada 6 meses. • Antibioticoterapia deve curar todos os pacientes com sífilis precoce ou secundária. • Tabes dorsal- detém a progressão sem reverter sintomas. • Sífilis meningovascular – responde bem; exceto dano tecidual de infartos isquêmicos. Referências bibliográficas • Goldman, Lee. Cecil Medicina – Rio de Janeiro: Elsevier, 2009. • Ministério da Saúde. Doenças infecciosas e parasitárias : guia de bolso / Ministério da Saúde, Secretaria de Vigilância em Saúde, Departamento de Vigilância Epidemiológica. – 8. ed. rev. – Brasília : Ministério da Saúde, 2010. • Ministério da Saúde. Diretrizes para controle da sífilis congênita: manual de bolso / Ministério da Saúde, Secretaria de Vigilância em Saúde, Programa Nacional de DST/Aids. – 2. ed. – Brasília : Ministério da Saúde, 2006. OBRIGADA!!
Baixar