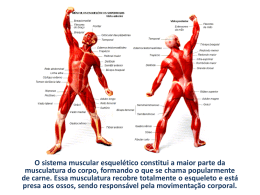
Revista Perspectiva Amazônica Ano 3 N° 6 p.85-102 Uso do Plasma Rico em Plaquetas (PRP) como Recurso Terapêutico nas Lesões Musculares no Futebol Flávio Tavares Freire da Silva* Giovanni Gustavo Gomes Barros** Eduarda Estefany Mendonça Pinto*** Kelly Cristiane do Socorro Ferreira Barbosa**** Maria Paula Martins do Espirito Santo***** RESUMO Assim como no mundo, o futebol é o esporte mais praticado pela população brasileira. Por ser um esporte de alta exigência seja ela física, técnica ou tática, além de ser um esporte de contato, as lesões tornam-se muito comuns, principalmente as musculares. O plasma rico em plaquetas (PRP) apresenta-se como recurso terapêutico nas lesões musculares, graças aos fenômenos biológicos da ação dos fatores de crescimentos liberados pelo PRP assim que estimulados, reduzindo o tempo de recuperação e favorecendo o retorno dos atletas as atividades de forma segura e eficaz. Palavras-chave: Plasma rico em plaquetas, Lesões musculares, Lesões no Futebol ABSTRACT Muscle injury is a major cause of complaint in the offices of orthopedic and sports medicine, and is one of the major causes of limitation and delay the return of sports activities. The platelet-rich plasma (PRP) protocol associated with physical therapy appears to be a therapeutic option in their lesions. PRP releases growth factors that act directly on chemotaxis, extracellular matrix formation, regulates the synthesis of DNA and proteins at the injury site, stimulates the proliferation of collagen, and stimulate fibroplasia and angiogenesis, improving tissue repair, thereby the healing process of injury, reducing the time of return activities safely, and reduce the chances of lesional recurrence. Key words: Muscle injuries, Platelet rich plasma, Growth factors * Médico radiologista. Membro do departamento médico do Paysandu Sport Club. **Médico ortopedista. (Hospital do Coração – São Paulo) ***Discentes do curso de fisioterapeuta da Universidade da Amazonia (UNAMA). 85 Revista Perspectiva Amazônica Ano33N° N°66 p.85-102 p.XXX Ano Introdução Cerca de 400 milhões de pessoas praticam o futebol no mundo todo, independente de faixa etária e diferentes níveis. Destes, 30 milhões estão no Brasil. Em todo o mundo, existem mais de 200 milhões de atletas licenciados pela Federação Internacional de Futebol (FIFA) (SILVA et al, 2005). Diferente de um passado recente, o futebol de hoje vive uma fase de supervalorização financeira do referido esporte. Segundo Ribeiro e Costa (2006), por se tratar de um esporte de alta popularidade mundial, o interesse científico aumenta a cada dia, principalmente no que diz respeito a lesões. Devido maior exigência física, de força, e nos treinos, ocorrem danos que antes não havia, aumentando o número de lesões e a elaboração de planos preventivos de possíveis lesões parece ser crucial para aumentar o rendimento da equipe (PLENTZ, 2008; MOTTA, 2006). No futebol as lesões mais comuns são as entorses de tornozelo e lesões musculares, onde os grupamentos isquiotibiais são os mais acometidos (GÓMEZ PIQUERAS, 2008). Segundo Laurino et al (2000), lesão muscular esquelética pode acontecer em qualquer indivíduo que se submeta a prática de treinamento físico e resultam em alterações nos treinos, como frequência, forma, intensidade e duração por período igual ou superior a uma semana. Para melhor compreender as lesões musculares é necessário conhecer o sistema músculo-esquelético. A origem de uma fibra muscular se dá em um osso ou tecido conectivo denso, e através de uma inserção tendínea, se insere a outro osso (FERNANDES, et al, 2011). Para gerar movimentos, alguns músculos atravessam uma ou mais articulações. Músculos com funções posturais têm como características ser uniarticulares, planos, largos, com velocidade de baixa contração e com capacidade de geração e manutenção de força contrátil grande, geralmente são mais profundos (FERNANDES, et al, 2011). Já os músculos biarticulares possuem alta velocidade de contração, porém a menor capacidade de suportar tensão e geralmente estão localizados em compartimentos superficiais (FERNANDES, et al, 2011). Uma amplitude maior de movimento é observada nos músculos fusiformes, enquanto que os músculos penados realizam maior força contrátil (FERNANDES et al, 2011). 86 A contração muscular está relacionada diretamente ao comprimento da fibra. As fibras musculares geralmente são menores que o ventre muscular devido sua distribuição oblíqua no interior do mesmo (FERNANDES, et al, 2011). As lesões musculares podem ser por trauma direto ou indireto. Traumas diretos podem ser oriundos de ferimentos contusos ou penetrantes. Ferimentos contusos são causados por laceração das fibras teciduais por esmagamento devido ação direta das forças sobre as mesmas e são caracterizados por alteração da arquitetura fibrilar, perda da continuidade das fibras e coleções. As lesões penetrantes produzem óbvio dano tecidual e o diagnóstico geralmente é clínico, onde exames complementares tem indicação para dimensionar a mesma ou investigar possíveis complicações. Revista Perspectiva Amazônica As lesões indiretas geralmente acometem grupamentos musculares que atravessam duas articulações e expostos a cargas de grande intensidade durante o estiramento das fibras em contrações excêntrica. Essas lesões na maioria de vezes Ano 3 N° 6 p.85-102 acometem a junção miotendínea e é mais comum em jovens. Dependendo da complexidade lesional, as mesmas podem ser classificadas em grau I, II ou III. Lesão grau I não há rotura ou coleção associadas; as lesões grau II e III evidenciam-se por alteração da arquitetura e descontinuidade do padrão fibrilar e coleções adjacentes (Lourenço RB et al, 2008). As lesões musculares são muito comuns, sendo estas causadas, principalmente, por contusões e excessivas forças musculares, muitas vezes limitando pessoas de suas atividades de vida diária e, quando ocorrem na prática esportiva, é muito comum ser responsável pelo afastamento dos treinamentos e competições. Por outro lado, a grande incidência de lesões musculares vem resultando em aumento proporcional de estudos relacionados não somente com o processo de regeneração muscular, mas também com os tratamentos das diversas lesões que acometem o sistema musculoesquelético (CONTE, et al, 2002). Porém, para estudar lesão muscular é necessário conhecer o sistema músculo esquelético. Fibras musculares geralmente se originam em um osso ou tecido conectivo denso e se inserem a outro osso através de uma inserção tendínea. As lesões musculares podem ser causadas por contusões, estiramentos ou lacerações. A força tênsil exercida sobre o músculo leva a um excessivo estiramento das miofibrilas e, consequentemente, a uma ruptura próxima à junção miotendínea (FERNANDES, et al, 2011). Estiramentos ou rupturas musculares são tipicamente observados nos músculos superficiais que trabalham cruzando duas articulações, como o músculo reto femoral, semitendíneo e gastrocnêmio. A atual classificação das lesões musculares separa as lesões entre leve, moderada e grave e depende dos aspectos clínicos revelados. Contudo, nos últimos anos o uso de fatores de crescimento em lesões musculares tem sido utilizado para acelerar a cicatrização tecidual com a ideia de um retorno mais rápido às atividades sem restrições. O Plasma Rico em Plaquetas (PRP) é definido como um volume da fração do plasma de sangue autólogo com uma concentração de plaquetas acima do valor inicial. As plaquetas contêm um grande número de fatores de crescimento e citosinas que teriam um papel fundamental na regeneração óssea e maturação dos tecidos moles (VENDRAMIN, et al, 2006). A utilização do PRP consiste na inversão de relação de glóbulos vermelhos no sangue que são menos úteis no processo de cicatrização e aumento de plaquetas para a recuperação, visto que a utilização do PRP está aumentando para melhorar o tratamento de diferentes patologias ortopédicas (SOARES, et al, 2010). Desta forma, esta pesquisa justifica-se por a técnica do PRP ser uma nova forma de tratar vários problemas musculoesqueléticos, sendo amplamente utilizado na prática clínica em lesões ortopédicas, com o objetivo de analisar o uso do PRP como opção terapêutica no processo de cicatrização muscular, tendo como questão norteadora saber se a aplicação do PRP irá influenciar no processo de cicatrização de lesão muscular. 87 Revista Perspectiva Amazônica Ano 3 N° 6 p.85-102 Referencial Teórico Anatomia e Fisiologia do Sistema Músculo Esquelético Os músculos são, individualmente, a maior massa de tecido corporal, correspondendo a 40-45% do peso do indivíduo, podendo ser divididos segundo sua estrutura (cardíaco, liso e esquelético ou voluntário), ação, localização, forma, origem/inserção, número de divisões e direção de suas fibras. O sistema muscular esquelético constitui a maior parte da musculatura do corpo. Essa musculatura recobre totalmente o esqueleto e está presa aos ossos, sendo responsável pela movimentação corporal (GUYTON, HALL, 1996). Cada músculo compreende fibras ou células musculares longas, delgadas, cilíndricas que se estendem por todo o seu comprimento, assim, essas células podem ser muito mais longas. Cada célula ou fibra muscular multinucleada é conectada às células musculares paralelas e circundada por uma camada de tecido conjuntivo denominada endomísio. Tais fibras são, então, agrupadas em feixes mantidos juntos por outra camada de tecido conjuntivo, denominada perimísio (figura 01). Esse grupo revestido ou feixe de fibras é denominado de fascículo (MAGEE, 2005). Figura 01: Representação esquemática da anatomia do músculo. Fonte: Dias, 2011. Os grupos de fascículos, feixe de fibras, cada qual com vasos sanguíneos e tecidos nervosos associados, são mantidos bem unidos por outra camada de tecido conjuntivo denominado epimísio (Figura 01). Os fascículos circundados por epimísio, que percorrem todo o comprimento do músculo esquelético, são então completamente circundados por um tecido conjuntivo importante denominado fáscia (WILMORE, et al, 2010). A fáscia é um tecido conjuntivo resistente, denso e forte que recobre todo o músculo e, então, estende-se além do músculo em si, para se tornar o tendão fibroso. É a fusão de todas as três camadas internas de tecido conjuntivo do músculo esquelético. A fáscia separa os músculos uns dos outros, permite o movimento sem atrito e forma o tendão com o qual o músculo é conectado ao osso. Isoladamente, cada uma das fibras é uma célula alongada (SERNIK, 2009). 88 O músculo esquelético é dividido em dois tipos de fibras, dependendo de sua atividade metabólica e sua função mecânica. As fibras tipo I, conhecidas como vermelhas, lentas, têm baixa velocidade de contração e grande força de contração. Revista Perspectiva Amazônica Elas funcionam aerobicamente e são resistentes à fadiga. As fibras tipo II, conhecidas como fibras rápidas ou brancas, são subdivididas em dois tipos, de acordo com seu nível de atividade metabólica. Ambos os tipos são fibras de Ano33N° N°66 p.85-102 p.XXX Ano contração rápida e têm elevadas força e velocidade de contração, que muitas vezes podem ser a causa das lesões musculares (FARINTTI, MONTEIRO, 2000). Lesões Musculares As lesões musculares (figura 02) ou distensões musculares são aquelas onde há ruptura de fibras musculares, na junção músculo-tendão, no tendão ou na inserção óssea de uma unidade músculo-tendínea. Existem várias classificações para estabelecer o nível das lesões musculares (CONTE, et al, 2002). Figura 02: Representação esquemática da lesão muscular. Fonte: Oliveira, 2011. Leva-se em consideração o grau de comprometimento das fibras musculares, elas podem ser classificadas como: lesão de grau I, onde ocorre a ruptura mínima das fibras ocasionando leve dor, edema residual e desconforto local; lesão de grau II, onde ocorre laceração muscular com significante hemorragia, onde o paciente pode apresentar dor moderada, edema e impotência funcional, e lesão de grau III, como sendo aquela onde ocorre completa perda de função e continuidade da maior parte ou de todo o músculo, o paciente já apresenta edema e dor intensa (BARROSO, THIELE, 2011). O processo de cicatrização dos tecidos moles é constituído por três fases, iniciando-se pela fase inflamatória aguda, onde há rotura de fibras colágenas e de vasos sanguíneos que leva a hemorragia e uma resposta humoral, com ativação da cascata de coagulação e liberação de fatores inflamatórios quimioterápicos e vasoativos. Haverá formação de edema como resultado do processo hemorrágico, associado à vasodilatação, e de aumento da permeabilidade vascular local. Os sinais e sintomas inflamatórios desta fase são exuberantes, com calor local, vermelhidão, edema, dor e incapacidade funcional. A duração desta fase é aproximadamente de três dias (GOGIA, 2003). 89 Revista Perspectiva Amazônica Ano 3 N° 6 p.85-102 A fase de reparação tecidual proliferativa inicia-se durante as primeiras 24 horas e intensifica-se a partir do terceiro dia. Haverá aumento da produção de fibroblastos, que estarão com atividade máxima infiltrando-se nos tecidos lesados. Sua função principal é a de sintetizar fibras colágenas, depositadas em um padrão aleatório. Ao mesmo tempo, haverá neoformação vascular, com estabelecimento de novos capilares anastomóticos permeáveis à passagem sanguínea e à drenagem de exsudato inflamatório. A remoção de células mortas e coágulos sanguíneos, realizada pelos macrófagos, estão também intensificados. Esta fase tem duração aproximada de três semanas (BALBINO, et al, 2005). Na fase de remodelação tecidual cicatricial, a área traumatizada já está cicatrizada basicamente pelas fibras colágenas, e os sinais e sintomas clínicos, bastante diminuídos. Entretanto, este tecido neoformado está desalinhado e estruturalmente desorganizado, assemelhando-se a um gel com pouca força de tensão. A capacidade de resistência tecidual aumentará proporcionalmente ao realinhamento das fibras colágenas. Esta fase tem duração de alguns meses, podendo chegar até um ano e meio, nos casos de lesão ligamentar (WATKINS, 2000). As lesões em tecidos moles podem ser causadas basicamente por sobrecarga repetitiva (uso excessivo) ou por traumatismo local direto, onde ocorre o amassamento de tecidos moles (pancada, cortes, perfuração), e indireto caracterizado por: uso excessivo, mal uso, hipercontração, mudanças rápidas de direção e parada repentina. Lesões geradas pelo acúmulo de reforços repetitivos (microtraumatismos de repetição) que excedem a capacidade de recuperação tecidual (GOGIA, 2003). As sobrecargas repetitivas, sem a adequada cicatrização tecidual, levam a um ciclo vicioso de irritação inflamatória local, retenção de metabólitos, dor, isquemia, edema e contratura muscular reflexa. A evolução do processo reacional causará reação fibrosa e encurtamento dos tecidos envolvidos (ANDREOLI; WAJCHENBERG,& PERRONI; COHEN,M. & ABDALLA, 2003). Diversas são as situações que podem levar a este tipo de lesão: atividades ocupacionais, onde esforços repetitivos são empregados na execução de determinada tarefa (digitadores e datilógrafos, operários de fábricas que executam movimentos repetitivos específicos); atividades esportivas praticadas ocasionalmente por indivíduos sedentários, com idade acima de 35 anos (“atleta de fim de semana”), onde não há adequação para esforço realizado, somando-se a capacidade de reparação diminuída pela idade e pelo descondicionamento corpóreo; atividade esportiva intensa, realizada por indivíduo atleta profissional, jovem, treinando muitas horas ao dia, no limite de sua capacidade adaptativa fisiológica, onde pausas não suficiente de intervalos entre os treinos levam à sobrecarga repetitiva (MOREIRA, et al, 2003). Inicialmente o sítio da lesão é o local submetido aos esforços repetitivos, e com o evoluir do quadro, incapacidades secundárias podem instalar-se. É muito importante à análise individual de caso para caso, para elucidação de fatores associados que possam estar aumentando o potencial de traumatismo tecidual. Fatores extrínsecos ao indivíduo, como equipamentos, posturas inadequadas, têm que ser levados em conta na análise global do caso (SANTOS, 2006). 90 Revista Perspectiva Amazônica O maior risco de lesão muscular ocorre durante a contração excêntrica, pois, neste tipo de ação, realiza-se trabalho de força e de alongamento ao mesmo tempo, aumentando, assim, o “stress” sobre os tecidos. As lesões ocorrem porque as ações de alongamento Ano33N° N°66 p.85-102 p.XXX Ano provocam uma extensão além do normal de alguns sarcômeros, causando, desta forma, danos aos mesmos (GANTUS, 2002). Diagnóstico Clínico da Lesão Muscular O diagnóstico da lesão muscular inicia-se com uma história clínica detalhada, seguida por um exame físico com a inspeção e palpação dos músculos envolvidos, assim como os testes de função com e sem resistência externa. O diagnóstico é fácil quando uma típica história de contusão muscular é acompanhada por um evidente edema ou uma equimose distal à lesão (Figura 03) (FERNANDES, et al, 2011). Figura 03: Contusão muscular e equimose do MMII direito. Fonte: IOT-HC-FMUSP, 2008. Exames complementares Pequenos hematomas superficiais e aqueles que são profundos podem ser de difícil identificação. Exames de imagem como ultra-sonografia, tomografia computadorizada e ressonância magnética proveem informações úteis para se verificar e determinar a lesão com maior precisão (FERNANDES, et al, 2011). A ultrassonografia (Figura 4) é tradicionalmente considerada o método de escolha para o diagnóstico da lesão muscular, visto que é um método de imagem relativamente barato e que possibilita avaliar dinamicamente a contração e rotura muscular. Possui a desvantagem de ser examinador-dependente (LOW, REED, 2001). F ig u ra 0 4 : U ltra -s o m n a c ic a tr iz a ç ã o m u s c u la r F o n te : IO T -H C -F M U S P , 2 0 0 8 . 91 Revista Perspectiva Amazônica Ano 3 N° 6 p.85-102 A ressonância magnética (Figura 5) substitui a ultrassonografia na avaliação de muitas doenças musculoesqueléticas. Possui boa sensibilidade para edemas, cálculo do tamanho do hematoma e avaliação de desinserções musculotendíneas. Contudo, assim como a tomografia, é um exame estático (HAGE, IWASAKI. 2009). Figura 05: Ressonância Magnética de lesão muscular Fonte: IOT-HC-FMUSP, 2008. Além do papel diagnóstico, a USG possui importância terapêutica, possibilitando intervenções localizadas para aspiração. Permite, ainda, a injeção dirigida possibilitando respostas terapêuticas rápidas e efetivas, com redução da morbidade. Assim como guiar na aspiração de hematomas e injeção do PRP rico em fatores de crescimento (SILVA; LAURINO, 2006; LOURENÇO, et al. 2008). Figura 06: Aplicação de PRP guiado pela ultra-sonografia Fonte: Banco de dados do autor, 2009. Novas Tendências no Tratamento de Lesões Musculares: Plasma Rico em Plaquetas(PRP) O uso dessa técnica teve início há mais ou menos 10 anos, quando cirurgiões dentistas de Barcelona, descobriram que a sua aplicação potencializava a capacidade de cicatrização dos tecidos, particularmente em implantes dentários, em cerca de 5 vezes, à 92 capacidade natural e espontânea do organismo em realizá-la (GONZALEZ, 2006). Revista Perspectiva Amazônica Durante vários anos tentou-se a utilização do sangue total para atuação tecidual, mas depois se percebeu que este procedimento não tinha resultado satisfatório. Portanto ao se trabalhar com plaquetas, nada mais lógico de que pensar em se colocar Ano33N° N°66 p.85-102 p.XXX Ano diretamente o sangue no local da lesão, já que este tem uma grande quantidade de plaquetas. O que se sabe hoje é que este sangue não é suficiente para expressar os fatores de crescimento, já que a quantidade de plaquetas está diretamente relacionada à melhor função e maior ativação dos fatores de crescimento (LAGUNAS, 2006). O PRP é uma concentração autóloga de plaquetas em um pequeno volume de plasma, com a consequente presença de fatores de crescimento (FC) liberados por estas plaquetas, além de proteínas osteocondutoras, que também servem de matriz para migração epitelial e formação óssea e de tecido conectivo (VENDRAMIN, 2006). As plaquetas (Figura 07) atuam no processo de hemostasia, cicatrização de feridas e reepitelização. O PRP tem entre 1.000.000 e 1.500.000 plaquetas por microlitros. É um hemocomponente autógeno usado para liberar FCs em altas concentrações no local onde se pretende reparar um defeito ou uma lesão tecidual, levando à aceleração do processo cicatricial. Os fatores de crescimento estimulam principalmente a reepitelização, a angiogenêse, a mitose celular, a síntese de colágeno, a quimiotaxia dos neutrófilos, macrófagos e fibroblastos e a produção linfócitos com a produção de interleucinas (MAN et al., 2001). Figura 07: Figura representativa do plasma sanguíneo. Fonte: Carla, 2010. Nas cirurgias em que se trabalha com retalhos cutâneos, inclusive mamoplastias, abdominoplastias e ritidoplastias, o PRP ajuda na hemostasia e estimula o desenvolvimento da neovascularização, diminuindo assim complicações como hematomas, seromas e sofrimento vascular dos retalhos. Estas propriedades podem ser empregadas para melhorar o tratamento de feridas no membro inferior que costumam evoluir com uma cicatrização mais lenta e com a incidência de complicações nos retalhos locais, maior que em outras partes do corpo (VENDRAMIN, 2006). 93 Revista Perspectiva Amazônica Ano 3 N° 6 p.85-102 O gel de PRP é obtido através da adição de gluconato de cálcio ao PRP. Estes ativam o sistema de coagulação, resultando na gelação do PRP, o que facilita sua aplicação em diversas cirurgias e também ativam as plaquetas. Inicialmente o PRP era obtido através de máquinas de plasmaferese e utilizava-se a trombina bovina para sua ativação. O interesse em facilitar sua obtenção e diminuir os custos fez com que surgissem algumas máquinas automatizadas e diversos protocolos, inclusive com substituição da trombina bovina por trombina autóloga (VENDRAMIN, 2006). As máquinas automatizadas com seus "kits" tornam simples a obtenção do PRP, porém os custos ainda são elevados. Assim, alguns protocolos foram criados para se obter pequenas quantidades de PRP e trombina autólogos, utilizando-se centrífugas comuns e reduzindo muito os custos na preparação do produto (LAGUNAS, 2006). Procedimento de Aplicação do PRP O plasma rico em plaquetas é produzido após punção venosa de uma pequena quantidade de sangue do paciente (figura 08), cujo volume é submetido à centrifugação em alta velocidade, separando as hemácias das plaquetas (DUGRILLON, et al, 2002). Figura 08: Representação de retirada de sangue. Fonte: Almeida, 2012. O sangue é centrifugado a 3.200 rotações por minutos (figura 09). Após a centrifugação, o plasma pobre em plaquetas (fica na região mais superior), seguido do plasma rico em plaquetas e das células brancas e em último plano as hemácias (depositadas na região mais inferior do dispositivo) (EFEOGLU, 2004). Figura 09: Figura representativa do sangue sendo centrifugado. 94 Fonte: Almeida, 2012. Revista Perspectiva Amazônica Com a centrifugação de uma porção de sangue do paciente, pode-se obter um concentrado de plasma rico em plaquetas (Figura 10), PRP autólogo, o qual possui uma abrangência em sua utilização, principalmente em articulações cronicamente Ano33N° N°66 p.85-102 p.XXX Ano lesadas, comprometimentos ligamentares, fechamento de cicatrizes, reconstituição tecidual, bem como na diminuição da perda de sangue no pós-cirúrgico e também nas cirurgias que necessitem de enxertos, sobretudo ósseos (DEVOS, et al, 2010). Figura 10: Figura representativa do sangue. Fonte: Almeida, 2012. Resultados e Discussão A análise da área da lesão muscular mostrou que, após a aplicação do PRP a lesão apresentou sinais de melhoria com formação de tecido cicatricial, essa melhora clínica pode ser justificada pela aplicação do PRP diretamente na lesão, o qual segundo Laguna (2006) libera fatores de crescimento, que estimulam a angiogênese, promovendo crescimento vascular e proliferação de fibroblastos que por sua vez proporcionam um aumento na síntese de colágeno. Esses benefícios se mantiveram durante todo o tratamento. Na análise inicial, a ultrassonografia realizada no paciente, após 48 horas à lesão muscular sofrida, mostra que o valor da área lesionada é de 2.8 centímetros (Figura 11). Figura 11: U ltrassono grafia de lesão grau II do m úsculo bíceps fem oral. Fonte: B anco de dados do H ospital P orto D ias, 2010. 95 Revista Perspectiva Amazônica Ano 3 N° 6 p.85-102 Dois dias (48 horas) após a aplicação do PRP, foi novamente realizado a ultrassonografia, onde observam-se sinais de cicatrização com redução da área de lesão para 0.75 centímetros (Figura 12). Figura 12: Ultrassonografia de lesão grau II do músculo bíceps femoral. Fonte: Banco de dados do Hospital Porto Dias, 2010. Fonte: Banco de dados do Hospital Porto Dias, 2010. Quatro dias depois (96 horas) pós-aplicação PRP, o exame de controle pósprocedimento apresentou uma diminuição ainda maior da área de lesão, sendo esta de 0.48 centímetros (Figura 13). F igura 13: U ltrasso nografia de lesão grau II do m úsculo bíceps fem oral. F onte: B anco de dados do H ospital P orto D ias, 2010. 96 Revista Perspectiva Amazônica Seis dias (144 horas) após o procedimento, o exame de imagem (figura 14) mostra que a medida da área que inicialmente era de 2.8 cm, regrediu em 6 dias com cicatrização completa. Tais valores estão dispostos no gráfico 01, para a análise geral Ano33N° N°66 p.85-102 p.XXX Ano da cicatrização muscular, onde verificou-se redução de 100% em sua área total. Esses achados são de extrema importância clínica, principalmente ao se considerar o tempo do processo de cicatrização muscular que, segundo Noonan (1999), pode durar meses. Figura 14: Ultrassonografia de lesão grau II do músculo bíceps femoral. Fonte: Banco de dados do Hospital Porto Dias, 2010. Gráfico 01: Representação esquemática da cicatrização muscular. Fonte: Pinto, 2012. 97 Revista Perspectiva Amazônica Ano 3 N° 6 p.85-102 Os recursos utilizados para a sugestão de elaboração de protocolo de tratamento fisioterapêutico podem ser associados ao PRP, visando uma maior aceleração no processo de cicatrização, força e resistência tecidual, para um retorno ainda mais rápido às suas atividades diárias, onde baseado em estudos, Marques (2009) diz que a cinesioterapia caracteriza-se por meio de programas de exercícios que visam melhor condicionamento muscular. Já o alongamento segundo Rocha et al. (2006) tem como objetivo geral, entre outros, recuperar ou restabelecer a amplitude de movimento normal das articulações e a mobilidade dos tecidos moles que a cercam. Kannus et al, (1992), relata que, após uma lesão, o alongamento muscular controlado e movimentos articulares melhoram, respectivamente, a orientação das fibras de colágeno e a atrofia causada com a imobilização. Deste modo, a reabilitação por meio da cinesioterapia, além de acelerar o processo regenerativo, direciona a um rápido e completo retorno as atividades diárias e esporte (MARQUES, 2009). No entanto, embora o tratamento por meio da mobilização venha se mostrando um método muito favorável e eficaz, ele é alvo de alguns estudos e discussões em relação ao tempo de início da mobilização. Lehto (1991) mostra em estudos que a mobilização imediatamente após a lesão pode causar novas rupturas e fraqueza do tecido na área lesada, devendo ser evitada nos primeiros dias após a lesão. Outro recurso utilizado na sugestão do protocolo fisioterapêutico é a eletroterapia que segundo Agne (2005) é a utilização da corrente elétrica no corpo humano com fins terapêuticos para proporcionar efeitos como: analgesia, relaxamento muscular, metabólico, descontraturante, etc. Estudos prévios relatam que o uso do ultrasom melhorou a angiogênese e acelerou a produção de força após lesão muscular induzida pela contração (YOUNG; DYSON, 1990). Oron, (2001), utilizaram o laser em lesão muscular, e relatam melhora da regeneração, evidenciada através da comparação com grupos controle. A crioterapia por sua vez, segundo Oliveira, et al. (2007), tem efeito analgésico, promove a vasoconstrição, controla hemorragia e edema. Contudo ainda como recurso fisioterapêutico, porém em uma fase mais tardia, exercícios pliométricos, pois segundo Santos, Piucco, Reis (2007), a pliometria é uma técnica que visa aumentar a potência muscular e melhorar o rendimento atlético e pode ser de grande valia pós-PRP. Conclusão O uso do Plasma Rico em Plaquetas (PRP) associado a fisioterapia no tratamento das lesões musculares se mostrou eficaz em acelerar o processo de cicatrização tecidual, conforme mostra a literatura. Contudo, novos estudos relacionados ao assunto serão importantes para a elaboração de protocolos, ratificando os benefícios do Plasma Rico em Plaquetas visando oferecer força e resistência ao músculo lesionado, promovendo um retorno rápido e seguro dos atletas a suas atividades de vida diária. 98 Revista Perspectiva Amazônica Referência Bibliográfica Ano33N° N°66 p.85-102 p.XXX Ano FERNANDES, T.L.; PEDRINELLI, A.; HERNANDEZ, A.J. Lesão muscular: fisiopatologia, diagnóstico, tratamento e apresentação clínica. Rev. bras. ortop., São Paulo, v. 46, n.3, 2011. GOMEZ PIQUERAS, P. Incidencia lesional en jóvenes futbolistas. Análisis temporada 2007/08. Albacete Juvenil Nacional. EFDeportes.com, Revista Digital. Buenos Aires, Nº 125. 2008 LAURINO, C.F.S; LOPES A.D.; MANO K.S; ABDALLA R.J. Lesão músculo-esqueléticas no atletismo. Revista Brasileira de Ortopedia. V 35, n 9. São Paulo, Set. 2000. LOURENÇO, B.R.; LIMA, G.A.F.; R.T.; TANAKA, R.M.; Silva, M.R.C.; NETO, M.J.F.; FUNARI, M.B.G. US na avaliação das afecções agudas do sistema músculo-esquelético. Rev Imagem 2008;30(3):95–101. MOTTA, D.A., ANGELINO, A. & SAGLIETTI, J. Indicadores de fuerza y resistencia de entrenamiento en pruebas de campo de jugadores profesionales de fútbol. Rev Argent Cardiol, 74(Supl 2), 38. 2006. PLENTZ, Douglas. Analise da incidência de lesões entre equipes de futebol profissional após a aplicação de um programa preventivo proprioceptivo de lesões musculoesqueléticas. 2008. Monografia de Graduação. Centro Universitário FEEVALE. Novo Hamburgo RS. RIBEIRO, Rodrigo Nogueira; COSTA, Leonardo Oliveira Pena. Analise epidemiológica de lesões no futebol de salão durante o XV Campeonato Brasileiro de seleções Sub 20. Rev. Bras Med. Esport., v. 12, n. 1. 2006. SILVA, Anderson A.; DÓRIA, Dalila D.; MORAIS, Guilherme A.; PROTA, Rodrigo Vieira M.; MENDES, Vinicius B.; LACERDA, Aline C.; URSINE, Bárbara L.; VAL.Celina G.; SANTOS, Cristiane Margela F.; CULNHA, Felipe F. M.; AMARAL, Pedro Henrique S. Fisioterapia Esportiva: Prevenção e Reabilitação de Lesões Esportivas em Atletas do América Futebol Clube. In: VIII Encontro de Extensão da UFMG, 2005. Minas Gerais. Anais VIII Encontro de Extensão da UFMG. Belo Horizonte: UFMG, 2005. AGNE J.E. Eletrotermoterapia Teoria e Pratica. Ed.Orium Santa Maria – RS, 2005. 325pp. ANDREOLI, C.V.; WAJCHENBERG, M. & PERRONI, M.G. Basquete. In, COHEN,M. & ABDALLA, R.J. Lesões nos esportes - diagnóstico, prevenção e tratamento. São Paulo: Revinter, 2003, cap. 47. BALBINO, C.A.; PEREIRA, L.M.; CURI, R. Mecanismos envolvidos na cicatrização: uma revisão. Rev. Bras. Cienc. Farm., v. 41, n. 1, p. 27-51, 2005. BARROSO, G.C.; THIELE, E.S. Lesão muscular nos atletas. Rev. bras. ortop. vol.46 no.4 São Paulo 2011. 99 Revista Perspectiva Amazônica Ano 3 N° 6 p.85-102 CONTE, M.; JÚNIOR, E.M.; CHALITA, L.V.S.C.; GONÇALVES, A. Exploração de fatores de risco de lesões desportivas entre universitários de educação física: estudo a partir de estudantes de Sorocaba/SP. Rev Bras Med Esporte. Vol. 8, Nº 4 – Jul/Ago, 2002, p. 151-156. DEVOS, RJ et al. Platelet-rich plasma injection for chronic Achilles tendinopathy: a randomized controlled trial. JAMA, 2010 Jan 13;303(2):144-9. DUGRILLON, A. et al. Autologous concentrated platelet-rich plasma (cPRP) for local application in bone regeneration. Int.J. Oral Maxillofacial. Surg ,v.31, n.1, p. 615-619., 2002. EFEOGLU, A.E. Modified method for preparing platelet-rich plasma: an experimental study. Jornal Oral Maxillofac Surg., v.62 n.11, p. 1403-1407, 2004. FARINTTI, P.V.; MONTEIRO, W.D.M. Fisiologia e avaliação funcional. 4ª edição, Ed. sprint, 2000. FERNANDES, T.L.; PEDRINELLI, A.; HERNANDEZ, A.J. Lesão muscular: fisiopatologia, diagnóstico, tratamento e apresentação clínica. Rev. bras. ortop., São Paulo, v. 46, n.3, 2011. GANTUS, M.C.; ASSUMPÇÃO, J.D. Epidemiologia das lesões do sistema locomotor em atletas de basquetebol. Acta Fisiátrica 2002;9:77-84. GOGIA, P. P. Feridas: tratamento e cicatrização. Rio de Janeiro: Revinter, 2003, p.192. GONZALEZ, M.R.; CARVALHO, M.L; DEL VALLE, A.R. Estudo do comportamento enxerto ósseo com material doador obtido dos bancos de tecidos músculo-esqueléticos. Revista de Odontologia da Universidade Cidade de São Paulo, 2006 maio-ago; 18(2)189-94. GUYTON, A. C. & HALL, J. E. Tratado de fisiologiamédica. 9ª ed. Rio de Janeiro: Guanabara Koogan, 1996. HAGE, M.C.F.N.S.H; IWASAKI, M. Imagem por ressonância magnética: princípios básicos. Cienc. Rural vol.39 no.4 Santa Maria July 2009 Epub Mar 27, 2009. KANNUS, P.; JOZSA, L.; RENSTROM, P.; JARVINEN, M.; LEHTO, M.; OJA, P.; VUORI, L. The effects of training immobilization and remobilization on sculoskeletal tissues. Remobilization and prevention of immobilization atrophy. Scandinavian Journal of Medicine and Science in Sports. v.2, p.164-176,1992. LAGUNAS, J. Plasma rico en plaquetas. Rev Esp Cirug Oral y Maxilofac, Madrid, v. 28, n. 2, abr. 2006. 100 LEHTO, M.U.K.; JARVINEN, M.J. Muscle injuries, their healing process and treatment. Ann Chir Gynaecol., v. 80, n. 2, p. 102-108, 1991. Revista Perspectiva Amazônica Ano33N° N°66 p.85-102 p.XXX Ano MAGEE, D. J. Avaliação Músculo esquelética. Manole, 2005. 4 ed. São Paulo. MAN, D.; PLOSKER, H.; WINLAND-BROWN, J.E. The use of autologous platelet-rich plasma (platelet gel) and autologous plateletpoor plasma (fibrin glue) in cosmetic surgery. Plast Reconstr Surg. 2001; 107(1): 22939. MARQUES, M. R. Artroplastia total de quadril. Bauru: FIB, 2009. 17p. Apostila. MOREIRA, D. et al. Abordagem sobre preensão palmar utilizando o dinamômetro Jamar: uma revisão de literatura. Rev. bras. Cinesiologia e Movimento. v. 11, n. 2, p. 95-99, 2003. NOONAN T.J., GARRETT, W.E. Muscle Strain Injury: Diagnosis and Treatment. Jam Acad Orthop Surg 1999; 7:262269. OLIVEIRA, T.M.; OLIVEIRA Jr.; SICUPIRA, MC.; CARVALHO,F. Estudo preliminar da força muscular e da amplitude de movimento de portadores de hérnia de disco lombar submetidos à hidrocinesioterapia. Fisioterapia Brasil Sup. Esp. ano 8 n.3 mai/jun 2007. ORON, U., YAAKOBI, T., ORON, A., MORDECHOVITZ, D., SHOFTI, R., HAYAM, G., DROR, U., GEPSTEIN, L., WOLF, T., HAUDENSCHILD, C. AND BEN HAIM, S. Low energy laser irradiation reduces formation of scar tissue following myocardial infraction in dogs. Circulation, 103, 296 -301. 2001. ROCHA, M. O.; OLIVEIRA, R. A.; OLIVEIRA, J. MESQUITA, R. A. Hidroterapia, pompage e alongamento no tratamento da fibromialgia - Relato de Caso. Fisioterapia em Movimento, Curitiba, vol. 19, nº 2, p. 49-55, abr/jun. 2006. SANTOS, S.C.P. A Atuação do Fisioterapeuta Como Perito Judicial em Casos de LER/DORT no Estado do Rio De Janeiro. Monografia de conclusão de curso. Centro Universitário da idade. p.48. 2006. SANTOS, S. G.; PIUCCO, T.; REIS, D. C. Fatores que interferem nas lesões de atletas amadores de voleibol. Revista Brasileira de Cineantropometria e Desempenho Humano, Florianópolis, v. 9, p. 189-195, 2007. SERNIK, RENATO A. Ultrassonografia do sistema músculo-esqueletico: correlação com ressonância magnética. Renato A. Sernik, Giovanni Guido Cerri. – Rio de Janeiro: Revinter, 2009. SOARES, R.P.; AIRES, F.T.; BERNARDO, W.M. Plasma rico em plaquetas em lesões de joelho. Rev. Assoc. Med. Bras., São Paulo, v. 56, n. 3, 2010. VENDRAMIN, FS et al . Platelet-rich plasma and growth factors: processing technique and application in plastic surgery. Revista Col. Brasileira de Cirurgia, Rio de Janeiro, v. 33, n. 1, 2006. WATKINS, J. Estrutura e função do sistema musculo esquelético. Porto Alegre: Artmed, 2000. WILMORE, J.H.; COSTILL, D.L.; KENNEY, W.L. Fisiologia do Esporte e do Exercício. São Paulo: Manole, 2010. YOUNG, S.R.; DYSON, M. Effect of therapeutic ultrasound on the healing of fullthickness excise skin lesions. Ultrasonic, v.28, n.3, p.175-180, 1990. 101 Revista Perspectiva Amazônica Ano 3 N° 6 p.85-102 SERNIK, RENATO A. Ultrassonografia do sistema músculo-esqueletico: correlação com ressonância magnética. Renato A. Sernik, Giovanni Guido Cerri. – Rio de Janeiro: Revinter, 2009. SOARES, R.P.; AIRES, F.T.; BERNARDO, W.M.. Plasma rico em plaquetas em lesões de joelho. Rev. Assoc. Med. Bras., São Paulo, v. 56, n. 3, 2010. VENDRAMIN, FS et al . Platelet-rich plasma and growth factors: processing technique and application in plastic surgery. Revista Col. Brasileira de Cirurgia, Rio de Janeiro, v. 33, n. 1, 2006. WATKINS, J. Estrutura e função do sistema musculo esquelético. Porto Alegre: Artmed, 2000. WILMORE, J.H.; COSTILL, D.L.; KENNEY, W.L. Fisiologia do Esporte e do Exercício. São Paulo: Manole, 2010. YOUNG, S.R.; DYSON, M. Effect of therapeutic ultrasound on the healing of fullthickness excise skin lesions. Ultrasonic, v.28, n.3, p.175-180, 1990. 102
Baixar