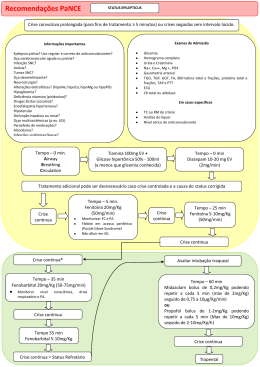
Epilepsia na Infância Clínica e Critérios Diagnósticos Ana Paula Silveira Pinho Hospital São Lucas PUCRS Caso 1 • Criança de 8 anos, previamente hígida, do sexo masculino acorda durante a madrugada fazendo ruídos com a boca e sem conseguir falar. Esta situação dura por alguns minutos, quando ocorre generalização secundária da crise. Exame neurológico duas horas após a crise normal. História médica pregressa sem nenhum dado digno de nota. História familiar: pai apresentou uma única crise convulsiva durante a infância. Epilepsia Benigna da Infância com Paroxismos Rolândicos Epidemiologia • • • • Idade: escolar e pré-escolar. Sexo: masculino. Criança sadia. Aspecto genético: história familiar positiva. • Tipo mais freqüente na faixa etária Clínica • • • • • • Relação com o sono. Número crises. Sinais motores orofaciais. Bloqueio da fala. Sintomas somatossensitivos. A crise pode generalizar-se. Exames Complementares • EEG: foco de ondas agudas ou pontas na região temporal média, contralateral à manifestação clínica e ritmo de base normal. • Neuroimagem: desnecesária em casos típicos. Tratamento • Não iniciar na primeira crise. • Discutir situação com família. • Drogas: carbamazepina ou oxcarbamazepina. • Remissão entre 12-14 anos. Caso 2 • Criança de 8 anos, previamente hígida, do sexo feminino apresenta durante a aula episódio súbito de perda visual. Esta situação dura por cerca de um minuto, quando ocorre generalização secundária da crise. • É levada ao hospital, onde chega com intensa cefaléia e vômitos. Exame neurológico duas horas após a crise normal. História médica pregressa sem nenhum dado digno de nota. História familiar: sp Epilepsia Benigna da Infância com Paroxismos Occipitais EPBI-O de Gastaut • • • • Crises em vigília. Idade: 4 a 13 anos. Sintomas visuais. Crises hemiclônicas, parciais complexas ou tônico-clônicas generalizadas. • Sintomas pós-ictais. • Padrão autossomico dominante. Exames • EEG: paroxismos de ponta-onda que ocorrem com olhos fechados em áreas occipitais ou têmporo-parietoccipitais. • Neuroimagem: desnecessária. EPBI-O de Panayotopoulos • Início: 2 a 11 anos. • Crises iniciadas por vômitos e seguidas por versão oculocefálica. • Seqüência com crises clônicas ou tônico-clônicas. • Maioria das crises em sono. • Crises muito longas. Exames • EEG: ondas agudas occipitais, predominando em sono e não reativas ao fechamento ocular na fase de vigília. • Neuroimagem: ênfase em circulação fossa posterior. Tratamento • Tratar sempre. • Drogas de escolha: carbamazepina, oxcarbamazepina. • Boa resposta a todas as DAC. Caso 3 • Menina de 14 anos, previamente hígida, inicia com crises convulsivas caracterizadas por perda visual com freqüentes generalizações secundárias. As crises inicialmente são esparsas, mas logo ficam diárias. Posteriormente surgem crises mioclônicas, de ausência e “drop attacks”. • Na evolução desenvolve-se rapidamente demência, perda visual e ataxia. • HMP – ndn • HF - pais saudáveis e primos em 1º grau Doença de Lafora • Doença autossomica recessiva, de início na adolescência. • Clínica: início com crises visuais, evoluindo para diversos tipos de crises. • Evolução rápida para demência, perda visual, ataxia, alteração piramidais. • Morte cerca de dez anos após início dos sintomas. Exames • EEG – desorganização do ritmo de base e complexos espícula-onda generalizados • Neuroimagem – leve a moderada atrofia cortical. • Biópsia – corpúsculos de Lafora em cérebro, medula, pele, músculo, pele, coração, retina. Caso 4 • Criança de 6 anos, previamente hígida, abruptamente perde a capacidade de falar em poucos dias. • Dias depois surgiram crises convulsivas tônico-clônico generalizadas. • Houve também mudança no comportamento, com características de TDH. • HMP e HF - sp Síndrome de Landau-Kleffner • • • • • Início entre 4 a 6 anos. Tipos variados de crises. Vários distúrbios da fala. Etiologia desconhecida. Instalação súbita ou insidiosa. Exames • EEG – em vigília: descargas generalizadas, focais ou multifocais. em sono: espículas-onda contínua. Neuroimagem – Inespecífica. Tratamento • Ácido valpróico. • Suporte fonoaldiológico e psicológico. • Tratamento dos distúrbios comportamentais. • Corticóides: discutível. Evolução • Afasia: variável, porém de mais difícil remissão que outros sintomas. • Comportamento: normalmente persistem alguns distúrbios. • Epilepsia: boa evolução e remissão possível Caso 5 • Recém-nascido com três dias de vida inicia subitamente com crises convulsivas caracterizadas por mioclonias erráticas. • As crises não cediam a despeito do tratamento medicamentoso correto. • HMP e HF – sp. Encefalopatia Mioclônica Precoce • Recém-nascidos sem problemas gestacionais ou obstétricos. • Início precoce de crises mioclônicas de difícil controle. • Deterioro clínico rápido e importante. • Comum em acidemias orgânicas. Exames • EEG – padrão de surto-supressão. • Neuroimagem – na dependência do fator-base. Tratamento • • • • Fenobarbital. Fenitoína. Benzodiazepínicos. Considerar ac. valpróico. Caso 6 • Criança de 4 anos, previamente hígida, apresenta episódio de IVAS de etiologia viral • Cerca de uma semana após, inicia com crises parciais simples em todo o hemicorpo direito, sem resposta ao tratamento farmacológico. • Evoluiu com hemparesia, hemianopsia e afasia. • HMP e HF – sp. Síndrome de Rasmussen • • • • • Início entre 4 e 6 anos. Etiologia imunomediada. Deterioro rápido. Estabilização posterior. Crises parciais motoras simples breves e freqüentes ou status parcial. Exames • EEG – alentecimento do ritmo de base e atividade focal atingindo um hemisfério. • Neuroimagem – atrofia cerebral cortical unilateral com predominio temporal. • Patologia – infiltrado perivascular e nódulo microglial. Tratamento • • • • DAC – ineficazes. Tratamento imulológico. Ganciclovir. Hemisferectomia funcional.
Download