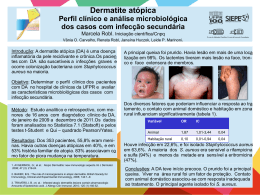
CASO CLÍNICO: Síndrome do Choque Tóxico Julianna Moura Castro da Silveira R2 Pediatria – HRAS/SES/DF DIP 14/5/2008 www.paulomargotto.com.br CASO CLÍNICO Identificação: K.T.O., 5 anos e 14 dias, sexo feminino, cor branca, natural e procedente de Pedregal-BA. Peso: 15 kg. Queixa Principal: “febre e vômitos“ CASO CLÍNICO HDA: Paciente iniciou o quadro clínico em torno de 14/04/06 com febre não aferida de início súbito, associada a vômitos pósalimentares (em torno de 4 episódios diários), queda do estado geral e diminuição do apetite. Em 48 horas evoluiu com otalgia esquerda discreta sem otorréia, odinofagia, piora do estado geral e perda total do apetite. CASO CLÍNICO Procurou o serviço de saúde local em 17/04/06 sendo prescrito Amoxacilina. Usou-a por 2 dias sem melhora do quadro. Negava história prévia de infecção de via aérea superior, desconforto respiratório, cefaléia ou diarréia. Evoluiu com diminuição do débito urinário, além da manutenção dos sintomas já citados. Procurou então o PSI do HRAS em 19/04/06, dando entrada por volta de 17 horas na sala de reanimação. CASO CLÍNICO ISDAS: Relatava apenas dor em membro inferior direito (tornozelo) com dificuldade de mobilização associado a sinais flogísticos intensos, proveniente de trauma local ocorrido há mais ou menos 4-5 dias (SIC), decorrente de “queda de bicicleta“. CASO CLÍNICO HPP: Negava doenças comuns da infância, internações, cirurgias e/ou hemotransfusões prévias. Negava alergia alimentar ou medicamentosa. História Gestacional: G2 P2 A0, fez pré-natal (em torno de 6 consultas), nega intercorrências no período. CASO CLÍNICO História do Parto: RNT, parto normal e chorou ao nascer. Sem cartão. Alta com 24 horas de vida. Período neonatal: sem intercorrências Vacinação: em dia (SIC) Alimentação: SME ate 6° mês de vida e atualmente cardápio familiar. CASO CLÍNICO HF: Pais e irmão de 8 anos saudáveis. Nega antecedentes patológicos familiares. HFS: reside em casa de 4 cômodos (4 pessoas), com esgoto ligado a rede pública e luz elétrica. Não possui animal em domicílio. EXAME DE ADMISSÃO Tax: 37,8°C FC: 150bpm FR: 32irpm MEG, corada, desidratada +2/+4, anictérica, cianose peri-oral e de extremidades, taquipneica. Oro/otoscopia: discreta hiperemia de amígdalas, sem hipertrofias ou exsudato purulento / OD normal e OE com conduto interno hiperemiado e membrana timpânica opaca. EXAME DE ADMISSÃO ACV e AR sem alterações. Sem relato na admissão de esforço respiratório. SpO2 98% Abdome: plano, RHA+, timpânico, indolor, sem massas, fígado a 2 cm do RCD, baço não palpável. Sem sinais de irritação peritoneal. Observado discreto exantema em MS e tronco. EXAME DE ADMISSÃO Extremidades: frias com tempo de enchimento capilar de 3 seg. MMII: Lesão necrótica em região perimaleolar medial D com hiperemia e edema de permeio. SNC: Sem sinais de irritação meníngea. Pulsos centrais e periféricos? Sem diurese há mais de 6 horas!!! CASO CLÍNICO Conduta: Dieta zero Fase rápida: SF0,9% 20ml/kg em 30min CN O2 a 2l/min Ampicilina-Sulbactam 150mg/kg Controle rigoroso da diurese Hemograma + PCR + eletrólitos + hemocultura. 19/04/06: Evolução 6h Após um total de 6 FR (120ml/kg) e início de Dopamina (5mcg/kg/min): 4 episódios de evacuações semi-líquidas e fétidas. Boa diurese, TEC 3-4s, PA 90x50 mmHg, algo sonolenta, FC 155 bpm e SpO2 100%. Conduta: H.V. manutenção (Holliday + 20%) e aumentado Dopamina 10mcg/kg/min. Exames laboratoriais 19/04 Hb: 11,5 Hto: 33,3 Leuco: 16.900 (76 seg / 0 bast / 20 linf / 2 mono / 2 eos) Plaq: 233.000 Glic: 276mg/dl Uréia: 34 Creatinina: 0,6 TGO: 31 e TGP: 16 Na: 130, K: 3,3 e Cl : 97 PCR: 13,34 Hemocultura em andamento 20/04/06: Evolução 12h REG, hidratada, boa SpO2, 2 picos febris 38ºC. DU (9h) 3ml/kg/h, diminuição das evacuações. Pulsos palpáveis e com boa amplitude, TEC 4s. Rash exantematoso em tronco e MS Lesão necrótica perimaleolar medial D dolorosa, com sinais flogísticos e lesão adjacente inframaleolar úmida com pontos purulentos e halo hiperemiado. 20/04/06: Evolução 12h Conduta: Dieta branda Reduzido Dopamina 7,5mcg/kg/min Mantido Ampicilina+Sulbactam Gasometria arterial (acidose metabólica), eletrólitos (normais) e PCR (15,41). Rx MID: sem fratura, discreto edema de partes moles 20/04/06: Evolução 18h Discreta melhora clínica Rash exantematoso em tronco e MS Mantém lesão perimaleolar medial D Conduta: Desbridamento químico com colagenase, elevação do membro e troca de antibiótico para Clindamicina 40mg/kg/dia IV. 21/04/06: Evolução Estável hemodinamicamente 2 picos febris (37,8 e 38,5°C) Progressão do rash para MMII Sem melhora da lesão em tornozelo D Conduta: parecer da Cirurgia Pediátrica: manter desbridamento químico e suspenso Dopamina. 22/04/06: Evolução 1 pico febril (37,8ºC) Piora da lesão perimaleolar D: extensão da área necrótica e saída de secreção purulenta, pulsos palpáveis. Rash discreto em tronco e MS com aspecto “escarlatiforme?” Conduta: parecer Cirurgia Pediátrica: desbridamento cirúrgico? 22/04/06: Evolução Realizado desbridamento cirúrgico de tecido desvitalizado (pele necrótica) sem intercorrências. Transferência p/ DIP. 24 a 27/04/06: Evolução DIP Sem intercorrências Hemocultura negativa Hemograma normal e PCR 0,74 (25/04) Clindamicina 40mg/kg/dia IV por 7 dias Alta hospitalar em 27/04/06 com Cefalexina 50mg/kg/dia VO (3 dias) Retorno ambulatorial em 03/05/06 SÍNDROME DO CHOQUE TÓXICO DEFINIÇÃO Doença multissistêmica aguda caracterizada por febre alta, hipotensão, vômitos, diarréia, mialgias, alterações SNC, hiperemia conjuntival, língua em framboesa e exantema eritematoso. EPIDEMIOLOGIA Mulheres em período menstrual (tampões vaginais) 1978 (Todd e col.): Staphylococcus aureus 1982: 1700 casos notificados CDC Crianças e adultos Ambos os sexos ETIOLOGIA Staphylococcus enterotoxina Streptococcus aureus: TSST-1, pyogenes: exotoxina pirogênica BGN: endotoxinas Colonização nasal (S. aureus), sinusite, traqueíte, pneumonia, empiema, infecção de feridas, abscesso, celulite, fasciíte, osteomielite, queimaduras, bacteremia primária, etc FISIOPATOLOGIA Toxinas agem como superantígenos estimula linfócitos e celulas endoteliais mediadores endógenos (TNF e IL-1) Mediadores inflamatórios causam extravasamento dos capilares diminuição do volume intravascular hipotensão diminuição RVP e aumento DC / necrose tecidual A disfunção de múltiplos órgãos associa-se ao grau de severidade da hipotensão. Manifestações Clínicas Febre Hipotensão Vômitos/Diarréia Hiperemia conjuntival Língua em framboesa Exantema/Enantema Alteração SNC, sem sinais focais Leucocitose Plaquetopenia Alterações na função hepática e/ou renal Elevação da creatinofosfoquinase “Diagnóstico” ClínicoEtiológico aureus Toxina pyogenes Endotoxina CIVD Exotoxina pirogênica Escarlatini- Escarlatiniforme forme Língua em Língua em framboesa framboesa Leve Leve Foco Abscesso Ausente Rash Orofaringe TSST-1 BGN Necrose Purpúrico normal Severa Critérios diagnósticos: S.aureus MAIORES: MENORES: Febre (38,9°C); Hipotensão (PAS); RashDescamação (7-10d) Enantema; plaquetopenia (menor 100.000/mm3); alterações TGI (diarréia/vômitos) / SNC / renal / hepática; mialgia (elevação CPK) Todos maiores e no mínimo 3 menores Critérios Diagnósticos: S.pyogenes MAIORES: Hipotensão ou Choque MENORES: Rash; alteração renal / hepática; CIVD; SDRA; tecido necrótico mínimo. 1 maior e no mínimo 2 menores Caso definido (isolamento do agente) X Caso provável DIAGNÓSTICO Critérios clínicos Exames laboratoriais: leucocitose, plaquetopenia, elevação das escórias nitrogenadas / transaminases / CPK Hemoculturas: via de regra são negativas (S. aureus) ou positivas em menos que 50% dos casos (S. pyogenes) Identificação de foco infeccioso DIAGNÓSTICO DIFERENCIAL S. aureus X S. pyogenes Choque Séptico Stevens-Johnson Sd. Mucocutâneas Leptospirose Kawasaki TRATAMENTO NÃO ESQUECER: Paciente chocado!!!! Atenção para os primeiros 20-30min!!!! Fluidoterapia agressiva (SF0,9%) Cuidados intensivos se necessário (VM, PVC, …) Antibioticoterapia empírica/específica: Clindamicina; Cefalosporinas de 3ª geração; Aminoglicosídeos PROGNÓSTICO Favorável Depende da idade e patologias associadas Risco de recidivas (menor gravidade) Taxa de mortalidade 5 - 30% CONCLUSÃO Critérios diagnósticos da paciente: hipotensão / choque, rash e trauma local fechado com presença de tecido necrótico 72-96h antes. SÍNDROME DO CHOQUE TÓXICO POR S. pyogenes PROVÁVEL “O choque e a falência de múltiplos órgãos são mediados por toxinas disseminadas hematogenicamente“ Obrigada!
Download