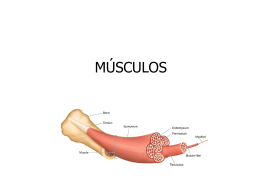
CEFAC CENTRO DE ESPECIALIZAÇÃO EM FONOAUDIOLOGIA CLÍNICA MOTRICIDADE ORAL DISFUNÇÃO TEMPOROMANDIBULAR CAUSAS E EFEITOS LUCIANE MORIMITSU LONDRINA 2000 1 RESUMO Este estudo teórico pretende abordar as várias causas e efeitos que desencadeiam disfunção na articulação temporomandibular. Pode-se observar que a maioria dos autores, relacionam o pico da manifestação em dor e desconforto, que geralmente são ocasionados nos momentos de tensão, preocupação, agitação e estresse do trabalho cotidiano. Cabe ao fonoaudiólogo reeducar os padrões neuromusculares orofaciais, detectados na verificação quanto a postura, tonicidade, mobilidade e motricidade, envolvendo o repouso e as funções estomatognáticas, além de problemas auditivos e de voz. A disfunção temporomandibular pode ser ou não conseqüência de maloclusão, o que torna necessário compreender as situações em que ocorrem a sintomatologia, bem como, os aspectos a serem investigados nas suas origens. Os ortodontistas, psicólogos, fisioterapeutas, otorrinolaringologistas e neurologistas podem contribuir para que a pessoa possa ser reabilitada, dentro de uma visão mais integradora possível. 2 ABSTRACT This theoretical study intends to approach the several causes and effects on the temporomandibular articulation. It can be observed that most part of the authors, relate the peak of manifestation of pain and discomfort, which are generally occasioned in moments of tension, worry, agitation and stress of the daily work. It’s due to the physiotherapist to re-educate the facial neuromuscular standards, detected in the verification in relation of the posture, tonic, mobility and motive power, involving the rest and the stomach functions beyond the audible and voice problems. The temporomandibular dysfunction can or cannot be consequence of the inadequate occlusion which becomes necessary to understand the situations that occur the symptomalogy, as well, as the aspects to be investigated in its origin. The orthodontists, psychologists, physiotherapists, otolaryngologysts and neurologists can contribute so that a person can be rehabilitated, in the most integrated possible view. 3 AGRADECIMENTOS Agradeço a Deus por ter colocado pessoas maravilhosas em minha vida, principalmente no decorrer do meu curso, pois se prestaram em estímulos e auxílios para que a minha jornada se concretizasse. A essas pessoas o meu carinho. Que o Pai Celestial, meu eterno companheiro, derrame bênçãos a todos. 4 SUMÁRIO 1. INTRODUÇÃO................................................................................................................06 2. ARTICULAÇÃO TEMPOROMANDIBULAR...............................................................07 2.1 Função da Articulação Temporomandibular .......................................................08 2.2 Dor..............................................................................................................................09 2.3 Movimentos da Articulação Temporomandibular...............................................10 2.4 Sistema Neuromuscular .........................................................................................12 2.5 Músculos e suas Funções......................................................................................13 2.6 Superfícies e Pressões Oclusais ..........................................................................15 2.7 Periodonto .................................................................................................................16 2.8 O Princípio da Disfunção Temporomandibular ...................................................17 3. ETIOLOGIA DA DISFUNÇÃO TEMPOROMANDIBULAR.......................................18 4. SINTOMATOLOGIA DA DISFUNÇÃO TEMPOROMANDIBULAR........................21 5. TRATAMENTO................................................................................................................26 5.1 Fatores que Influenciam o Resultado do Tratamento das Disfunções da Articulação Temporomandibular e Musculares........................34 6. DIAGNÓSTICO DIFERENCIAL ...................................................................................35 7. CONSIDERAÇÕES FINAIS ..........................................................................................37 8. REFERÊNCIAS BIBLIOGRÁFICAS............................................................................39 5 1. INTRODUÇÃO A proposta desta pesquisa é levantar as causas e os sintomas da disfunção da articulação temporomandibular (ATM). A ATM realiza movimentos complexos e estão relacionados com as funções de mastigação, deglutição, fonação e postura; quando alterados sejam por pressões e alterações oclusais, traumatismos, doenças no periodonto, tensões entre outras, trazem efeitos negativos para a musculatura e interfere na articulação dos órgãos fonoarticulatórios. Vale salientar que as causas que levam às Disfunções Temporomandibulares (DTM) são multifatoriais, segundo afirmações de vários autores pesquisados. Muitas vezes cabe a nós fonoaudiólogos observar e ou suspeitar da DTM através da conversa em anamnese. Conhecendo suas causas e efeitos, podemos alertar, orientar e encaminhar o paciente para profissionais de áreas afins como a Ortodontia, Otorrinolaringologia, Neurologia, Audiometria, Fisioterapia e Psicologia. Tendo esta visão podemos fornecer aos nossos pacientes esclarecimentos quanto a procura do diagnóstico e a diminuição do sofrimento da dor e ou desconforto, pois a dor é uma sensação desagradável, que causa aflição. A sensação dolorosa quase sempre produz um comportamento diferente, tende ao isolamento e a pouca socialização. O indivíduo com dor impede de conciliar o sono ou tem sono irregular e descontínuo. A dor é um constituinte da sensação geral de desconforto e é um dos propósitos que impede o ser humano de sentir alegria, de se divertir e de viver a vida com prazer. 6 2. ARTICULAÇÃO TEMPOROMANDIBULAR O sistema estomatognático identifica um conjunto de estruturas bucais que desenvolvem funções comuns, tendo como característica constante a participação da mandíbula. Será enfocada a articulação temporomandibular como um dos elementos básicos para que ocorra um movimento sinérgico da mandíbula. SPAHL e WITZIG (1995) definem ATM como uma “articulação de movimento de compressão”, é um arranjo de bola - e - concavidade com um disco colagenoso interposto entre a bola, a cabeça do côndilo e a concavidade, uma depressão na base do osso temporal chamada de fossa glenóide. Juntamente com esses autores, DOUGLAS (1988) prossegue afirmando que o disco é bastante flexível e elástico e atua como um estabilizador para a cabeça do côndilo, quando se translada durante o movimento de abertura pela superfície posterior da eminência, ou tubérculo. Ele está ligado anteriormente ao ventre superior do músculo pterigóideo lateral e posteriormente ao ligamento que parece uma tira de borracha, região bilaminar. A região é altamente enervada e vascularizada. Entre a superfície superior do disco e o fundo da fossa, a superfície inferior do disco e a cabeça capitular do côndilo há dois espaços sinoviais, contêm líquido sinovial que atua como um lubrificante para facilitar o movimento do disco do côndilo durante os movimentos de rotação e de translação da articulação. 7 2.1 Função da Articulação Temporomandibular DOUGLAS (1988) destaca que o funcionamento das ATMs é sincrônico e harmônico que trabalham como unidade. A fisiologia temporomandibular é relacionada à função neuro-muscular mandibular, função oclusal e periodontal, tanto nos movimentos vazios como nos friccionais. SPAHL e WITZIG (1995) descrevem: quando a boca é aberta, o côndilo gira e quase imediatamente começa sua translação até a porção anterior da fossa glenóide. Devido à tensão proporcionada pelos músculos e pela cápsula articular dura e fibrosa, sempre há uma força compressora exercida pela cabeça do côndilo sobre o disco infra-articular, mesmo nas posições de abertura e durante o repouso. Desta forma, o disco e os compartimentos sinoviais superior e inferior devem servir não só para lubrificar e estabilizar, como atuar absorvedor de forças compressoras da cabeça do côndilo. Essas forças de “compressão” são extremamente intensas durante a oclusão, mastigação e no bruxismo. Estando presentes também durante a abertura e nas posições de repouso. Durante a abertura, a tensão nos ligamentos elásticos da região bilaminar tornam-se cada vez maior, quando o côndilo e o disco deslizam para baixo do vértice do tubéculo. No fechamento, ocorre a ação contrária com o côndilo, o ventre superior do pterigóideo lateral contraindo coordenadamente no fechamento, fornece a tensão que mantém o disco interposto entre o côndilo e a fossa, contra atuando com a tensão do ligamento posterior estirado. O paciente começa a “luxar o disco” quando a relação disco-côndilo fica comprometida, ligamento posterior 8 superestirado ou rompido, com pouca ou nenhuma potência elástica, e ou quando o ventre superior espasmódico do músculo pterigóideo lateral fica incapaz de coordenar a contenção na velocidade correta. 2.2 Dor A dor na região facial e cabeça são as principais queixas nas desordens temporomandibulares. SPAHL e WITZIG (1995) relatam que a dor e o desconforto muitas vezes associam-se ao “click” que é expresso pelo paciente em termos de sensibilidade crônica do músculo ou cefaléia do tipo ATM de graus variáveis. Essas cefaléias e dores faciais resultam de duas fontes: problemas intra e extracapsulares. Os problemas intracapsulares denotam formas avançadas de má articulação das ATMs e degeneração. O “click” normalmente é o primeiro estágio desses processos degenerativos. Mas nem todo paciente que apresenta “click” está com degeneração grave da articulação, muitos continuam a ter uma piora lenta do estado e alguns têm desvios até o ponto de romper os ligamentos posteriores. Ter discos perfurados ou “travamento” representa o estágio final do processo. Alguns profissionais acham que é tratável com cirurgia. Os problemas mais observados são os de envolvimento extracapsular, que significa músculos. Os músculos tem que trabalhar numa extensão favorável na função para eficiência máxima. Sempre que eles têm que trabalhar demais ou de um modo para o qual não são destinados, geralmente resulta em dor e fadiga. 9 Uma perda da dimensão vertical, apresentando os músculos muito fechados ou a mandíbula muito retraída, que fazem com que os músculos trabalhem ineficazmente em termos bioarquitetônicos, pode produzir circunstâncias que resultam no funcionamento inadequado do sistema mastigatório e que em geral significa dor. Também podem levar ao deslocamento súpero-posterior do côndilo e causar invasão condilar na região bilaminar, levando a problemas intracapsulares. 2.3 Movimentos que se Processam na Articulação Temporomandibular A mastigação, deglutição, fonação e postura dependem de movimentos complexos da ATM. São apresentados por DOUGLAS (1988), dois tipos principais de movimentos articulares: MOVIMENTOS DE TRANSLAÇÃO: durante a abertura da boca, é produzido pela contração do músculo pterigóideo lateral (ou externo) e no fechamento bucal, pela contração do temporal. O deslocamento do côndilo é acompanhado pelo menisco ao longo da cavidade glenóide. MOVIMENTOS DE ROTAÇÃO: o côndilo gira na parte inferior da articulação, abaixo do disco, em torno de um eixo de rotação no centro do côndilo e colo. Durante a abertura da boca é a contração dos músculos supra-hióideos que provoca a rotação do côndilo e no fechamento são os músculos elevadores, principalmente o temporal. 10 MOLINA (1989) detalha que a ATM pode realizar movimentos complexos: no plano sagital (de abertura e fechamento), no plano horizontal (movimentos de lateralidade, protrusivos e retrusivos), no plano frontal são como os que ocorrem durante o ciclo mastigatório; movimentos bordejantes extremos, ocorrem durante a mastigação de alimentos duros e volumosos; movimentos intrabordejantes, podem ocorrer durante deglutição, mastigação de alimentos mais suaves e no próprio ciclo mastigatório. HOWAT, CAPP e BARRET (1992) descrevem 3 movimentos mandibulares: - Movimentos Funcionais da mandíbula, ocorrem durante a fala, mastigação e deglutição. - Movimentos Parafuncionais da mandíbula, são freqüentes e incluem: contato dente a dente (bruxismo e apertamento); dente contra tecidos moles (mordedura de lábio, sucção de polegar); contato de tecido mole contra tecido mole (deglutição atípica, postura da mandíbula); e dentes contra objetos estranhos (morder lápis). - Movimentos Disfuncionais da mandíbula, são movimentos prejudicados ora por desarranjo do disco articular da ATM ora por hiperatividade dos músculos da mastigação. As características morfo-funcionais da ATM só é definida ao redor dos 7 a 10 anos de idade, salienta DOUGLAS (1988). 11 2.4 Sistema Neuromuscular O sistema neuromuscular é constituído de nervos e músculos. Para mover a mandíbula e permitir um funcionamento efetivo, dependem da contração discriminatória dos vários músculos da cabeça e do pescoço. DOUGLAS (1988) e MOLINA (1989) referem que o sistema neuromuscular forma a parte ativa do aparelho estomatognático e tem a finalidade de proteção dos componentes deste aparelho, especialmente as ATMs do trauma interno ou externo. Este sistema é formado pelos proprioceptores do periodonto, ATM, músculos, ligamentos, mucosa, região perioral, cerebelo, córtex, mesencéfalo, nervos V, VII, IX, Xl e os músculos da mastigação, deglutição, respiração, fonação e postura. É retroalimentado pela informação reflexa sobre o grau de pressão, tipo de contatos oclusais, número de dentes em contato, dimensão vertical, através de terminações nervosas que partem dos proprioceptores periodontais e articulares. Depois de receber a informação, circuitos reflexos partem dos proprioceptores através do V par craniano, atingem sua porção sensitiva do mesencéfalo e o núcleo espinhal. O córtex está relacionado com atividades conscientes, tais como contato prematuro após restaurações, bruxismo diurno, desenvolvimento da oclusão quando ocorrem novos contatos oclusais à medida que irrompem mais dentes em novas posições funcionais. 12 2.5 Músculos e suas Funções Para DOUGLAS (1988), SAVALLE (1988), MOLINA (1989), ASH, RAMFJORD, SCHIMIDSEDER (1998), o sistema neuromuscular trata-se de um conjunto de músculos esqueléticos onde sua função depende da ação motora do Sistema Nervoso Central (SNC). Segue uma síntese da função dos músculos mastigatórios: MÚSCULOS ELEVADORES: - TEMPORAL: além da elevação da mandíbula, faz a contração dos feixes anteriores, na abertura máxima e os feixes posteriores na retração da mandíbula, atua no deslocamento contralateral. Seus fascículos dorsais são contraídos na translação da oclusão e os ventrais na rotação. Este músculo determina o tônus muscular na posição postural da mandíbula. - MASSÉTER é um músculo elevador, contribui para a projeção anterior e lateralidade da mandíbula. - PTERIGÓIDEO MEDIAL: localizado paralelamente ao masséter, também elevador e age de conjunto com o masséter na protrusão e lateralidade da mandíbula com boca fechada. MÚSCULOS DEPRESSORES: - PTERIGÓIDEO-LATERAL: além da depressão, projeta a mandíbula para frente e nos movimentos de lateralidade, com contração unilateral (do lado ativo) e relaxamento contralateral (do lado passivo). - DIGÁSTRICO: faz parte dos músculos supra-hióideos. É depressor e produz a retropulsão da mandíbula. Na abertura da boca, o pterigóideo lateral inicia 13 e o digástrico segue-o. - GENI-HIÓIDEO: também é supra-hióideo e depressor da mandíbula. Quando a boca está ocluída, o hióideo é puxado para cima, diminuindo o soalho da boca, o que facilita a deglutição. Também é retropulsor da mandíbula. - MILO-HIÓIDEO: quando o hióideo está fixo, deprime a mandíbula. MÚSCULOS AUXILIARES: Estes músculos relacionados não são considerados como músculos mastigatórios, mas participam ativamente das funções estomatognáticas: - BUCINADOR: a comissura labial puxa o alimento e os lábios e bochechas comprimem, fundamental na sucção e mastigação oferecendo uma maior resistência vestibular para o bolo alimentar. - ORBICULAR DOS LÁBIOS: é importante na sucção. Produz fechamento e projeção dos lábios para a frente. - ZIGOMÁTICO MAIOR e ZIGOMÁTICO MENOR: puxam a comissura labial e o lábio superior para cima e para fora. MOLINA (1989) divide os músculos do aparelho estomatognático em três grupos principais: 1- os músculos longos e grossos como: esternocleidomastóideo, trapézio, escaleno e esplênio são localizados atrás da cabeça e ao longo do pescoço, servem para compensar e executar os movimentos da cabeça, principalmente a manutenção de sua posição vertical sobre a coluna vertebral superior e as ATMs. 2- os músculos curtos como: pterigóideos laterais e mediais estão relacionados com os movimentos do côndilo. 3- os músculos intermediários como: masséter e temporal são relacionados 14 de forma primária com os movimentos da mandíbula e de forma secundária com os movimentos condilares. ASH, RAMFJORD e SCHMIDSEDER (1998) incluem ainda os músculos associados aos sintomas auditivos, como: músculo tensor do véu palatino, tensiona o palato mole e abre o conduto auditivo. O único músculo do palato mole inervado pelo nervo mandibular; o músculo tensor do tímpano recebe fibras nervosas motoras do nervo mandibular; o músculo elevador do véu palatino, eleva o palato mole, estreita o istmo do conduto e estreita a abertura faríngea. O músculo é inervado por um ramo faríngeo de nervo vago. Quando a faringe está em repouso, o orifício do conduto auditivo está normalmente fechado e durante a deglutição, o orifício se abre com a elevação do paIato. “A restrição dolorosa durante a abertura da mandíbula e o bocejo, e o fechamento da mandíbula durante a deglutição, podem prevenir a equalização da pressão intratimpânica causando a sensação de plenitude nos ouvidos, assim como de entupimento e dificuldade em ouvir" (ASH, RAMFJORD e SCHMIDSEDER 1998, p.11). 2.6 Superfície e Pressões Oclusais A oclusão dentária é a justaposição das arcadas dentárias e as forças que se delimitam entre os dentes quando em contato. Douglas (1988), considera alguns requisitos para a oclusão ideal: que os 15 contatos sejam concomitantes e fixos entre os dentes na posição intercuspideana; que haja trabalho pelo maior número de dentes; que a resultante das forças oclusais siga uma direção axial para as estruturas de suporte do dente; que exista um equilíbrio funcional com as ATMs, e o sistema neuromuscular da mandíbula. A maior força é exercida sobre os molares, e a menor sobre os incisivos, que varia de um indivíduo para outro. A força aplicada nos dentes de pessoas que comem alimentos mais moles é menor e o que comem alimentos duros, fibrosos, cozimento menor ou alto conteúdo de fibras, exerce força maior. 2.7 Periodonto A parte ativa do periodonto na dinâmica estomatognática é o ligamento periodontal. Existem vários tipos de receptores como os mecano-receptores encapsulados que são excitados pelo deslocamento do dente dentro do alvéolo. Os mecano-receptores periodontais por via reflexa, são os que controlam a intensidade da contração muscular e a força mastigatória. A maior parte das forças oclusais são transmitidas ao osso alveolar mediante tensão desenvolvida pelas fibras do periodonto. DOUGLAS (1988) e MOLlNA (1989). 16 2.8 O princípio da Disfunção Temporomandibular A musculatura mastigatória é a primeira estrutura afetada quando há disfunção na ATM. Segundo D'AGOSTINO (1988) e AI (1995), o sistema mastigatório é composto de ATM , grupo de músculos da cabeça , do pescoço e, incluindo os mastigatórios, o sistema nervoso , a dentição da maxila e mandíbula , formam a oclusão. Quando ocorrem alterações estruturais nas ATMs, os músculos mastigatórios podem ser excessivamente tensos devido ao estímulo anormal do sistema nervoso central ou ao estímulo periférico inadequado, levando movimentos limitados das ATMs, mobilidade e as dores de dente. Quando a oclusão muda devido à perda dentária ou atrição excessiva, deslocamento do côndilo e limitada mobilidade na ATM, os músculos são forçados a suportar cargas excessivas e a executar atividades desbalançadas. Quando a relação neurofisiológico necessária e mecânica independentes são rompidas, resultam dores de cabeça e facial, movimentos mandibulares limitados e sons na ATM. PLANAS (1988) descreve que o aparelho mastigatório só entra em funcionamento durante o ato da mastigação, que dura aproximadamente uma hora por dia. Nas demais horas do dia, a boca está em repouso funcional e mantém um espaço livre fisiológico que impede o contato das faces oclusais, dos dentes inferiores com os superiores. Só unem em cêntrica com intervalos regulares, para realizar deglutição de saliva. 17 3. ETIOLOGIA DA DISFUNÇÃO TEMPOROMANDIBULAR Para POSSELT (1952), SEATON (1979), D'AGOSTINO (1988), GIODANI e NÓBILO (1995), AI (1995), ARNETT, MILLAN e GOTTESMAN (1997), a desarmonia oclusal provoca tensões sobre as ATMs, causando desvios da linha média e/ou a perda da dimensão vertical, que pode ser anterior ou posterior e uni ou bilateral. AI (1995) complementa ainda restaurações com coroas ou próteses. Nas opiniões de RAMFJORD (1977) e SEATON (1979), uma interferência oclusal pode ser o desencadeante para a prática do bruxismo, principalmente quando for combinado com tensão nervosa. Tem sido considerados por vários autores SEATON (1979), D'AGOSTINO (1988), AI (1995), ARNETT, MILLAN, GOTTESMAN (1997), ASH, RANFJORD, SCHMIDSEDER (1998) como sendo fatores etiológicos na DTM, os microtraumatismos crônicos associados com apertamento dental e bruxismo, considerado como atividades parafuncionais, que podem ser agravados por estresse e ansiedade. No tratamento de alguns distúrbios mentais com o uso de lítio, levam a formas agressivas de bruxismo. McDONALD (1977) relata que o bruxismo, de modo geral é considerado um hábito oral das crianças, que é uma disfunção que consta em triturar ou ranger os dentes. O efeito deste hábito é notado mais normalmente à noite, e se for praticado por um período prolongado, poderá levar ao desgaste dos dentes decíduos e ou nos 18 permanentes. Quando for prolongado até a idade adulta, podem acarretar problemas de doença periodontal e até mesmo de ATM. Descrito por ASH, RAMFJORD e SCHMIDSEDER (1998), além do traumatismo agudo na ATM, existem traumas por acidente de automóveis, esportes de contato, abertura prolongada da boca durante tratamento dentário, intubação durante anestesia geral e mordida acidental e dolorosa em objetos duros. Para SEATON (1979), os fatores hereditários também são importantes quanto a resistência da enfermidade e dos estados patológicos. Um fator fisiológico pode ser a uma enfermidade sistêmica, como uma cirurgia grande recente, ou uma infecção do ouvido médio. MONSON, WRIGHT e McGRANE (1985) citaram qua a diminuição da dimensão vertical, conseqüência do desgaste excessivo ou da perda dos dentes, poderia desviar os côndilos retro-superiormente, que por compressão poderiam atingir estruturas referentes aos ouvidos e produzir distúrbios, principalmente a perda da audição. Em pesquisa por ARLEN (1983), observou que a inervação do músculo tensor timpânico é um ramo do nervo que vai ao músculo pterigóideo medial, ambos sendo originários do mesmo blastema, na vida embrionária; padrões neurais devem ter sido estabelecidos dentro do tronco cerebral, onde os movimentos da mandíbula e dos ossos do ouvido são integrados. Cita ainda que a síndrome otomandibular é caracterizada pela dor dentro e ao redor dos ouvidos, plenitude, perda de audição, perda de equilíbrio e tinitus. Na pesquisa de GIODANI E NÓBILO (1995), os sinais encontrados são normalmente associados ao estado de contração muscular. Efeitos reflexos sobre o 19 tensor do tímpano e tensor do véu do paladar por irritação do nervo trigêmio é que geram zumbido e surdez, nos casos de disfunção do sistema mastigatório. POSSELT (1952) e SEATON (1979) relatam que o fator psicológico ou trauma psicológico podem ser desencadeantes originalmente por estresse ou da instalação aguda de sintomas das ATMs por dificuldades matrimoniais, familiares e financeiras. A maioria dos pacientes com DTM são mulheres e de idade mediana (ao redor dos 40 anos) e podem estar relacionado com transtornos hormonais. Segundo D’AGOSTlNO (1988) podem ser causadas por patologias das próprias ATMs: tumores, fraturas, anquiloses (diminuição ou impossibilidade absoluta de movimentos em uma articulação naturalmente móvel), luxações (deslocamento permanente das superfícies que compõem uma articulação e que, assim, perdem suas relações anatômicas normais). DIBBETS (1977) discute as relações existentes entre disfunção craniomandibular e o crescimento da cabeça, bem como sua posição, a lordose ou a cifose , a inclinação da cabeça no plano sagital e a morfologia da face. O tipo de respiração nasal ou pela boca traz conseqüências para a morfologia. 20 4. SINTOMATOLOGIA DA DISFUNÇÃO TEMPOROMANDIBULAR SEATON (1979) e outros autores SPERANDÉO (1987), PLANAS (1988), HOWAT, CAPP e BARRET (1992), AI (1995), BEVER e STEENKS (1996), descrevem sinais e sintomas da disfunção da ATM: 1. RUÍDO - O ruído dos côndilos durante a abertura e fechamento da boca, pode estar ou não relacionada com dor e movimentos limitados de mandíbula. - Estalo: ocorre um choque durante o movimento de abertura e fechamento da boca de forma descoordenada entre o menisco e o côndilo. O músculo pterigóideo externo é o que evita o choque e age nos movimentos de protrusão e lateralidade, puxando o côndilo para baixo e para a frente. - Salto: é um movimento não uniforme de abertura e fechamento da boca e o côndilo parece dar pequenos saltos. - Crepitação: é um som “de areia” na ATM, já representa um processo degenerativo das partes da ATM. 2. DOR - geralmente acompanhada por ruídos. A dor aumenta durante estresse emocional ou após ingestão de alimentos duros. - “Trigger” é uma concentração de dor nos músculos, que pode acometer o músculo temporal, pterigóideo externo, pterigóideo interno, nuca e fronte. 3. VERTIGEM - se manifesta quando o paciente se encontra parado e há sensação de movimento de rotação ou queda. O desarranjo oclusal pode causar vertigens. Durante a mastigação, os côndilos comprimem anormalmente as paredes posteriores da cavidade glenóide, que com o esforço provocado é transferido ao 21 ouvido médio e poderá traumatizar os ossículos do ouvido, trompa de Eustáquio e sistema neurovascular. Em conseqüência poderá surgir zumbido no ouvido, diminuição da audição, vertigens e náuseas. 4. ESPASMO MUSCULAR - uma má oclusão acarreta hiperatividade nos músculos mastigadores, e os espasmos dos músculos elevadores da mandíbula causa o trismo, que é o fechamento involuntário da boca. O fator predisponente cria condições propícias para que ocorra desencadeante em forma de espasmo muscular. Como conseqüência a um estresse que contrai os músculos mastigadores e o bruxismo, durante o sono. Podendo ter dor próxima à ATM, generalizando por toda a cabeça, nuca, fronte, olhos, além de vertigens, náuseas e dificuldade para mastigar. Após o trauma agravante do tecido mole, ocorrem vários sintomas citados pelos autores ARNETT, MILLAN e GOTTESMAN (1998) como: imobilização das articulações, vasoconstrição, disfunção muscular, atrofia muscular, alterações osteoporóticas no osso e distrofia do reflexo simpático, que tem sido determinado como sucedendo na face e causando imobilização prolongada e dor na ATM. Para BOEVER e STEENKS (1996) os sintomas neuromusculares compreendem: ranger dos dentes, hábito de cerrar os dentes, vícios da postura de cabeça e pescoço, hábitos errados de deglutição com interposição da língua, deslocamento consciente da mandíbula para a frente, vícios posturais devido à profissão, posição durante o sono com apoio para a mandíbula e com pressão unilateral excessiva, hábitos nocivos (parafuncionais) como: uso do cachimbo, hábito de roer unhas, etc. Fatores psicológicos podem ser provocada direta ou indiretamente o aumento 22 de tônus muscular, importante ser observada pois diminuem a capacidade de adaptação periférica diante dos estímulos oclusivos. Para PLANAS (1988), a dor é relacionada a desequilíbrios de oclusão e apresenta: - dor articular no lado do trabalho com predomínio mastigatório unilateral produzindo um aumento do côndilo deste trabalho, que comprime a cavidade traumatizando-a; - a dor os induz a comer pelo outro lado mas o desequilíbrio existente os impede ou dificulta. - ângulo funcional mastigatório sempre é menor no lado da dor, do trabalho. - a linha média interincisiva inferior e toda a mandíbula, apresenta um desvio moderadamente exagerado para o lado de trabalho que corresponde à ATM lesionada. O exame da face mostra maior volume muscular do lado de trabalho. KOOLE (1996) descreve que a calcificação do ligamento estilo hióideo ou a hipertrofia do processo estilo-hióideo podem acarretar um complexo sintomático que também é conhecido como síndrome de Eagle, freqüentemente manifestada através de dor de ouvido, de sensação de corpo estranho na garganta e ou dor. SEATON (1979), D'AGOSTINO (1988), AI (1995) citam os sintomas da disfunção que manifestam na cabeça, no rosto e no pescoço. São os seguintes: - dor frontal - dor temporal uni ou bilateral - dor no vértice 23 - dor occiptal - dor preauricular - dor na base do crânio - dor nos selos maxilares e no arco zigomático - dor nos dentes, gengivas, língua e região palatina - dor no ângulo da mandíbula - dor neurálgico do maxilar superior, mandíbula e pescoço - dor nas bochechas - dor na musculatura para e pré vertebral-cervical - formigamento das mãos e pés - dor cervical irradiado perto dos ombros, costas, e peito - inchaço na mucosa oral e bordas laterais da língua - sudorese Sintomas do ouvido: - dor nos ouvidos e ao redor - sensação de tamponamento - vertigem - náusea - hipoacusia, incidência de queda auditiva nas freqüências agudas, - recorrendo à característica de trauma acústico - zumbido - delírios Sintomas do olho: - dor no olho e ao redor 24 - sensação de ardor - dor supra e infraorbitário - nistagmo (movimento lento dos olhos para um lado e retorno rápido à linha média. No nistagmo, a fase lenta é produto de impulsos labirínticos, enviados aos núcleos dos músculos oculares no tronco central, e a fase de retorno rápido está regulada pelo sistema nervoso central). OKESON (1992) discrimina a dor e disfunção como os dois sintomas que podem ser observados. A dor muscular pode variar de um dolorimento leve até um desconforto extremo. É chamada mialgia quando a dor se origina nos tecidos musculares. Ela surge do aumento nos níveis de atividade muscular. Os sintomas são relacionados com fadiga muscular e espasmo. A disfunção é um sintoma associado com desordens nos músculos mastigatórios que é uma diminuição no grau de movimento mandibular. A maloclusão repentina ou súbita é uma das disfunções. Lembrando que esta maloclusão é o resultado e não a causa do mio espasmo. 25 5. TRATAMENTO OKESON (1992) categoriza o tratamento entre 1 ou 2 tipos: tratamento definitivo ou terapia de suporte. - TRATAMENTO DEFINITIVO O tratamento definitivo se refere aos métodos que são direcionados no sentido de eliminar ou controlar os fatores etiológicos da desordem, ou seja, a maloclusão e estresse emocional, objetivando diminuir a hiperatividade muscular. Dentro do tratamento definitivo a terapia oclusal que visa alterar a posição mandibular e ou os padrões de contato oclusal dos dentes, divide em 2 tipos : podendo ser reversível (altera a condição oclusal temporariamente e é conseguida com uso de aparelhos oclusais). Aparelho de relação cêntrica ou relaxamento muscular é utilizado para posicionar a relação cêntrica dos côndilos. Este relacionamento é mantido enquanto o aparelho estiver em uso. Outra terapia oclusal é a irreversível, é aquela que altera permanentemente a condição oclusal e ou a posição mandibular, como os desgaste seletivo dos dentes, procedimentos restauradores que modificam a condição oclusal, tratamentos ortodônticos e cirurgias ortognáticas. A placa mio-relaxante em alguns casos pode não proporcionar alívio dos sintomas associados com hiperatividade muscular, demonstrando que o fator etiológico principal não está associada com a oclusão ou posição mandibular, mas 26 sim, com o estresse emocional, e um tratamento para alterar esta situação deve ser indicado. Tipos de terapia para estresse emocional: - conscientização do paciente – o primeiro passo no tratamento é educá-lo em vistas ao relacionamento entre estresse emocional, hiperatividade muscular e seu problema (dor orofacial ou distúrbios funcionais do sistema mastigatório). Uma vez que os fatores estressantes são identificados, o paciente é encorajado sempre que possível a evitá-los (hábitos de apertamento e bruxismo, morder objetos e segurar a mandíbula numa posição incomum). A frequência e duração de permanência devem ser reduzidas, quando os fatores estressantes não podem ser completamente evitados. Terapia por relaxamento é dividida em 2 tipos: - terapia por relaxamento substitutivo – é uma substituição dos agentes estressantes ou uma interposição entre eles na tentativa de diminuir seus impactos no paciente (prática de esportes, “hobbies” ou atividades recreativas). - Terapia para relaxamento ativo – reduz a atividade muscular. Quando um paciente é treinado a relaxar os músculos sintomáticos voluntariamente, o fluxo sangüíneo destes tecidos melhoram e os resíduos metabólicos que estimulam os nociceptores (receptores da dor) são eliminados. Dentre as técnicas de relaxamento são citadas: relaxamento progressivo (o paciente é induzido a relaxar as partes do corpo, tencionando os músculos e relaxando), auto hipnotismo, meditação, ioga, biofeedback (através do monitoramento eletromiográfico do estado de atividade ou relaxamento dos músculos por eletrodos de superfície). O masséter e o frontal são os mais freqüentes, biofeedback negativo 27 (os eletrodos são posicionados no masséter e conectados a um aparelho sonoro, de tal maneira que as atividades funcionais da fala e deglutição podem ocorrer sem disparar ou ter alguma resposta do aparelho. Se apertamento ou bruxismo ocorrerem o mecanismo de feedback é ativado e um som alto é ouvido). TERAPIA DE SUPORTE A terapia de suporte se refere aos métodos de tratamento que são direcionados no sentido de alterar nos sintomas do paciente e geralmente não é apropriada para um tratamento a longo prazo de desordem temporomadibular. São citados 2 tipos de terapia de suporte: aquela direcionada para o alívio da dor e outra para o alívio da disfunção. Terapia de suporte para dor são direcionadas no sentido de reduzir ou eliminar a dor. Podendo ser terapia farmacológica (analgésicos, tranquilizantes, anestésicos locais, antiinflamatórios e relaxantes musculares) e fisioterapia (térmica, resfriamento, elétrica, manipulação e relaxamento). A fisioterapia representa um grupo de ações de suporte que são utilizadas em conjunto com o tratamento definitivo. TERMOTERAPIA - utiliza o calor que aumenta a circulação na área aplicada, colocando-se uma toalha úmida aquecida, podendo ser mantida sobre o local da dor por 10 a 15 minutos, não excedendo 30 minutos. Ultra-som e diatermia são outros dois métodos de aplicar calor, atingindo camadas mais profundas. TERAPIA POR RESFRIAMENTO (Vapor Coolant) - o frio proporciona o relaxamento dos músculos que estão com espasmo, aliviando a dor associada. Pode ser aplicado gelo sobre a área sintomática mas não deve ser mantido no lugar por 28 mais de 5 minutos, com várias repetições. Vapor spray também é utilizado (spray cloreto etílico e o fluormetano). TERAPIA POR ESTIMULAÇÃO ELÉTRICA – geralmente dividida em: estimulação eletrogalvânica (EGS) e estimulação elétrica transcutânea (TENS) ambos os efeitos reduzem a dor nos tecidos musculares comprometidos. É um aparelho que gera impulsos elétricos rítmicos criando contrações involuntárias repetidas e relaxamento. Tanto a intensidade e freqüência destes estímulos podem ser variadas de acordo com o efeito desejado, que vão eliminando os espasmos e aumentando o fluxo sangüíneo nos músculos afetados. ACUPUNTURA - utiliza o sistema antinociceptivo do próprio corpo para reduzir a dor. A estimulação com agulha nos pontos de acupuntura causam uma descarga de endorfinas, bloqueando a transmissão de impulsos nocivos e reduzindo a sensação de dor. TERAPIA MANIPULATIVA - é dividida em 3 categorias: massagem, estiramento passivo do músculo e manipulação (tracionamento) da articulação. Massagem suave nos tecidos que recobrem a região dolorida pode normalmente reduzir a percepção da dor, praticados várias vezes ao dia. O alongamento passivo pode auxiliar no restabelecimento do comprimento normal e função do músculo, combinado com spray de resfriamento. Este alongamento não pode produzir dor, caso contrário, pode reforçar o espasmo. A manipulação passiva da articulação (tracionar) pode aumentar a mobilidade como também, inibir a atividade dos músculos que tracionam a articulação. Para manipular a ATM, coloca-se o polegar na boca do paciente sobre a superfície oclusal do 2º molar inferior no lado que vai ser tracionado, estabilizando a cabeça com outra 29 mão. O polegar coloca força para baixo no molar e mantida por vários segundos e em seguida aliviada, repete-se várias vezes. Esta tração não requer movimento translatório da mandíbula, fornecendo desta forma um alívio de carga na articulação, na posição de boca fechada. Em casos da tração da articulação produzir dor, deve-se suspender a tração e suspeitar de uma desordem inflamatória. TERAPIA DE RELAXAMENTO – é discutida em conjunto com estresse emocional. Terapia de suporte para disfunção é utilizado em pacientes com DTM associada ao sistema mastigatório. A terapia de suporte pode ser iniciada para auxiliar a estabelecer uma função mandibular normal, em conjunto com o tratamento definitivo. Esta terapia é dividida em : USO RESTRITIVO - são instruções que o paciente recebe para funcionar dentro de limites de movimentos indolores. Modificando a dieta para comer alimentos macios, pegar pedaços pequenos e comer vagarosamente, eliminar qualquer hábito oral, controlar apertamento e o bruxismo diurno. Dar instruções para deixar a mandíbula solta quando não estiver falando, mastigando ou deglutindo. A fixação prolongada do arco dental (placa) na maioria das vezes é contraindicada, podendo levar a uma contratura dos músculos elevadores. EXERCÍCIOS PASSIVOS - são aqueles que exigem pouca força ativa dos músculos. O treino consiste em olhar seus movimentos no espelho, evitando que o movimento disfuncional da mandíbula ocorra ao abrir a boca, segue um trajeto mais rotacional, com menos translação, poupando as interferências de disco. 30 EXERCÍCIOS ATIVOS - são aqueles que exigem mais força dos músculos. Indicados quando a mialgia não é a queixa principal. Podem ser indicados : alongamento assistido, resistência e apertamento. - São indicados exercícios de alongamento assistido quando há necessidade de reaver o comprimento do músculo. Este deve ser feito com força intermitente suave e gradualmente aumentada. O paciente deve ser alertado para comunicar qualquer desconforto. Caso a dor aparecer, o total da força é diminuído. O alongamento auxilia a diminuir os espasmos musculares quando associado com spray de resfriamento ou termoterapia. - Os exercícios contra resistência utiliza o relaxamento reflexo ou inibição recíproca. Estes exercícios utilizam o conceito de relaxamento reflexo para propiciar um aumento na abertura mandibular. O paciente é orientado a abrir a boca contra a resistência do punho do queixo, com isto promoverá relaxamento nos músculos elevadores, favorecendo um aumento na abertura mandibular. Repete-se 10 vezes, 6 vezes ao dia. Caso surgir dor, deve ser suspendido. - exercício de apertamento pode diminuir a atividade parafuncional noturna, é conseguida pedindo ao paciente apertar os dentes 5 segundos, em seguida relaxar, repetindo 10 vezes, 6 vezes ao dia. Se aparecer dor deve ser evitado. A pesquisa realizada por FELÍCIO (1994) cita a laserterapia como um dos tratamentos que consiste em melhorar a microcirculação, beneficiando a drenagem linfática, estimulação da liberação de substâncias como histamina, serotonina e bradicinina, bem como o metabolismo celular, que causa um efeito antiálgico, antiinflamatório, antiedematoso e normalizador circulatório. Esses efeitos 31 são ministrados com laser de hélio-neon e laser infravermelho (diodo) através do midlaser ou soft-laser. FELÍCIO (1994), destaca que a terapia miofuncional através da reeducação envolvendo a modificação de padrões anteriormente estabelecidos, implica na adequação das funções reflexo-vegetativas e da fonação. O equilíbrio muscular depende de como são realizados as funções, cuja normalidade implica na adequação de tônus, postura, mobilidade, motricidade e equilíbrio oclusal. Esses aspectos têm uma íntima relação funcional um com o outro. Em pesquisa com outros autores, FELÍCIO (1994) cita que a terapia fonoaudiológica associada à placa oclusal teve um efeito positivo para sanar o problema de dor-disfunção quando os pacientes apresentavam inadequação de deglutição, mastigação, respiração e fonação. Para McDONALD (1977), ASH , RAMHJORD e SCHMIDSEDER (1998) o uso de férula no bruxismo (em especial aos tipos agressivos) é controlar o desgaste excessivo de restaurações posteriores com resinas, fraturas dos dentes naturais e restaurações estéticas. A férula, pode também, distribuir a carga que se desenvolve durante o bruxismo bem como o nível e a direção dessas forças. Para esses autores, as tentativas de controlar o bruxismo deveriam ser baseadas na identificação de fatores oclusais que possam causar ou agravar o bruxismo. Já PLANAS (1988) não acredita na terapêutica com uso de férulas de descarga, pois vão contra todos os princípios das leis de desenvolvimento, da mínima dimensão vertical e da igualdade dos ângulos funcionais planas. 32 McDONALD (1977) indica ainda o uso de drogas tranqüilizantes que têm sido benéfico para superar o bruxismo, desde que não revelam qualquer distúrbio psíquico grave, mas que sofrem certo grau de nervosismo e de irritabilidade, uma dose de 25 mg de hidroxizina-hidrocloreto (amplictil), ministrada uma hora antes de deitar, tem sido de grande valor no domínio ocasional do hábito. GIORDANI (1995) conclui que o tratamento com a placa de Michigan, que é capaz de promover o relaxamento da musculatura mastigatória, melhora na sensação do zumbido e quanto aos resultados audiométricos não apresentam alterações significativas, complementa que há necessidade de maior atenção no diagnóstico otorrinolaringológico quanto aos aspectos na disfunção da ATM e também uma maior cooperação interdisciplinar. AI (1995), ASH, RAMHJORD e SCHMIDSEDER (1998) recomenda também terapia psicológica ou modificação comportamental. SPERANDÉO (1987) recomenda aplicação de anestésico local (xilocaína) quando está no pico da crise da dor, associado a antiinflamatório. Após a melhora iniciar a reabilitação oclusal, como recomenda os demais autores PLANAS (1988), ARNETT e TAMBORELLO (1990), AI (1995), MILLAN e GOTTESMAN (1996). ARNETT e TAMBORELLO (1990) propuseram um protocolo de tratamento para pacientes que tenham sofrido reabsorção com oclusão instável resultante. Este protocolo consiste de preparação ortodôntica para a cirurgia e seguido por medicamentos antiinflamatórios e splints de estabilização, este último citado também pelos autores ARNETT, MILLAN e GOTTESMAN (1996). Para BOEVER e STEENKS (1996) o tratamento multifatorial se revela um valor no tratamento da dor e da disfunção na região craniocervical, muitos pacientes 33 apresentam sintomatologia muito discreta ou de curta duração, de modo, às vezes, a dispensarem tratamento. 5.1 Fatores que Influenciam o Resultado do Tratamento das Disfunções da Articulação Temporomandibular e Muscular Descrita por ASH, RANFJORD E SCHMDSEDER (1998): - Parafunção: bruxismo, travamento articular; - Hábitos de mordida: roer as unhas, morder lápis, canetas, gelos, os lábios, as bochechas, etc.; - Dieta: mastigação, alimentos duros; - Interferências oclusais; - Psicológicos: ansiedade depressão; - Passatempos: cantar, tocar instrumentos musicais (de sopro, violino) etc. - Ocupação: teclado, falar muito, cantar, levantamento de peso, esforço no pescoço/ombros; - Esportes: protetores bucais incorretos, levantar pesos, isometrias, corridas etc. 34 6. DIAGNÓSTICO DIFERENCIAL D'AGOSTINO (1988) recomenda que pacientes com queixas de disfunção da ATM devem ser submetidos a exames complementares, como otorrinolaringológico, audiometria e otoneurológico, para estabelecer um diagnóstico diferencial de lesões coexistentes otológicas ou neurológicas. Segundo KOOLE (1996), outras doenças são capazes de provocar sintomas muito semelhantes aos das DTMs, principalmente dor. 1- Alterações intracapsulares - Artrite: inespecífica e específica - Artropatias propriamente ditas: artrite-reumatóide, gota e psoríase - Traumatismos intracapsulares da: cabeça da mandíbula, fossa articular e coleção serosa/hematoma - Distúrbios internos: luxação de disco (anterior , posterior, externa e interna) e ruptura de disco - Osteoartrite - Tumores intracapsulares metástases e afecções da membrana sinovial. 2 - Alterações extracapsulares localizadas na região pré-auricular - Parótida: tumores e processos inflamatórios - Gânglios li nfáticos periauriculares - Afecções do meato acústico externo 35 - Fratura extracapsular: fratura alta do colo do côndilo da mandíbula e fratura baixa do colo do côndilo da mandíbula 3- Afecções dos dentes: pulpite, dente impactado, alterações periapicais (glanuloma e cisto) e afecções do periodonto 4- Processos inflamatórios e tumores: abscesso, sinusite maxilar, glândula submandibular (sialoadenite e obstrução por sialólito); tumores (seio maxilar, cavidade bucal/orofaringe, tumor primário do tecido mesenquimal) e tumor dos ossos da face 5- Síndromes dolorosas de origem neurológica: cefaléla Cluster, cefaléia de tensão e nevralgia 6- Outras causas: erros de refração, tumor da órbita e distúrbios psíquicos 36 7. CONSIDERAÇÕES FINAIS O tema desta pesquisa originou-se por desconhecer os sinais da dificuldade, sensação desprazerosa ao abrir a boca, estalido e desvio da ATM ao falar, cantar, comer e permanecer com a boca aberta por tempo mais prolongado (como quando vamos ao dentista). Para se conhecer as disfunções foi necessário estudar o funcionamento normal das ATMs e as estruturas que a compõem. Estão intimamente ligada nas funções de mastigação e fonação, o que me levou a repensar nas estruturas anatômicas como fatores de relevância no tratamento que nós fonoaudiólogos realizamos. Partindo desse pressuposto fui descobrindo infinidade de detalhes que ora se passavam de menor importância nas avaliações quanto aos movimentos mastigatórios e suas influências. A maior incidência da DTM advém da alteração oclusal. Também não podemos desconhecer que a hiperatividade muscular prolongada, seja o bruxismo, apertamento dos dentes, manifestações de dor no local e região das ATMs acarretam em desequilíbrios musculares. Um trabalho conjunto, principalmente com ortodontistas se torna primordial no tratamento da DTM. Nesses casos não se pode ignorar a conduta frente aos encaminhamentos. Ter conhecimento é a ferramenta principal para desenvolver um bom trabalho. Nessa pesquisa não visei aprofundar as áreas de especialidade, mas citar 37 quais profissionais estariam ligados no tratamento das DTMs, explorando os sintomas e seus efeitos. Desta forma pode ser evitado que o paciente perca tempo e dinheiro nos profissionais que desconhecem trabalhos de outras áreas afins. Nessa busca de entender o que é DTM, mudei minha postura referente ao que o paciente questionava e relatava espontaneamente durante às sessões de atendimento. Inflamações articulares, deslocamentos do côndilo, distensões da cápsula articular ou compressões das estruturas das ATMs, podem provocar dores localizadas ou em outras regiões, como o ouvido, a mandíbula ... ; e quando há alterações nas ATMs, afetam diretamente a mastigação, diminuindo sua força e, na articulação das palavras, distorcendo sua expressão oral. Nas experiências relatadas, o paciente conta o que sente no corpo ou parte dele, o que nos é de grande valia. Somente especificando características é que podemos mostrar caminhos para resoluções dos problemas. A característica mais destacada da dor é o estado de sofrimento. Este ocasiona um estado de infelicidade afetivo-condutual. O paciente com dor confere mudanças gerais, não pode dormir à noite ou acorda com facilidade e, durante o dia ele não rende socialmente e nem nos trabalhos normais, porque se preocupa com sua dor, canalizando suas energias para esta sensação de desconforto. Para a fonoaudiologia é de suma importância ser conhecedora de todas essas disfunções, para prevenção ou tratamento e, assim, oferecer uma melhor qualidade de vida aos seus pacientes. 38 8. REFERÊNCIAS BIBLIOGRÁFICAS ABSTRACTS DENTAL PRESS DE ORTODONTIA E ORTOPEDIA MAXILAR. Maringá, ed. v. 2, n. 3. p.132, mai/jun, 1997. Suplemento. p. 132-6. AI, Minoru. Disfunção temporomandibular - ATM : Diagnóstico e tratamento. 1 ed. São Paulo, Santos Livraria Editora, 1995. p. 4-6. ASH, M. M.; RAMFJORD, S.P. E SCHMIDSEDER, J. : Oclusão, São Paulo, Livraria Santos Editora, 1998.195p. DOUGLAS, Carlos Roberto, Fisiologia aplicada à prática odontológica. São Paulo, Pancast editorial, v. 1,1988. p. 243-51. FELÍCIO, Cláudia M. Fonoaudiologia nas desordens temporomandibulares: uma ação educativa – terapêutica. São Paulo, Pancast Editora, 1994. p. 26-38. HOWAT, A. P; CAPP N. J.; BARRETT, N. V. J. Atlas colorido de oclusão e maloclusão. São Paulo, Livraria e Editora Artes Médicas, 1992. p. 9-79. MAcDONALD, R E. Odontopediatria, Rio de Janeiro, Guanabara Koogan, 2. ed., 1977. p. 357-8. MÉLEGA, J. M. ZANINI, 5. A e PSILLAKIS, J. M. Cirurgia plástica reparadora e estética. Princípios da Fonoaudiologia nas deformidades craniofaciais. São Paulo, Medsi-1988. cap 36, p.316. 39 MOLINA, Osmar Franklin. Fisiopatologia craniomandibular. São Paulo, 2 ed. Pancast Editora. 1995. p.10-33. OKESON, Jeffrey P. Fundamentos de oclusão e desordens temporomandibulares, trad. Milton Edson Miranda, 2. ed. São Paulo, Artes Médicas, 1992. p. 136-37. PLANAS, Pedro. Reabilitação neuro-oclusal. Rio de Janeiro, Medsi Editora Médica e Científica Ltda, 1988. p. 24-50. PSILLAKIS, J.M, ZANINI, S. A, ME LEGA, J.M; COSTA, E. A. E CRUZ, R. L. Deformidades faciais. São Paulo, Medsi. 1987. Cap. 32, p. 318-22. REVISTA DA APCD (Associação Paulista de Cirurgiões Dentistas). São Paulo, v.49, n. 5, set/out, 1995. p. 395-8 REVISTA DENTAL PRESS DE ORTODONTIA E ORTOPEDIA MAXILAR.LOCAL. Maringá, v. 2, n. 4, jul/ago 1997. p.29-37 SEATON, M. Rocabado, Cabeza y cueilo tratamiento articular. Inter-Médica Buenos Aires, 1979. 170p. SPERANDÉO, Maria L. A. Ortopedia funcional dos maxilares. São Paulo, Pancast Editora, 1987. p. 19-21. STEENKS, M. H.; WIJER, A. de, Disfunção da articulação temporomandibular do ponto de vista da fisioterapia e da odontologia-diagnóstico e tratamento. São Paulo, Livraria Santos Editora, 1996.1. ed. p. 1-78. WITZIG, John W; SAHL, Terrance H. Ortopedia maxilofacial clínica e aparelhos. São Paulo, Santos Livraria Editora, 1995.3. ed. p. 168-83 40
Download