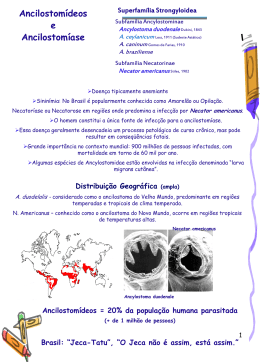
PARASITOSES INTESTINAIS www.paulomargotto.com.br – Brasília, 17/9/2015 Acadêmica: Natália Cristina Moreira Neves Coordenação: Carmen Lívia Internato em Pediatria6ª Série PARASITOSES INTESTINAIS Constituem um importante problema de saúde pública Principalmente em países subdesenvolvidos Prevenção: Saneamento básico, acesso à alimentação saudável e educação continuada da população. PARASITOSES INTESTINAIS HELMINTOS • Ascaridíase • Ancilostomíase • Tricuríase • Enterobíase • Estrongiloidíase • Esquistossomose PROTOZOÁRIOS • Giardíase • Amebíase HELMINTOS ASCARIDÍASE ASCARIS LUMBRICOIDES EPIDEMIOLOGIA É a helmintíase humana mais prevalente no mundo A OMS estima-se que existam cerca de 1 bilhão de indivíduos infectados no mundo A alta prevalência da infecção resulta pela grande produção de ovos pelas fêmeas fecundadas e pela resistência dos ovos em condições ambientais extremas MODO DE TRANSMISSÃO Ingestão dos ovos infectantes do parasita, procedentes do solo, água ou alimentos contaminados com fezes humanas ASCARIDÍASE ASCARIS LUMBRICOIDES MORFOLOGIA: Ovo Os ovos férteis tem a forma oval Verme adulto Longo, cilíndrico e com as extremidades afiladas Habitam o lúmen do intestino delgado Fêmea: Mede em torno de 25 a 40 cm Põe em média 200 mil ovos por dia Macho: Mede cerca de 15 a 20 cm Apresenta um enrolamento ventral da cauda ASCARIDÍASE ASCARIS LUMBRICOIDES CICLO BIOLÓGICO: ASCARIDÍASE ASCARIS LUMBRICOIDES QUADRO CLÍNICO: Depende da intensidade da infecção e dos órgãos comprometidos Assintomática Carga parasitária leve ou moderada Manifestações pulmonares Ciclo da larva Síndrome de Loeffler: febre, tosse, dispnéia e EOSINOFILIA Intestino delgado Dor abdominal, diarréia, náuseas e anorexia ASCARIDÍASE ASCARIS LUMBRICOIDES QUADRO CLÍNICO: Complicações: Obstrução intestinal Grande número de parasitas Enovelamento dos parasitas na luz do intestino – “Bolo de áscaris” Sintomas da obstrução/semiobstrução: Vômitos; cólicas intensas; distensão abdominal; eliminação dos parasitos nas fezes ou pelo vômito. Volvo, perfuração intestinal, colecistite, pancreatite Ação espoliativa O verme adulto pode consumir proteínas, carboidratos, lipídeos e vitaminas A e C do hospedeiro. Isto pode resultar em subnutrição e baixo desenvolvimento físico e mental ASCARIDÍASE ASCARIS LUMBRICOIDES DIAGNÓSTICO: Clínico Laboratorial Exame Parasitológico de Fezes Presença de ovos do parasita Hemograma Eosinofilia na fase se invasão larvária ASCARIDÍASE ASCARIS LUMBRICOIDES TRATAMENTO: Albendazol 400mg, 10mg/kg, VO, dose única Mebendazol 100mg, VO, 2x/dia, por 3 dias Levamizol: <8 anos: 40mg, VO, dose única >8 anos: 80 mg, VO, dose única OBSTRUÇÃO INTESTINAL Piperazina 100mg/kg/dia + óleo mineral (40 a 60ml/dia) + antiespasmódicos + hidratação. Neste caso estão indicados sonda nasogástrica e jejum + mebendazol 200mg/dia de 12/12hrs por 3 dias. ASCARIDÍASE ASCARIS LUMBRICOIDES PROFILAXIA: Higiene pessoal Educação sanitária Saneamento básico Tratamento dos doentes ANCILOSTOMÍASE ANCYLOSTOMA DUODENALE E NECATOR AMERICANUS Conhecida como amarelão ou doença do Jeca Tatu EPIDEMIOLOGIA: São parasitas de região quente e úmida, portanto, predominam-se em áreas rurais, estando muito associado a áreas sem saneamento e cujas populações tem hábito de andar descalças. A. duodenale mais prevalente na Europa e na Ásia e o N. americanus, na África e nas Américas ANCILOSTOMÍASE ANCYLOSTOMA DUODENALE E NECATOR AMERICANUS MODO DE TRANSMISSÃO A infecção pelo N. americanus só ocorre por via percutânea. Já a transmissão pelo A. duodenale se dá, além da percutânea, pela via oral, por água e por alimentos contaminados com ovos ou larvas. ANCILOSTOMÍASE ANCYLOSTOMA DUODENALE E NECATOR AMERICANUS MORFOLOGIA: Ovo São ovóides, medem 40-60 µm Verme adulto Cilíndrico, medindo cerca de 5 a 13 mm. A. duodenale – Cápsula bucal possui dentes N. americanos - Cápsula bucal com placas cortantes ANCILOSTOMÍASE ANCYLOSTOMA DUODENALE E NECATOR AMERICANUS CICLO BIOLÓGICO: ANCILOSTOMÍASE ANCYLOSTOMA DUODENALE E NECATOR AMERICANUS QUADRO CLÍNICO: Os sintomas dependem da carga parasitária, do estado nutricional e da etapa de migração do parasita. Infecções leves podem apresentar-se assintomáticas Dermatite pruriginosa – “Coceira do solo” quando invadem a pele Fase pulmonar: tosse, laringotraqueobronquite, faringite ANCILOSTOMÍASE ANCYLOSTOMA DUODENALE E NECATOR AMERICANUS QUADRO CLÍNICO: Infecção intestinal: Sintomas inespecíficos: dor, anorexia, diarréia As principais manifestações clínicas estão relacionados à perda intestinal de sangue Alta carga intestinal: Anemia ferropriva, desnutrição protéica Déficit pôndero-estatural, baixo rendimento escolar e atraso no desenvolvimento psíquico.* ANCILOSTOMÍASE ANCYLOSTOMA DUODENALE E NECATOR AMERICANUS DIAGNÓSTICO: Clínico Devido ao prurido característico Laboratorial EPF ANCILOSTOMÍASE ANCYLOSTOMA DUODENALE E NECATOR AMERICANUS TRATAMENTO: Albendazol 400mg, VO, em dose única Mebendazol 100mg, 2x/dia, VO, por 3 dias Pamoato de pirantel 20-30 mg/kg/dia durante 3 dias ANCILOSTOMÍASE ANCYLOSTOMA DUODENALE E NECATOR AMERICANUS PREVENÇÃO: Educação sanitária Uso de calçados Saneamento básico Tratamento de pessoas infectadas TRICURÍASE TRICHURIS TRICHIURA EPIDEMIOLOGIA: Acomete comunidades rurais com instalações sanitárias inadequadas e solo contaminado com fezes humanas ou de animais. 5 a 15 anos de idade TRICURÍASE TRICHURIS TRICHIURA MODO DE TRANSMISSÃO: Ingestão de ovos embrionados Contaminação direta das mãos, alimentos ou bebidas Pode ocorrer também a transmissão indireta através de moscas ou outros insetos TRICURÍASE TRICHURIS TRICHIURA MORFOLOGIA: Ovo: Ovos embrionados em forma de barril Verme Adulto: Filiforme, cilíndrico Habita o ceco e o cólon ascendente A parte anterior do parasita é afilada e ocupa 3/4 de seu corpo – Porção semelhante a um chicote 1/4 posterior é curto e alargado O macho é menor que a fêmea e possui uma curvatura ventral acentuada, enquanto a fêmea termina de forma reta. TRICURÍASE TRICHURIS TRICHIURA CICLO BIOLÓGICO: TRICURÍASE TRICHURIS TRICHIURA QUADRO CLÍNICO: Assintomáticos Baixa carga parasitária Alguns indivíduos podem apresentar um histórico de dor no quadrante inferior direito ou na região periumbilical Infecção maciça: Disenteria crônica, prolapso retal, anemia, retardo no crescimento, déficits cognitivos e do desenvolvimento. TRICURÍASE TRICHURIS TRICHIURA DIAGNÓSTICO: EPF Ovo característico em forma de barril TRICURÍASE TRICHURIS TRICHIURA TRATAMENTO: Mebendazol 100mg, VO, 2x/dia, por 3 dias Reduz a produção de ovos em 90-99% Taxa de cura de 70-90% É eficaz em parte por ser pouco absorvido no TGI Mebendazol 500mg, VO, em dose única Albendazol 400mg, VO, em dose única Atualmente, os esquemas recomendados com dose única de mebendazol e albendazol NÃO tem eficácia na cura de infecções por Trichuris. Nitazoxanida 100mg, 2x/dia, VO, por 3 dias – crianças entre 1 a 3 anos 200mg, 2x/dia, VO, por 3 dias - crianças entre 4 a 11 anos 500mg, 2x/dia, VO, por 3 dias – adolescentes e adultos Resultam em taxa de cura superior ao albendazol em dose única TRICURÍASE TRICHURIS TRICHIURA PREVENÇÃO Higiene pessoal Melhora das condições sanitárias ENTEROBÍASE ENTEROBIUS VERMICULARIS Infecção por oxíurus (oxiuríase) EPIDEMIOLOGIA Acomete indivíduos de todas as idades e de todas as classes sociais NÃO está relacionado com o nível socioeconômico da população Mais frequente na idade escolar Afeta mais de um membro da família Implica no seu controle, que deve ser dirigido a pessoas que vivem no mesmo domicílio ENTEROBÍASE ENTEROBIUS VERMICULARIS MODO DE TRANSMISSÃO Fecal-oral Autoinfecção externa ou direta: Do ânus para a cavidade oral por meio das unhas Autoinfecção indireta: Ovos presentes na poeira, roupa, roupa de cama ou alimentos atingem o mesmo indivíduo que o eliminou Heteroinfecção: Ovos presentes na poeira ou alimentos atingem um novo hospedeiro Retroinfecção: Migração das larvas da região anal para as regiões superiores do intestino grosso, chegando até o ceco, onde se tornam adultas Autoinfecção interna: Processo raro na qual as larvas eclodem ainda dentro do reto e depois migram até o ceco, transformando-se em vermes adultos ENTEROBÍASE ENTEROBIUS VERMICULARIS MORFOLOGIA Verme adulto: Nematódeo pequeno (1cm de comprimento), branco, semelhante a um fio ou com a forma cilíndrica, que habita o ceco, o apêndice e áreas adjacentes ao íleo e cólon ascendente. Ovos: São convexos em um lado e achatados no outro ENTEROBÍASE ENTEROBIUS VERMICULARIS CICLO BIOLÓGICO ENTEROBÍASE ENTEROBIUS VERMICULARIS QUADRO CLÍNICO Assintomático Principal sintoma: Prurido perianal É mais exacerbado à noite Acompanhado de irritabilidade e sono intranquilo As escoriações decorrente ao ato de coçar podem resultar em infecções secundárias em torno do ânus Sintomas inespecíficos: Vômitos, dores abdominais, tenesmo, puxo e raramente fezes sanguinolentas Complicações: Salpingites, vulvovaginites, granulomas pelvianos Esporadicamente Infecções secundárias às escoriações. ENTEROBÍASE ENTEROBIUS VERMICULARIS DIAGNÓSTICO Clínico Prurido característico Laboratorial Identificação de ovos ou vermes adultos Swab anal Método da fita Leitura em microscópio ENTEROBÍASE ENTEROBIUS VERMICULARIS TRATAMENTO Deve-se tratar os pacientes infectados e todos os membros de sua família Pamoato de Pirvínio 10mg/kg, VO, dose única Pamoato de Pirantel 10mg/kg, VO, dose única Mebendazol 100mg, VO, 2x/dia, durante 3 dias Albendazol 10mg/kg, VO, dose única, até o máximo de 400mg ENTEROBÍASE ENTEROBIUS VERMICULARIS PROFILAXIA Orientar a população sobre os hábitos de higiene pessoal Boa higiene das mãos Tratar todos os membros da família Trocar roupas de cama e toalhas de banho diariamente ESTRONGILOIDÍASE STRONGYLOIDES STERCORALIS EPIDEMIOLOGIA A transmissão requer solo quente e úmido Fatores de risco: Condições ambientais precárias Aglomerações humanas Cães e gatos podem ser reservatórios Hiperinfecção acomete indivíduos imunodeprimidos ESTRONGILOIDÍASE STRONGYLOIDES STERCORALIS MODO DE TRANSMISSÃO Via percutânea As larvas infectantes (filarióides) penetram a pele do indivíduo Auto-endoinfecção Quando as larvas passam a ser filarióides no interior do próprio hospedeiro, sem passar pela fase evolutiva no meio externo Auto-exoinfecção Quando as larvas filarióides se localizam na região anal ou perianal, onde novamente penetram no organismo do hospedeiro ESTRONGILOIDÍASE STRONGYLOIDES STERCORALIS MORFOLOGIA Verme adulto cilíndrico Fêmea – Habita o intestino delgado e por partogênese libera ovos na luz intestinal Macho – Habita o solo (forma livre) Larva rabiditiforme Não infecciosas Larva filarióide Forma infectante ESTRONGILOIDÍASE STRONGYLOIDES STERCORALIS CICLO BIOLÓGICO ESTRONGILOIDÍASE STRONGYLOIDES STERCORALIS QUADRO CLÍNICO Assintomático Sintomas relacionados aos três estágios de infecção: Invasão da pele Lesões urticariformes ou maculopapulares ou por serpiginosa ou linear pruriginosa migratória (larva currens) lesão Migração das larvas através dos pulmões Tosse seca, dispnéia, broncoespasmo ou (síndrome de Löffler) edema pulmonar Parasitismo do intestino delgado pelos vermes adultos Diarréia, dor abdominal e flatulência, acompanhadas ou não de anorexia, náusea, vômitos e dor epigástrica que pode simular quadro de úlcera péptica. ESTRONGILOIDÍASE STRONGYLOIDES STERCORALIS QUADRO CLÍNICO Hiperinfecção Indivíduos imunocomprometidos Febre, dor abdominal, anorexia, náuseas, vômitos, diarréias profusas, manifestações pulmonares (tosse, dispnéia e broncoespasmos, e raramente, hemopise e angústia respiratória). Na radiografia pode-se observar até cavitação Podem ainda ocorrer infecção secundárias como meningite, endocardite, sepse e peritonite, mais frequentemente por enterobactérias e fungos. ESTRONGILOIDÍASE STRONGYLOIDES STERCORALIS DIAGNÓSTICO Parasitológico de fezes, escarro ou lavado gástrico ESTRONGILOIDÍASE STRONGYLOIDES STERCORALIS TRATAMENTO Cambendazol 5mg/kg, dose única, VO Tiobendazol, VO, em vários esquemas terapêuticos: 25mg/kg/dia durante 5 a 7 dias – esquema muito utilizado 50mg/kg/dia dose única, à noite (A dose máxima recomendada é de 0,3g) 10mg/dia por 30 dias - Recomendado para situações de auto-endoinfecção e deficiência da imunidade celular Albendazol 40mg/dia durante 3 dias Ivermectina, dose única, VO, obedecendo a escala de peso: 15 a 24kg: ½ comprimido 25 a 35kg: 1 comprimido 36 a 50kg: 1 ½ comprimidos ESTRONGILOIDÍASE STRONGYLOIDES STERCORALIS PROFILAXIA Saneamento básico Uso de calçados Tratar os animais domésticos infectados ESQUISTOSSOMOSE SCHISTOSOMA MANSONI EPIDEMIOLOGIA No Brasil é considerada uma endemia que atinge 19 unidades federadas É endêmico do Maranhão até Minas Gerais, com focos no Pará, Piauí, Rio de Janeiro, São Paulo, Paraná, Santa Catarina, Goiás, Distrito federal e Rio Grande do Sul Possui baixa letalidade e as principais causas de óbitos estão relacionadas às formas clínicas graves. ESQUISTOSSOMOSE SCHISTOSOMA MANSONI MODO DE TRANSMISSÃO A transmissão depende do destino dado aos excrementos, da presença dos caramujos hospedeiros intermediários específicos e dos padrões de contato com a água e dos hábitos sociais da população. ESQUISTOSSOMOSE SCHISTOSOMA MANSONI MORFOLOGIA Cercárias: Forma infectante de vida livre Caramujo São hospedeiras intermediárias específicas que vivem em água doce, e se dividem assexuadamente Miracídios: Móveis, emergem, infecta as lemas dos caramujos Verme adulto: Ao atingirem a maturidade, migram para locais anatômicos específicos (Veias mesentéricas inferiores) Os esquistossomas adultos (1 a 2 cm de comprimento) são adaptados para uma existência intravascular. A fêmea acompanha o macho dentro de um sulco formado pelas bordas laterais do corpo dele. ESQUISTOSSOMOSE SCHISTOSOMA MANSONI CICLO BIOLÓGICO ESQUISTOSSOMOSE SCHISTOSOMA MANSONI QUADRO CLÍNICO Depende do seu estado de evolução no homem Fase aguda: Assintomática ou apresentar-se como dermatite urticariforme, acompanhada de erupção papular, eritema, edema e prurido até 5 dias após a infecção. Febre de Katayama Após 3 a 7 semanas de exposição pode evoluir para a esquistossomose aguda caracterizada por febre, anorexia, dor abdominal e cefaléia. Esses sintomas podem ser acompanhados de diarréia, náuseas, vômitos ou tosse seca, ocorrendo hepatomegalia. Fase crônica: Após 6 meses pode evoluir para a fase crônica Hepatointestinal: Caracteriza-se pela presença de diarréias e epigastralgia. Ao exame, o paciente apresenta fígado palpável , com nodulações que, nas fases avançadas dessa forma clínica, correspondem a áreas de fibrose decorrentes de granulomatose periportal ou fibrose de Symmers. Hepática: Pode ser assintom[atica ou com sintomas hepatointestinal. Ao exame, o fígado é palpável e endurecido, à semelhança do que ocorre na forma hepatoesplênica. ESQUISTOSSOMOSE SCHISTOSOMA MANSONI QUADRO CLÍNICO Hepatoesplênica compensada: Presença de hipertensão portal, levando à esplenomegalia e ao aparecimento de varizes de esôfago. Hepatoesplênica descompensada: Considerada uma das formas mais graves. Caractetiza-se por diminuição acentuada do estado funcional do fígado. ESQUISTOSSOMOSE SCHISTOSOMA MANSONI DIAGNÓSTICO Clínico EPF A USG pode ajudar a identificar hepatooesplenomegalia ESQUISTOSSOMOSE SCHISTOSOMA MANSONI TRATAMENTO Praziquantel 26 mg/kg, VO, dose única Oxamniquina, cápsula com 250mg e a solução de 50mg/ml para uso pediátrico ESQUISTOSSOMOSE SCHISTOSOMA MANSONI PROFILAXIA Educação em saúde, mobilização comunitária e saneamento domiciliar e ambiental nos focos de esquistossomose. PROTOZOÁRIOS GIARDÍASE GIARDIA LAMBLIA Giardia intestinalis ou Giardia duodenalis Protozoário flagelado que infecta o duodeno e o intestino delgado EPIDEMIOLOGIA Doença de distribuição mundial, mais prevalentes em países subdesenvolvidos (áreas com saneamento básico pobre) Podem ocorrer epidemias em instituições fechadas (creches, pré-escola) Grupo etário mais acometido: entre 8 meses e 10 a 12 anos “Diarréia dos viajante em zonas endêmicas” Ingestão de água contaminada Atividade sexual resultante do contato oro-anal É significativo em pessoas com desnutrição, certas imunodeficiências e fibrose cística GIARDÍASE GIARDIA LAMBLIA MODO DE TRANSMISSÃO Fecal-oral Direta Contaminação das mãos e consequente ingestão de cistos existentes em dejetos de pessoa infectada Indireta Ingestão de água e alimentos contaminados GIARDÍASE GIARDIA LAMBLIA MORFOLOGIA: Trofozoítos Apresenta simetria bilateral e um achatamento dorsoventral que lhe confere um aspecto piriforme Contém dois núcleos ovais anteriormente, um disco ventral grande, um corpo mediano curvado posteriormente e quatro pares de flagelos Cistos Apresenta um formato oval que contém quatro núcleos Cada cisto ingerido produz dois trofozoítos no duodeno Forma infectante encontrada no ambiente GIARDÍASE GIARDIA LAMBLIA CICLO BIOLÓGICO: GIARDÍASE GIARDIA LAMBLIA QUADRO CLÍNICO: Assintomática (maioria) Diarréia aguda Fezes líquidas, explosivas e fétidas, com curso auto-limitado Diarréia crônica A diarréia se torna persistente ou intermitente Diarréia, cólica, distensão abdominal, sensação de plenitude gástrica, mal-estar, flatulência, náuseas, anorexia e perda de peso As fezes ficam gordurosas, com odor fétido e podem flutuar na água (esteatorréia) Síndrome da má absorção Complicação!!! Pode ou não estar associada Má absorção de açúcares, gorduras e vitaminas lipossolúveis Deficiência de ferro Perda de peso e anemia GIARDÍASE GIARDIA LAMBLIA DIAGNÓSTICO: Clínico Laboratorial Presença de trofozoítos ou cistos nas amostras de fezes (3 amostras) Método tradicional Métodos imunológicos Detecção de antígenos pelo ELISA Em raros casos pode ser feito biópsia duodenal com a identificação de trofozoítos GIARDÍASE GIARDIA LAMBLIA TRATAMENTO: Tinidazol 30mg/kg/dia, dose única Secnidazol 30mg/kg ou 1ml/kg, dose única, tomar após uma refeição Metronidazol 15mg/kg/dia (máximo 250mg), VO, dividida em 2 tomadas por 5 dias GIARDÍASE GIARDIA LAMBLIA PREVENÇÃO: Filtração da água potável Saneamento básico Creches ou orfanatos Adequadas instalações sanitárias Enfatizar a necessidade de higiene pessoal AMEBÍASE ENTAMOEBA HISTOLYTICA EPIDEMIOLOGIA 10% da população mundial 50 milhões de casos invasivos/ano Frequente em áreas com baixos padrões socioeconômicos e sanitários 3º maior causa de óbito por infecção parasitária no mundo. (Nelson) AMEBÍASE ENTAMOEBA HISTOLYTICA MODO DE TRANSMISSÃO Fecal-oral: Ingestão de alimentos ou água contaminados por fezes contendo cistos amebianos maduros Transmissão sexual (contato oral-anal) – Mais raramente Este parasito pode atuar como comensal ou provocar invasão de tecidos, originando as formas intestinal e extra-intestinal da doença. AMEBÍASE ENTAMOEBA HISTOLYTICA MORFOLOGIA Cisto É a forma infectante Esférico ou oval, contém quatro núcleos São resistentes a condições ambientais hostis, incluindo o cloro utilizado para a purificação da água, acidez gástrica, enzimas digestivas Podem ser mortos por aquecimento a 550C Trofozoíto Uninucleado e móveis (se locomovem pela emissão de pseudópodes) Colonizam o lúmen do intestino grosso Podem invadir o revestimento mucoso e acometer fígado, pulmão, pele e até cérebro AMEBÍASE ENTAMOEBA HISTOLYTICA CICLO BIOLÓGICO AMEBÍASE ENTAMOEBA HISTOLYTICA QUADRO CLÍNICO Assintomática Colite amebiana: É a forma clássica com invasão parasitária da mucosa intestinal e caracteriza-se por dor abdominal em cólica, diarréia com fezes mucosanguinolentas, tenesmo. Apresenta febre em apenas um terço dos pacientes. Abcesso hepático: É a segunda forma mais comum da doença. Ocorre com a disseminação dos parasitas para o fígado. É incomum em crianças. Nas crianças manifesta-se com febre, dor abdominal, distenção abdominal e hepatomegalia dolorosa. AMEBÍASE ENTAMOEBA HISTOLYTICA DIAGNÓSTICO Presença de trofozoítos e cistos presentes nas fezes; em aspirados ou raspados, obtidos através de endoscopia ou proctoscopia; ou em aspirados de abcesso ou biópsia de tecidos Os anticorpos séricos podem ser dosados e são de grande auxílio no diagnóstico do abcesso hepático amebiano A USG e TC são úteis no diagnóstico de abcesso hepático amebiano AMEBÍASE ENTAMOEBA HISTOLYTICA TRATAMENTO 1º opção Formas intestinais: Secnidazol 30mg/kg/dia, VO, não ultrapassando o máximo de 2g/dia 2º opção Metronidazol 35mg/kg/dia, 3 tomadas, durante 5 dias Formas graves: amebíase intestinal sintomática ou extra-intestinal. Metronidazol 50mg/kg/dia durante 10 dias 3º opção Formas extra-intestinais: Tinidazol 50mg/kg/dia durante 2 a 3 dias a depender da forma clínica 4º opção Somente para formas leves ou assintomáticas: Teclozam 15mg/kg/dia durante 5 dias. Em alguns casos podem ser necessários a aspiração do abcesso. AMEBÍASE ENTAMOEBA HISTOLYTICA PROFILAXIA Medidas de saneamento e educação em saúde CASO CLÍNICO IDENTIFICAÇÃO: J.M.S., sexo feminino, 4 anos, paraense, procedente do bairro do Guamá, Belém, Pará. Foi admitida na UTI deste em 15.09.2010, acompanhada por um conselheiro tutelar, que de as informações. ANAMNESE: Há apenas referência sobre quadro de febre há 5 dias, tosse e dispnéia, além de uma queixa de abuso que foi descartada pelo médico do PROPAZ que atendeu a criança e a encaminhou para o hospital. http://files.bvs.br/upload/S/0101-5907/2012/v26n2/a3213.pdf CASO CLÍNICO EXAME FÍSICO Ao exame de admissão criança encontrava-se em consciente, acianótica, anictérica, afebril, eupneica, hidratada, porém hipocorada (1+/4+). A avaliação de orofaringe foi prejudicada, ausculta cardíaca sem alterações e ausculta pulmonar apresentando roncos e sibilos. Abdome normotenso, indolor, sem visceromagalias e com massa móvel. Extremidades com lesões de mordedura sem outras alterações. CONDUTA Foi prescrito Penicilina G Cristalina (PGC) e solicitado exames (hemograma, EAS, urocultura, PPF, Anti-HIV, VDRL, BAAR no lavado gástrico e RXTorax). http://files.bvs.br/upload/S/0101-5907/2012/v26n2/a3213.pdf CASO CLÍNICO EVOLUÇÃO No dia seguinte a criança foi transferida para a enfermaria onde a mãe referiu que há 7 dias da internação criança iniciou quadro de febre, que durou por 4 dias, tosse com expectoração hialina e diarréia, sendo as fezes líquidas e claras sem muco ou sangue. Criança apresentou também queda do estado geral e recusa alimentar. No momento da admissão na enfermaria mãe negava febre, vômitos ou diarréia. Referindo apenas tosse e constipação intestinal (2 dias sem evacuar). http://files.bvs.br/upload/S/0101-5907/2012/v26n2/a3213.pdf CASO CLÍNICO ANTECEDENTES Criança apresentava uma internação anterior, com mais ou menos 1 ano de idade, devido “infestação por parasitas”. De antecedentes de gestação parto e nascimento, mãe era G8P8A0, sendo 1 natimorto, a criança é a 5ᵃ filha, mãe realizou pré-natal incompleto e sem exames, apresentou leucorréia e sangramento, parto foi vaginal e domiciliar. http://files.bvs.br/upload/S/0101-5907/2012/v26n2/a3213.pdf CASO CLÍNICO EXAMES Hemograma que evidenciou eosinofilia importante (3159 cels 27%), EAS com presença de 1015piocitos por campo, parasitológico de fezes apresentando Ascaris lumbricóides (ovos) e Giardia lamblia (cistos) e RX-tórax que apresentou infiltrado peri-hilar e hilar difuso (Figura 1). http://files.bvs.br/upload/S/0101-5907/2012/v26n2/a3213.pdf CASO CLÍNICO HIPÓTESE DIAGNÓSTICA?? CASO CLÍNICO HIPÓTESE DIAGNÓSTICA?? Síndrome de Loeffler CASO CLÍNICO HIPÓTESE DIAGNÓSTICA?? Síndrome de Loeffler QUAL PARASITOSE ESTÁ MAIS FREQUENTEMENTE ASSOCIADA À SÍNDROME?? CASO CLÍNICO HIPÓTESE DIAGNÓSTICA?? Síndrome de Loeffler QUAL PARASITOSE ESTÁ ASSOCIADA À SÍNDROME?? MAIS FREQUENTEMENTE Ascaris lumbricoides QUAIS PARASITOSES ENVOLVIDOS? TAMBÉM PODERIAM ESTAR CASO CLÍNICO HIPÓTESE DIAGNÓSTICA?? Síndrome de Loeffler QUAL PARASITOSE ESTÁ ASSOCIADA À SÍNDROME?? MAIS FREQUENTEMENTE Ascaris lumbricoides QUAIS PARASITOSES ENVOLVIDOS? Necator americanus Ancylostoma duodenale Strongyloides stercoralis TAMBÉM PODERIAM ESTAR REFERÊNCIAS BIBLIOGRÁFICAS • SAÚDE, Ministério da. Guia de bolso: Doenças infecciosas e parasitárias. 8. ed. Brasília: 2010. •NELSON, Tratado de Pediatria: Kliegman et al. 19ª Edição. Rio de Janeiro: Elsevier, 2010 • Tratado de pediatria: sociedade brasileira de pediatria. 2º ed. Barueu, SP: Manole 2010.
Baixar