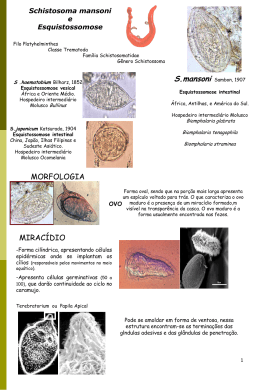
Caso Clínico: Esquistossomose Apresentação: Ricardo Silva Filho Coordenação: Dra Luciana Sugai www.paulomargotto.com.br Brasília, 10 de junho de 2011 Escola Superior de Ciências da Saúde 9ESCS)/SES/DF Admissão (27/05/11) • AJTJ, 7a, masculino, natural de Piratinis-PI, procedente da Fercal-DF. • HDA: Criança advinda do Hospital Regional de Sobradinho onde encontrava-se internada em tratamento para pneumonia, em uso de Unasyn. Tem história de início de quadro de tosse e coriza hialina há 09 dias, sem outras queixas. Evoluiu há 07 dias com febre não aferida, associada a dor abdominal difusa. Nega colúria, acolia/hipocolia fecal, perda ponderal, discrasias sanguíneas, vômitos, diarréia e outras queixas. Mãe relata que médicos do HRS notaram o surgimento de lesões na face (tipo telangiectasias) à admissão, no entanto refere que o paciente sempre apresentou-as, não se tratando de lesões novas. Há 03 dias relata também o aparecimento de lesão ulcerada em cartilagem nasal esquerda. Durante internação no HRS, criança evoluiu com aumento da hepatoesplenomegalia, icterícia, lesões microbolhosas em lábios (estas já em regressão) e sinais de insuficiência hepática. Ao exame na ocasião, segundo relatório anexo, apresentava-se com hiperemia conjuntival bilateral, petéquias em face em MMSS, teleangiectasias em MMSS e MMII, adenomegalia cervical, fígado a 6cm do RCD e baço a 6cm do RCE. No momento, criança sem novas queixas. Eliminações fisiológicas preservadas. Aceitando bem a alimentação segundo relatos. • Revisão de Sistemas: - Mãe relata episódios de epistaxe recorrentes, ocasionais há cerca de 1 ano • Ant Patológicos: - Aos 3 anos, relatam quadro de hepatite não investigado, com melhora espontânea. - Nega patologias prévias, internações ou alergias. • Ant Fisiológicos: - Mãe G3PC3A0 - Nasceu de parto cesáreo, por DCP segundo a mãe. P=3100g. Sem outros dados no cartão da criança. Nega intercorrências durante a gestação e o parto. - Vacinas em dia • Ant Familiares: - Mãe: 26 anos, teve quadro de mola hidatiforme. - Pai: 32 anos, hígido. - Irmão: 3 anos, teve quadro de dor na perna inespecífica não investigada (SIC). - Irmã: 2 anos, Hígida - Nega outras patologias na família. • Exame Físico: - REG, hipocorado +/4+, hidratado, afebril, ictérico leve, dispnéico leve, taquicárdico. - Otoscopia e Oroscopia sem alterações - Rinoscopia: Mucosa nasal hiperemiada, não observei lesões intranasais. Sem sinais de secreção sanguinolenta no momento. - Pele: Lesões tipo teleangiectasias em pálpebras superior, região jugal, MMSS e MMII. Discretas petéquias em face. Múltiplos hematomas e equimoses em locais de punção e coleta de sangue. Lesão ulcerada sem exsudato em cartilagem nasal E. - Presença de circulação colateral. - AR: MVF algo diminuído em base E, discretos roncos basais. FR: 24irpm - ACV: Ictus cordis calmo, palpável no 6-7ºEICE na linha axilar anterior, RCR em 2T, BNF sem sopros. FC:120bpm - Abdome: semiplano, RHA normoativos, fígado endurecido com borda romba palpável a cerca de 6cm do RCD e baço palpável a 4-5cm do RCE. - Extremidades: sem edemas. - SN: Pupilas isocóricas fotorreagentes, não observei edema de papila/nervo óptico corado à fundoscopia simples. Glasgow 15. Sem déficit motores ou focais. Exames do HRS • 21/05: Ht 33,3% / Leuco 10100 (0-0-0-0-3-70-20-3) / Glicemia 140 / TGO 659 / TGP 306 / Proteínas totais 11,4 / Albumina 2,8 / BT 3,8 / BD 1,2 / BI 2,6 / LDH 486 • 23/05: Sorologia Toxo IgM negativa/ CMV IgG 93 e IgM negativa / Mono negativa • 26/05: Hb 9,6 / Ht 29,2% / Plaq 178 mil / Leuco 4120 (bast: 2% / neutrófilos 55% / Linf: 28% e mono:10%) / TGO 306 / TGP 174 / GGT 203 / FAL 1144 /LDH 504 / BT 2,9 / BD 2,4 Exames do HRS • INR: 1,81 (23/05) • Sorologias hepatite C (anti HCV) negativa; Hepatite B (anti HBc total e HBsAg) negativos. • Sorologia para hepatite A, Leptospirose e Leishmaniose em andamento. • Raio X de tórax: infiltrado intersticionodular bilateral difuso, condensação à D. Cardiomegalia? • HD: - PNM bilateral - Hepatoesplenomegalia a/e (Esquistossomose? Hepatopatia Crônica?) EVOLUÇÃO • Paciente apresentando melhora clínica progressiva, permanece internado para investigação, sendo tratado com Unasyn (D14-ainda em uso) e vitamina K* • Exame físico atual: -BEG, hipocorado, Hidratado, afebril, ictérico (+/4+), eupneico - Pele: regressão das teleangiectasias - Lesão ulcerada em cicatrização sem exsudato em cartilagem nasal E (aspecto de regressão). - AR: MV pouco rude, sem RA; ausência de esforço respiratório. - ACV: RCR em 2T, BNF sem sopros e RA. - ABD: semiplano, RHA+, fígado endurecido com borda romba palpável a cerca de 3 cm do RCD, baço palpável a 2cm do RCE; circulação colateral discreta em abdome e tórax. Exames do HRAS • - 27/05: Teste rápido de calazar negativo Ceruloplasmina: 53mg/dl (VN:22-61mg/dl) TAP: 22,0/ TTPA: 44s (VN:34s)/ INR: 1,96 - Eletroforese de proteínas: Predomínio de gamaglobulina e albumina. PT=11,8 Albumina=2,7g/dl (22,9%) Gama = 7,38g/dl (62,5%) Globulina=9,10g/dl Relação A/G=0,3 Exames do HRAS • 30/05: - Fundo de olho: normal. - USG:Moderada hepatoesplenomegalia com dilatação das veias do hilo esplênico e de porta e com hiperecogenicidade periportal, este último sugerindo processo inflamatório. VB colabada, aparentemente sem alterações.Sem outros achados. O aspecto pode corresponder a indicação clínica de esquistossomose Exames do HRAS • - 05/06: TAP= 16,2s/ TTPa= 35,9s/ INR= 1,27 EPF negativo Aguardando resultado de Kato-Katz Solicitado EDA Obs: foi solicitada bioquímica por diversas vezes, porém SES não disponibilizava dos reagentes no período. ESQUISTOSSOMOSE Esquistossomose • AE: Schistossoma mansoni • Hosp. Definitivo: ser humano (sist venoso mesentérico) • Hosp. Intermediário: caramujo (Biomphalaria) • Prevalência de 10 a 12 milhões de casos em todo Brasil (zona da mata e partes do agreste) Ciclo evolutivo e transmissão • O habitat do esquistossoma adulto são os ramos do sistema venoso porta, principalmente no território da veia mesentérica superior (onde machos e fêmeas copulam). • Média de 500 vermes/indivíduo. • Fêmeas fecundadas migram p/ vênulas mesentéricas do sigmóide e reto, onde iniciam a ovopostura (1000 ovos/dia/verme). Ciclo evolutivo e transmissão • Após 6 dias, os ovos tornam-se maduros e uma pequena parte consegue atravessar a parede capilar, caindo no lúmem intestinal para serem eliminados nas fezes. Patogênese e Quadro Clínico • O contato do S. mansoni com o ser humano pode produzir a doença em 3 fases diferentes: 1-Durante a penetração cutânea pelas cercárias. 2-No momento em que acabam de surgir os vermes adultos. 3-Após a disseminação e instalação tecidual dos ovos eliminados pelas fêmeas. Patogênese e Quadro Clínico Esquistossomose aguda: • Dermatite cercariana: - Prurido na região cutânea por onde as cercárias penetram (imediatamente após a penetração) - Erupção maculopapular pruriginosa que se instala após 12-24h, podendo durar mais de 1 semana Patogênese e Quadro Clínico • Febre de Katayama: - 4 a 8 sem da infestação (quando vermes adultos acabaram de instalar na circ. venosa mesent). - Febre (intermitente), cefaléia,, tosse, mialgia, náuseas, vômitos, diarréia, etc. - Ex. físico: hepatoespleno, micropoliadenopatia generalizada, rash cutâneo e até angioedema. - Laboratório: eosinofilia intensa, leucocitose (>25.000), VHS bastante elevado. - Curso autolimitado (máximo de 8 semanas). Patogênese e Quadro Clínico Esquistossomose crônica: - Assintomática na maioria dos casos. - Alguns pacientes podem desenvolver importantes síndromes clínicas. - Granuloma esquistossomótico: reação imunológica local após a disseminação e instalação dos ovos eliminados pelas fêmeas. Patogênese e Quadro Clínico • Fibrose de Symmers: - Fígado abarrotado de ovos nos seus espaços porta, desenvolve uma progressiva fibrose periportal nodular. - Hepatomegalia de consistência endurecida e nodular. - A função dos hepatócitos é totalmente preservada. - O grande problema dos granulomas e fibrose é a síndrome de hipertensão portal. Patogênese e Quadro Clínico • Forma hepatointestinal: - Decorrente da presença de ovos nos espaçosporta do fígado e na mucosa intestinal e colorretal. - Apresentação clínica muito variada (dispepsia, eructação, vômitos, pirose, anorexia, associado a dor abdominal e pequenos surtos diarréicos ou até disenteria) - Ex. físico: emagrecimento, hepatomegalia, “corda cólica sigmoideana”. Patogênese e Quadro Clínico • Forma hepatoesplênica: - Forma clínica mais importante. - O que a define é a presença de esplenomegalia associada a hipertensão portal. - O pcte apresenta-se com sinais de hipertensão porta, como varizes de esôfago, circulação colateral, hematêmese, etc. - Ascite não é comum (obstrução pré-sinusoidal) Patogênese e Quadro Clínico • Forma pulmonar: - 20 a 30% dos casos - A maioria dos pctes a exibe associada à forma hepatoesplênica da parasitose. - Clinicamente divide-se em 2 formas vasculopulmonares: Hipertensiva (obstrução) e Cianótica (micro FAVs) Patogênese e Quadro Clínico • Forma Renal: - É mais frequente na forma hepatoesplênica. - O tipo de lesão mais encontrada é a glomerulonefrite membranoproliferativa. - Clinicamente a nefropatia manifesta-se através de proteinúria e Sd. Nefrótica - Após 10 a 15 anos, 50 a 60% dos pctes progredirão para rins em fase terminal. Patogênese e Quadro Clínico • - - Neuroesquistossomose: Acredita-se na existência de 3 mecanismos para tal acometimento: 1. Embolização de ovos através da rede arterial, por anastomoses arteriovenosas prévias. 2. Migração de ovos através de anastomoses entre os sistemas venosos portal e de Batson. 3. Oviposição in situ, após migração anômalados helmintos O QC dependerá da localização dos ovos (medula espinhal toracolombar é mais frequente – mielite transversa). Diagnóstico Diferencial • • • • • • • • Calazar Doença de Wilson Mononucleose Doença Inflamatória Intestinal Síndrome do cólon irritável Hepatites Neoplasias Etc. Diagnóstico • Avaliação Inespecífica: - Eosinofilia, plaquetopenia, hipoalbuminemia. - Elevação da gamaglobulina! - Obs: Ecocardio, Eco abdominal, EDA... • Provas Imunológicas: - Intradermorreação, fixação do complemento, imunofluorescência direta e ELISA de captura. - Mais utilizadas na fase crônica. Diagnóstico • Métodos Parasitológicos: - EPF (Lutz e Kato-Katz) -Biópsia Retal Tratamento Suporte: - Dermatite: anti-histamínicos locais e corticoesteróides tópicos. - F. Katayama: hidratação, antitérmicos, analgésicos e antiespasmódicos. - Outros: B-bloqueadores, controle da dispepsia, diarréia... Tratamento Específico: • Praziquantel: - 40 mg/Kg, dose única (80-90% de cura). - Obs: não deve ser administrado em gestantes e lactantes não devem amamentar durante as 72h subsequentes. - Contra-indicado na insuficiência hepática, renal e cardíaca graves e na forma hepatointestinal descompensada. Tratamento • Oxaminiquine: - 20 mg/Kg, dose única. - Deve ser associada á Prednisona, 1mg/Kg/dia (1 dia antes da droga específica). - Contra-indicado em grávidas, lactantes, crianças menores de 2a, hipertensão porta descompensada e insuficiências renal, hepática e cardíaca graves. • Tratamento cirúrgico* Tratamento • Controle de cura: - Seis EPFs (1/mês ou 2 a cada 2 meses) - Biópsia retal no sexto mês pós-tratamento Obrigado! Ddos Clayder, Alexandre e Ricardo ESCS!
Download