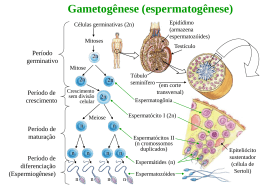
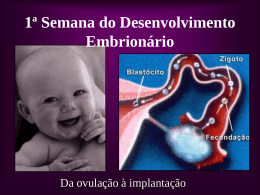
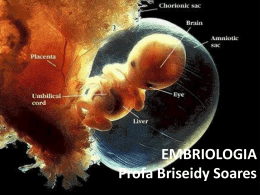
Prof. Bartolomeu Garcia Refere-se a sequência de eventos através do qual as células germinativas femininas denominadas ovogônias se transformam em ovócitos Lembrando que este processo começa ainda no desenvolvimento embrionário e só se completa no período de maturação sexual (puberdade) Período de maturação: Início da vida fetal 1) Ovogônias se proliferam por mitose 2) Ovogônias crescem se transformando em ovócitos primários 3) Quando o ovócito se forma células do tecido conjuntivo o envolvem formando 1 camada de células foliculares achatadas O ovócito primário envolvido por esta camada de células foliculares e é chamado de folículo primordial Ovócito cresce na puberdade e as células foliculares tornam-se cubóides e depois colunares, formando folículo primário Este é envolvido por glicoproteínas (zona pelúcida) Ovócito primário Células foliculares Ovócito primário Células foliculares Núcleo do ovócito primário (em prófase I) Quando o folículo adquire mais de uma camada de células foliculares passa a se denominar folículo secundário ou em maturação Os ovócitos primários permanecem em prófase até o início da puberdade Provavelmente as células foliculares que envolvem o ovócito secretam o inibidor de maturação do ovócito (OMI) que mantém o processo parado Com a maturação do folículo o ovócito I aumenta de tamanho e pouco antes da ovulação a Meiose I se completa_formando 2 células de tamanhos desiguais 1 ovócito secundário e 1 corpúsculo polar Na ovulação o núcleo do ovócito II começa a Meiose II, mas pára na Metáfase e só se completa após a fertilização Originando: 1 ovócito e 1 corpúsculo polar Temos cerca de 2 milhões de ovócitos primários nos ovários de uma menina recémnascida, mas muitos regridem e na adolescência temos apenas cerca de 40 mil. 2n Cél. Germinativa Mitose 2n Ovogônias 2n Período de Multiplicação Mitose Ovogônias 2n 2n 2n Ovócito I 2n Período de Crescimento (Na puberdade, antes da ovulação) 2n Meiose I n n Ovócito II Período de Maturação (Na ovulação) Meiose II Metáfase II (OVULAÇÃO) Óvulo n n n n Corpúsculos polares Tubas uterinas Ovidutos Ovário Ovário Ligamento dos ovários Útero Colo do útero Vagina Aparelho reprodutor feminino Útero_Órgão muscular, em formato de pêra com paredes espessas_três camadas: Perimétrio: camada delgada, externa Miométrio: músculo liso, espesso Endométrio: camada delgada, interna Durante fase menstrual podemos distinguir três camadas no endométrio: Camada compacta: contém glândulas uterinas Camada esponjosa: contém glândulas uterinas Camada basal: tem seu próprio suprimento sanguíneo GnRH (Hormônio liberador de gonadotrofinas): Sintetizado por células neurosecretoras do hipotálamo, o GnRH é levado ao lobo anterior da hipófise, e então estimula a liberação de dois hormônios produzidos pela adenohipófise, que agem sobre o ovário : o FSH e o LH. FSH (hormônio folículo estimulante): estimula desenvolvimento dos folículos ovarianos e produção de estrógeno Antro: espaço cheio de fluido folicular Ovócito secundário envolvido pela zona pelúcida Ovócito primário em crescimento Ovócito envolvido por células foliculares= Ovócito primário Após a ovulação, o folículo ovariano e a teca folicular, influênciados pelo Hormônio Luteinizante ou LH, se transformam em uma estrutura glandular, o corpo lúteo, que secreta progesterona e um pouco de estrógeno. Esses hormônios, principalmente a progesterona fazem com que o endométrio se prepare para um possível gravidez. LH (Hormônio luteinizante): desencadeia a ovulação e produção de progestosterona_induz o crescimento do endométrio Estimula FSH Induz Estrógeno LH O FSH e o LH produzem mudanças nos ovários (conhecidas por ciclo ovariano) O FSH promove o crescimento dos folículos primordiais a primários e somente 1 se torna maduro e rompe a superfície do ovário expulsando o ovócito Portanto de 4 a 11 folículos degeneram todo mês Por volta do 11º ao 14º dia do ciclo menstrual: 1) folículo ovariano cresce 2) Ocorre a ovulação no período de pico do LH 3) Aumenta o nível de estrógeno no sangue 4) Estigma se rompe expulsando o ovócito secundário e fluido folicular 5) Expulsão do ovócito resulta em contrações na ampola Ocorre a clivagem do zigoto e formação do blastocisto O blastocisto começa a se implantar no endométrio O hCG (hormônio liberado pelo sinciciotrofoblasto)_mantém o corpo lúteo secretando estrógeno e progesterona Fase secretora continua e menstruação não ocorre O corpo lúteo degenera Níveis de estrógeno e prosgestosterona caem Endométrio entra na fase isquêmica Ocorre a menstruação Local usual: ampola da tuba uterina Etapas: 1) Passagem do espermatozóide pela corona radiata devido a ação da enzima hialuronidase liberada pelo acrossomo 2) Penetração na zona pelúcida 3) Reação de zona(zona pelúcida se torna impermeável a outros espermatozóides) 4) Fusão da membrana plasmática do ovócito e do espermatozóide 5) Término da meiose II e formação do pró núcleo feminino 6) Formação do pró núcleo masculino 7) Membranas dos pró núcleos se dissolvem e cromossomos se condensam
Baixar