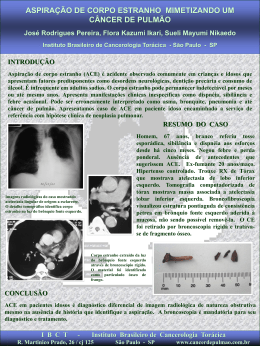
Caso Clínico Síndrome do Lactente Sibilante Internato – Saúde da Criança Hospital Regional da Asa Sul/SES/DF Interno: Adriell Ramalho Orientação: Dra. Lisliê Capoulade Dra. Luciana Sugai www.paulomargotto.com.br Brasília, 7 de junho de 2013 Identificação e Queixa principal Atendimento: 14/05/13 às 10:27 ID: RALS, sexo masculino, 5 meses, Peso: 7.8 kg. Natural de Planaltina / DF, procedente de Samambaia / DF; QP: “cansaço, chiado e tosse" há 3 dias. HDA HDA: Mãe relata sibilância e tosse produtiva há 2 dias, com piora hoje, quando começou a apresentar desconforto respiratório e um episódio febril de 38ºC. Refere ainda rinorreia hialina desde o início do quadro. Nega queixas gatrintestinais ou urinárias. Nega outros sintomas respiratórios. História de outros dois episódios de sibilância. Antecedentes Mãe G2P2A0, gestação sem intercorrências. Parto normal, 37 semanas, PN3715g. Nega alergias medicamentosas, transfusões ou cirurgias. Nega dermatite ou antecedentes atópicos. Vacinação atualizada. Antecedentes Duas internações prévias: ◦ (1) março/13, neste PS, diagnóstico de sibilância. ◦ (2) abril/13, neste hospital, por 10 dias, diagnóstico de sibilância + pneumonia. Antecedentes Familiares: ◦ Mãe, 27 anos, hígida. ◦ Pai, 33 anos, hígido. ◦ Irmão, 3 anos, rinite alérgica. Hábitos de vida: ◦ Mora em apartamento com 3 cômodos e 4 moradores. Saneamento básico completo, rua asfaltada. ◦ Sem animais de estimação. Pai tabagista. Exame físico Na admissão, criança em regular estado geral, desidratada, dispneica +++/4+, com tiragem intercostal. Exame cardiovascular sem alterações. À ausculta respiratória, murmúrio vesicular rude com sibilos difusos. Orofaringe: de aspecto normal SN: Ausência de sinais de irritação meníngea, sem deformidades ou malformações. Lista de problemas Tosse Rinorreia Sibilância Dispneia Febre Antecedentes de sibilância e pneumonia Tabagismo paterno Dispneia e sibilos ao exame físico Terapêutica inicial Realizada série de três com salbutamol spray. Criança com melhora significativa, mas ainda dispneico(FR: 52 ir/min e com saturação 90-91%. Optado por internação hospitalar com: ◦ ◦ ◦ ◦ O2 cateter nasal 2l/min Prednisolona 3ml 1x/dia Salbutamol 4 jatos 4/4h Paracetamol SOS Evolução 14/05/13 às 15:30: Criança em bom estado, ativo, reativo, levemente dispneico, hidratado, corado, acianótico; FC: 140bpm AR: MVF, com roncos e sibilos difusos, retração subcostal e de fúrcula esternal. FR 41 irpm. SpO2 ar ambiente: 83%, SpO2 CN 2l/min: 93%. CONDUTA: ◦ prescrito salbutamol 3 jatos, a cada 20 min, série de 3 ◦ salbutamol para 3 jatos 2/2h. Evolução 15/05/2013, 08:50 Criança evoluindo com melhora parcial do desconforto respiratório, ainda com dispnéia leve. Nega febre (último pico há mais de 24horas). Aceitando bem a dieta via oral. Eliminações fisiológicas preservadas. Sono de bom padrão. AR: MVF, com roncos e sibilos difusos, retração subcostal e de fúrcula esternal leves. FR 48irpm. SpO2 CN 2l/min: 97%. CONDUTA: ◦ Alterado salbutamol para 4 jatos 1-1h Evolução 17/05/2013, 09:43 Criança evoluindo com manutenção da melhora do quadro respiratório, porém ao tentar-se a retirada de O2 sob cateter nasal, o paciente dessatura para 89%, com dispnéia apresentando TSC leve e taquipnéia. No momento sem novas queixas, afebril há mais de 4 dias. Evolução 17/05/2013, 09:43 MVF, com roncos de transmissão e sibilos difusos bilateralmente. TSCleve quando tentando retirada de O2. FR 42irpm com O2, e 46 em AA. SpO2 CN 2l/min: 99%., SpO2 em AA: 89%. CONDUTA: ◦ Mantida; ◦ A ala se vaga. Evolução Admitida na Ala B em 17/05/2013, 16:00h Em 18/05/2013, 5° DIH/ 2° DIH Ala B, em uso de O2 sob cateter nasal 2L/min; Prednisolona 2mg/kg/dia - D5; Salbutamol 4 jatos 2x2h; persiste dispneico. Ao exame, roncos e sibilos difusos, com tiragem intercostal e subcostal leves. CONDUTA: solicitado RX de tórax devido quadro arrastado. 18/05/13 Evolução Recebo raio x de tórax agora - sem laudo- aparentemente infiltrado peribroncovascular bilateral + hiperinsuflação. CONDUTA: associo azitromicina VO; Evolução 20/05/2013 Em uso de: ◦ ◦ ◦ ◦ O2 sob catéter nasal 2L/min; Azitromicina 10mg/kg/dia - D3 Prednisolona 2mg/kg/dia - D7; Salbutamol 4 jatos 2x2h. Mãe refere que a criança apresenta discreta melhora do desconforto respiratório, que ainda está presente. TSC e TIC leves, MV rude, com roncos de transmissão, sibilos bilaterais e creptos bilaterais, FR: 43 irpm, SpO2 CN 2l/min: 94%; Evolução 22/05/2013, 9° DIH/ 6° DIH Ala B Em uso de: ◦ Azitromicina 10mg/kg/dia - D5 ◦ Prednisolona 2mg/kg/dia - D9; ◦ Salbutamol 4 jatos 2x2h; Criança mantendo discreto desconforto respiratório. Afebril há 9 dias. Aceita bem o seio materno, sem interrupções nas mamadas e sem engasgo. AR: TSC leve, MV rude, com roncos de transmissão, raros sibilos bilaterais e raros creptos bilaterais, FR: 38 irpm, SpO2 CN 1l/min: 92-94%; Evolução 22/05/13 CONDUTA: ◦ Substituído Salbutamol spray por Fenoterol em nebulização; ◦ Solicitado parecer para fisioterapia respiratória; ◦ Retiramos cateter de O2; Evolução 23/05/2013, 10° DIH/ 7° DIH Ala B Mãe refere melhora progressiva no desconforto respiratório da criança. Afebril há 10 dias. TSC discreta, MV rude, com roncos de transmissão, raros sibilos bilaterais e raros creptos bilaterais, FR: 37 irpm, SpO2 em AA: 98% Evolução 23/05/2013, 10° DIH/ 7° DIH Ala B CONDUTA: ◦ Alta hospitalar; ◦ Nebulização com fenoterol em domicílio de 4x4 horas, Diagnósticos finais Sibilância Síndrome do lactente sibilante Pneumonia Síndrome do Lactente Sibilante Definida como a ocorrência de sibilância recorrente em <2a; Sibilância recorrente: ◦ 3 episódios de sibilância em 6 meses OU ◦ Sibilância contínua há pelo menos 1 mês ou 3 episódios de sibilos em 2 meses Síndrome do Lactente Sibilante Epidemiologia da sibilância ◦ 80,3% dos lactentes: ao menos um episódio ◦ 43,1% : 3 ou mais episódios Sibilância transitória: ◦ Tamanho das vias aéreas ◦ Fatores genéticos Síndrome do Lactente Sibilante 1/3 das crianças que iniciaram sibilância antes dos 3 primeiros anos de vida persistirão com sibilância na infância; Destes, 60% manifestarão sintomas atópicos aos 6 anos de idade. Síndrome do Lactente Sibilante Fatores de risco: ◦ ◦ ◦ ◦ ◦ Tabagismo passivo; História materna ou paterna de asma; Tabagismo materno durante a gestação; Exposição precoce a animais de estimação; Sexo masculino. Síndrome do Lactente Sibilante Infecções virais: ◦ ◦ ◦ ◦ ◦ ◦ ◦ ◦ VSR Rinovírus humano Metapneumovírus Coronavírus Parainfluenza tipo 3 Influenza Bocavírus Adenovírus Síndrome do Lactente Sibilante Alterações congênitas: história de problemas respiratórios neonatais ou perinatais ou sibilância desde o nascimento; Refluxo gastroesofágico ou disordens da deglutição: sibilância associada com alimentações e vômitos; Síndrome do Lactente Sibilante Corpo estranho em vias aéreas; Obstrução mecânica: vias aéreas pequenas, malácia, anel vascular; Fibrose cística, imunodeficiência, disfunção ciliar: baixo ganho de peso ou história e otites ou sinusites de repetição; Doença intersticial pulmonar: dispneia progressiva, taquipneia, intolerância ao exercício; Síndrome do Lactente Sibilante Tratamento ◦ Direcionada para a causa da sibilância; ◦ Controle ambiental; Síndrome do Lactente Sibilante Tratamento da sibilância induzida por infecções virais: ◦ A bronquiolite geralmente é auto-limitada. O desconforto respiratório dura entre o 5º e o 7º dia de doença, mas sibilância pode persistir por uma semana ou mais. O tratamento na maioria dos casos consiste em medidas de suporte a fim de garantir que a criança esteja bem hidratada, bem oxigenada e clinicamente estável. Síndrome do Lactente Sibilante Tratamento da sibilância induzida por infecções virais: ◦ Um teste terapêutico com broncodilatadores inalatórios (albuterol ou epinefrina) pode ser realizado (2B) em lactentes com desconforto respiratório moderado ou grave. Se houver resposta imediata (1h), a terapêutica deve ser mantida e descontinuada assim que melhora da dispneia. Síndrome do Lactente Sibilante Tratamento da sibilância induzida por infecções virais: ◦ Broncodilatadores orais não são recomendados (1A); ◦ Corticoterapia sistêmica não é recomendada rotineiramente no primeiro episódio de bronquiolite (1A), assim como sua associação com broncodilatadores na abordagem rotineira da bronquiolite (2B); Síndrome do Lactente Sibilante Tratamento da sibilância induzida por infecções virais: ◦ Antibióticos não devem ser indicados rotineiramente (1B); ◦ Não estão indicados o uso de nebulização com solução salina hipertônica ou heliox no tratamento da bronquiolite (2B); Referências bibliográficas CHONG NETO, Herberto José and ROSARIO, Nelson Augusto. Sibilância no lactente: epidemiologia, investigação e tratamento. J. Pediatr. (Rio J.) [online]. 2010, vol.86, n.3, pp. 171-178 . SOLE, Dirceu. Sibilância na infância. J. bras. pneumol. [online]. 2008, vol.34, n.6, pp. 337-339 . PINTO, Leonardo Araujo; STEIN, Renato Tetelbom and RIBEIRO, José Dirceu.Genetic associations with asthma and virus-induced wheezing: a systematic review. J. bras. pneumol. [online]. 2009, vol.35, n.12,pp. 1220-1226. BOUZAS, Maiara Lanna et al. Frequência de chiado, características clínicas e tratamento em lactentes. J. Pediatr. (Rio J.) [online]. 2012, vol.88, n.4, pp. 361-365 . KAKUMANU, Sujani. Virus-induced wheezing and asthma: An overview. Uptodate.com [internet]. 2013. Disponível em http://www.uptodate.com. FAKHOURY, Khoulood. Approach to wheezing in children. Uptodate.com [internet]. 2013. Disponível em http://www.uptodate.com. KAKUMANU, Sujani. Treatment of recurrent virus-induced wheezing in young children. Uptodate.com [internet]. 2013. Disponível em http://www.uptodate.com. PIEDRA, Pedro A; STARK, Ann R. Bronchiolitis in infants and children: Treatment; outcome; and prevention. Uptodate.com [internet]. 2013. Disponível em http://www.uptodate.com. Ddo Adriell Ramalho Saúde da Criança-Grupo D ESCS COM MUITO ORGULHO!
Download