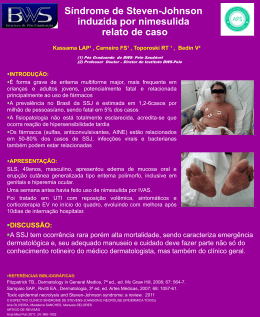
Reações cutâneas graves adversas a drogas – aspectos relevantes ao diagnóstico e ao tratamento – Parte I – anafilaxia e reações anafilactóides, eritrodermias e o espectro clínico da síndrome de Stevens-Johnson & necrólise epidérmica tóxica (Doença de Lyell) Apresentadora: Mariana Grillo (R1) Orientador: Dr. Felipe Residência Médica em Pediatria-Hospital Regional da Asa Sul (HRAS) www.paulomargotto.com.br 15/7/2008 INTRODUÇÃO Cinco a 15% dos pac. tratados com algum medicamento desenvolvem reações adversas Em pacientes hospitalizados 30%, sendo 2 a 3% reações cutâneas Reações cutâneas fatais ocorrem em 0,1% dos pacientes clínicos e 0,01% dos pacientes cirúrgicos INTRODUÇÃO Reações cutâneas graves adversas a drogas (RCADG) são as que geralmente necessitam de internação hospitalar, por vezes em UTI ou Unidade de Queimados, com observação minuciosa dos sinais vitais e da função de órgãos internos. Anafilaxia Síndrome de Stevens-johnson Necrólize Epidérmica Tóxica Síndrome de hipersensibilidade à droga Eritrodermias , pustulose exantemática generalizada aguda (Pega), necrose cutânea induzida por anticoagulante, vasculites e as reações do tipo doença do soro. INTRODUÇÃO RCGAD x erupção menos grave A maioria das reações cutâneas inicia como um exantema mobiliforme ou máculo-papuloso Neste artigo são abordadas as seguintes reações: -anafilaxia e reações anafilactóides -eritrodermia -espectro clínico da síndrome de StevensJohnson e da necrólise epidérmica tóxica (síndrome de Lyell) INTRODUÇÃO Anafilaxia e Reações anafilactóides A anafilaxia é uma reação sistêmica rápida, a qual geralmente determina risco de vida, decorrente de uma reação de hipersensibilidade imediata mediada pela IgE Reações anafilactóides mimetizam anafilaxia embora não sejam provocadas por mecanismos imunes Anafilaxia e Reações anafilactóides As drogas são as causas mais importantes de anafilaxia, 13 a 20% dos casos (ß-lactâmicos, cefalosporina, sulfas, insulinas, vacinas) As reações anafilactóides podem ocorrer pelo ácido acetilsalicílico, aines, contrastes, iecas -Instalam-se de forma súbita com intervalo de 30min a 1h Anafilaxia e Reações anafilactóides Prurido, urticária,sintomas rinoconjuntivais, angioedema, hipotensão, sibilos, dores abdominais, diarréia, vômitos, contrações uterinas, arritmias cardíacas Pode haver após algumas horas, reaparecimento dos sintomas Sinais de risco de vida: estridor, edema de glote, dispnéia intensa, sibilos, hipotensão, arritmia cardíaca, choque, convulsões e perda da consciência Anafilaxia e Reações anafilactóides Urticária aguda Anafilaxia e Reações anafilactóides O reconhecimento do paciente deve ser o mais rápido possível e o tratamento iniciado imediatamente. O tratamento consiste em medidas a curto e a longo prazo Manutenção das vias aéreas, da pressão arterial e do aporte de oxigênio Epinefrina 0,01ml/kg até no máximo 0,3 a 0,5ml Anafilaxia e Reações anafilactóides Eritrodermias Caracterizada por eritema generalizado e descamação da pele (dermatite esfoliativa) Apresentação morfológica de várias doenças A eritrodermia secundária ao uso de drogas é de instalação rápida e tende a regredir rapidamente com a retirada da droga Uma a 4 sem após o início do uso da droga surge prurido associado ao eritema difuso (90% da superfície corpórea) e linfadenopatia, seguida de descamação que esfolia a pele. Eritrodermias Pode levar a complicações sistêmicas, como distúrbio hidroeletrolítico, termorregulatório, icc de alto débito, taquicardia, síndrome de escape capilar e infecção, que dependem da duração e intensidade do processo Os achados laboratoriais incluem anemia leve, leucocitose com eosinofilia, elevação de IgE, aumento do VHS, diminuição da albumina e aumento do ácido úrico. Eritrodermias Eritrodermias O tratamento é o mesmo de outras eritrodermias, sendo a melhora mais rápida, devido a suspensão da droga Dar atenção especial ao estado nutricional e a reposição hidroeletrolítica Medidas locais como: banhos de amido, compressas úmidas,aplicação de emolientes suaves e corticosteróides tópicos de baixa potência Eritrodermias Anti-histamínicos orais podem ser prescritos para alívio do prurido e da ansiedade Ambiente umidificado e aquecido Atenção a sinais de insuficiência cardíaca e respiratória Espectro clínico da Síndrome de StevensJohnson e da Necrólise Epidérmica Tóxica Hoje, distingue-se dois espectro: -Espectro do eritema multiforme: EM minor (EMm) EM major (EMM) -SSJ e NET Espectro clínico da Síndrome de StevensJohnson e da Necrólise Epidérmica Tóxica Segundo Assier et al., é possível separar os pacientes com EMM da verdadeira SSJ, com base nos sintomas clínicos e na origem da doença Estes autores definiram o EMM como erosões mucosas e lesões cutâneas características em seu padrão (alvos típicos, com ou sem bolhas) de distribuição simétrica e preferencialmente acral A SSJ seria representada por erosões mucosas e máculas purpúricas cutâneas disseminadas frequentemente confluentes, com o sinal de Nikolsky positivo e detacamento epidérmico limitado a menos de 10% da superfície corporal Espectro clínico da Síndrome de StevensJohnson e da Necrólise Epidérmica Tóxica O EM comprenderia casos recorrentes, pósinfeciosos (relacionados ao herpes simples e ao micoplasma) ou eventualmente relacionado a exposição a fármacos, com baixa morbidade e sem letalidade O SSJ constitui reação adversa grave a droga, com alta morbidade e prognóstico reservado em muitos casos Espectro clínico da Síndrome de StevensJohnson e da Necrólise Epidérmica Tóxica Em 1993 Bastuji-Garin et al. propuseram uma classificação clínica do espectro que compreede desde o EM bolhoso até a NET Lesões dermatológicas que a constituem -descolamento epidérmico -alvos típicos -alvos atípicos planos -alvos atípicos elevados -máculas Espectro clínico da Síndrome de StevensJohnson e da Necrólise Epidérmica Tóxica Espectro clínico da Síndrome de StevensJohnson e da Necrólise Epidérmica Tóxica Consideracões sobre a fisiopatogenia da SSJ e da NET Espectro clínico da Síndrome de StevensJohnson e da Necrólise Epidérmica Tóxica A extensão da necrólise epidérmica constitui um dos principais fatores de prognóstico. Formou-se, então, um consenso quanto a classificação do espectro: - A SSJ tem erosões mucosas e máculas purpúricas disseminadas e destacamento epidérmico abaixo de 10% - Transição SSJ/NET apresenta destacamento entre 10 e 30% - A NET tem máculas purpúricas e destacamento >30% ou mais de 10% de destacamento sem outras lesões A Síndrome de Stevens-Johnson (SSJ) Caracterizada por lesões semelhantes as do eritema multiforme, porém com máculas purpúricas e bolhas amplamente distribuídas ou mesmo lesões em alvos atípicos dispostas sobre o dorso das mãos, palmas, plantas dos pés, regiões extensoras das extremidades, pescoço, face, orelhas e períneo, sendo proeminente o envolvimento da face e do tronco. A Síndrome de Stevens-Johnson (SSJ) A Síndrome de Stevens-Johnson (SSJ) Pode ser precedida por erupção máculo-papulosa discreta, semelhante ao exantema mobiliforme É possível a formação de bolhas Envolvimento mucoso em cerca de 90% dos casos. Iniciando com enantema e edema e posterior formação de erosões e psudomembranas Dez a 30% dos casos ocorrem com febre, lesões do trato respiratório e gastrointestinal A Síndrome de Stevens-Johnson (SSJ) O prognóstico parece não ser afetado pelo tipo e dose da droga responsável, nem por infecção pelo HIV Opções terapêuticas limitadas e controversas Necrólise Epidérmica Tóxica (NET) ou Síndrome de Lyell Caracterizada por extenso destacamento da epiderme secundário à necrose Reação adversa à droga Rara. Risco maior em pacientes com AIDS Predominância em mulheres (2:1) Necrólise Epidérmica Tóxica (NET) ou Síndrome de Lyell Sintomas inespecíficos, influenza-símile, febre, dor de garganta, tosse e queimação ocular (1 a 3 dias antes do acometimento mucoso) Erupção eritematosa surge simetricamente na face e parte superior do tronco, provocando sintomas de queimação e dolorimento da pele. Lesões cutâneas individuais são caracterizadas principalmente por máculas eritematosas de contornos mal definidos e centro purpúreo. Progressivamente envolvem tórax superior e dorso Necrólise Epidérmica Tóxica (NET) ou Síndrome de Lyell Necrólise Epidérmica Tóxica (NET) ou Síndrome de Lyell Em alguns casos, o exantema inicial pode ser um exantema escarlatineforme extenso Em 2 a 7 dias, ás vezes, horas, ocorre acometimento completo da pele O ápice é a denudação da epiderme necrótica, o que pode determinar o estado de falência cutânea Pode acometer 100% da superfície cutânea, e 85 á 95% dos pacientes tem acometimento mucoso Necrólise Epidérmica Tóxica (NET) ou Síndrome de Lyell Graves seqüelas oculares podem ocorrer Febre alta ou hipotermia por desequilíbrio termorregulatório Pode haver acometimento de orgãos, mostrando um espectro de acometimento sistêmico (esôfago, fígado, intestino e pâncreas, além das VAS e inferiores) Anemia e linfopenia em até 90% dos pacientes, trombocitopenia em 15% e anemia em 30% Necrólise Epidérmica Tóxica (NET) ou Síndrome de Lyell Necrólise Epidérmica Tóxica (NET) ou Síndrome de Lyell Consideracões sobre a fisiopatogenia da SSJ e da NET O mecanismo exato ainda não está bem estabelecido Alguns autores sugerem metabolismo alterado das drogas e deficiência nos mecanismos da detoxifilicacão de metabólitos intermediários reativos Há evidências de que sejam mediadas imunologicamente ( linfócitos T citotóxica, similar a doença enxerto x hospedeiro) Consideracões sobre a fisiopatogenia da SSJ e da NET Posadas et al. demonstraram associção entre os níveis elevados de TNF-a com a gravidade da reação. Correia et al. observaram perfil sérico de citocinas similar entre a NET e doença do enxerto x hospedeiro ( Il-6 e Il-10) Chosidow et al. propuseram que alvos da citotoxidade celular seriam antígenos virais potencializados por exposição a medicamentos Consideracões sobre o tratamento da SSJ e da NET O tratamento dos pacientes com SSJ e NET é similar ao daqueles com queimaduras extensas -biópsia cutânea -UTI -isolamento e ambiente aquecido -suspensão de qualquer droga que não seja essencial à vida -reposição de fluídos -alimentação por sonda -ATB -corticosteróide Consideracões sobre o tratamento da SSJ e da NET Imunoglobulinas endovenosa, ciclosporina, ciclofosfamida, talidomida, plamasferese, anticorpos monoclonais anticitocinas e outros têm sido usados na tentativa de cessar o processo de necrose Prins et al. publicaram estudo multicêntrico e retrospectivo sobre o uso da imunoglobulina endovenosa com excelentes resultados. Já outro estudo francês (Bachot, Revuz, Rojeau) concluiu que o uso não provoca decréscimo na mortalidade dos pacientes. Consideracões sobre o tratamento da SSJ e da NET A mortalidade aumenta com o aumento da faixa etária do paciente e do aumento da área de superfície do destacamento epidérmico A mortalidade é baixa no EMM (<1%) e na SSJ (cerca de 5%), já nos pacientes com NET com máculas é superior a 40% Conclusões Com a finalidade de sintetizar os principais tópicos referentes ao diagnóstico do espectro de lesão composto pela SSJ e NET, os autores ressaltam a metodologia de classificação adotada pelo estudo multicêntrico e prospectivo denominado Scar (Severe Cutaneous adverse Reactions) Apesar do grande número de drogas que aumentam o risco na ocorrência de SSJ e NET nenhuma delas excede o risco anual de cinco casos por ano entre usuários de medicamentos
Download