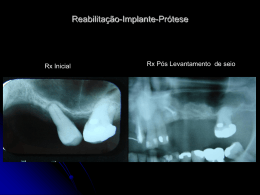
0 UNINGÁ – UNIDADE DE ENSINO SUPERIOR INGÁ FACULDADE INGÁ CURSO DE ESPECIALIZAÇÃO EM PRÓTESE DENTÁRIA MARISA PARISENTI BADALOTTI ALTERNATIVAS DE TRATAMENTO REABILITADOR SOBRE IMPLANTES PARA REGIÃO ANTERIOR DA MAXILA PASSO FUNDO 2010 1 MARISA PARISENTI BADALOTTI ALTERNATIVAS DE TRATAMENTO REABILITADOR SOBRE IMPLANTES PARA REGIÃO ANTERIOR DA MAXILA Monografia apresentada à unidade de PósGraduação da Faculdade Ingá – UNINGÁ – Passo Fundo-RS como requisito parcial para obtenção do título de Especialista em Prótese Dentária. Orientador: Prof. Dr. Cezar Augusto Garbin Co-orientador: Prof. Ms.Christian Schuh . PASSO FUNDO 2010 2 MARISA PARISENTI BADALOTTI ALTERNATIVAS DE TRATAMENTO REABILITADOR SOBRE IMPLANTES PARA REGIÃO ANTERIOR DE MAXILA Monografia apresentada à comissão julgadora da Unidade de Pós-Graduação da Faculdade Ingá – UNINGÁ – Passo Fundo-RS como requisito parcial para obtenção do título de Especialista em Prótese Dentária. Aprovada em 20 / 10 / 2010. BANCA EXAMINADORA: ________________________________________________ Prof. Dr. Cezar Augusto Garbin - Orientador ________________________________________________ Prof. Ms. Aloísio Oro Spazzin ________________________________________________ Prof. Dra. Lilian Rigo 3 DEDICATÓRIA Dedico este trabalho a Deus que certamente me acompanha e me protege na escadaria da vida. Dedico a meus pais, Armando e Irma, onde quer que eles estejam, que me presentearam com a vida e me ensinaram a subir e descer degraus. Dedico a meus filhos, Guilherme e Cecilia, que são o corrimão da minha existência. 4 AGRADECIMENTOS Agradeço à minha família, Claudionor, Guilherme e Cecilia, por sua paciência e compreensão durante minha ausência. Agradeço aos professores desta escola, Aloísio Oro Spazzin, Christian Schuh, Leonardo Federizzi e Lilian Rigo por acrescentarem conhecimento técnico à minha vida profissional e por sua dedicação em todos os momentos. Em especial, sou grata ao professor Dr. Cézar Augusto Garbin, cujo exemplo profissional e pessoal me motivaram à busca de novos conhecimentos. Agradeço ao meu grande amigo Alexandre Basualdo pela sua disponibilidade sempre que precisei. Aos meus colegas de curso Alexandre Rubik, Alexandre Trevizani, Ângela Liberger, Bruna Baseggio, Caroline Pinzetta, Litiane Paludo, Maurício Pelle pelo coleguismo e amizade . A Gisele Guiggi pelo auxílio nos momentos mais difíceis, que ajudaram a desenvolver este trabalho. A Katiane Wisniewski, que colaborou para que eu desenvolvesse esse trabalho. Minha eterna gratidão à Clecy Scott, Cleunice Dufloth, Lourdes Badalotti, que sempre estiveram de plantão na guarda dos meus filhos em todos os momentos que me ausentei. 5 O universo sempre nos ajuda a lutar por nossos sonhos. Porque são nossos sonhos, e só nós sabemos o quanto nos custa sonhá-los. Paulo Coelho 6 RESUMO A excelência estética em odontologia tem se tornado uma exigência em que o profissional deve aliar à função para otimizar os resultados. O objetivo deste trabalho foi avaliar as alternativas de tratamento para reabilatação protética estéticas e funcionais em pacientes desdentados na região anterior da maxila, através da revisão de artigos científicos e levantamento bibliográfico em livros relacionados ao assunto. Foi avaliado como elementos críticos a qualidade óssea e sua perda, estrutura gengival, anamnese do sorriso, oclusão e harmonia facial para determinar um tratamento previsível. Foi possível perceber, seguindo um protocolo de planejamento e desenvolvimento de trabalho, que é pode-se reabilitar a região anterior de maxila obtendo um resultado estético-funcional ideal e previsível com utilização de implantes osseointegrados. Palavras-chave: Prótese dentária; Estética; Prótese sobreimplante. 7 ABSTRACT Esthetics excellence has become a requirement in dentistry and the professional must bear this in mind to maximize the outcomes of the treatment. The objective of this study was to evaluate the alternatives to functional and esthetics resolutions in anterior maxilla edentulous patients through a literature review related to this topic. It was assessed critical features as bone quality and loss of bone tissue, gingival structure, smile anamnesis, occlusion and face harmony to determine a foreseeable treatment. It was observed that following a planning and development protocol, anterior maxilla rehabilitation with an ideal esthetic-functional effect and using osseointegrated implants is possible. Key-words: Dental prosthesis; Esthetics; Implant-supported prosthesis. 8 LISTA DE ILUSTRAÇÕES Figura 1A-C – Posição vestíbulo-lingual do implante: vestibularizado (A), PCDI (B), palatinizado (C).................................................................................. 16 Figura 2 A – Posição vestíbulo-linguo/palatal para prótese cimentada............ 17 Figura 2 B – Posição vestíbulo-linguo/ palatal para prótese parafusada.......... 17 Figura 3 A – Posição mesiodistal do implante incorreto................................... 17 Figura 3 B – Posição Correta............................................................................ 17 Figura 4 – Posição ápico-coronal ideal.............................................................. 17 Figura 5 – Semelhança do implante cônico com as raízes dos dentes............. 20 Figura 6A – Espaço protético necessário......................................................... 21 Figura 6B – Proximidade radicular.................................................................... 21 Figura 7-A – Cabeça do implante colocada 2 a 3 mm abaixo da junção cemento-esmalte................................................................................................ 22 Figura 7-B – Implante no perímetro da coroa.................................................... 22 Figura 8 14 a 17 mm - dois implantes com diâmetros convencionais 18 a 20 mm - dois implantes com diâmetros maiores..................................................... 25 Figura 9 - Disposição dos implantes na ausência de dois elementos............... 26 Figura 10 – Espaços maiores que 20 mm com 3 implantes de diâmetro Convencional..................................................................................................... 28 Figura 11 – Ausência de 3 elementos............................................................... 28 Figura 12A – Espaço maior/igual que 28 mm com 4 implantes de diâmetros combinados implantes de diâmetro convencional (4,1mm)............................... 30 Figura 12B – Espaço menor que 28 mm com 3 implantes de diâmetro convencional (4,1mm)........................................................................................ 30 Figura 12C – Espaço menor/igual a 28 mm com 2 implantes de diâmetro convencional...................................................................................................... 30 Figura 12D – Espaço menor que 20mm com 2 implantes de diâmetro convencional................................................................................................... 30 Figura 13 - Ausência de 4 elementos vista oclusal....................................... 30 Figura 14 – Vista oclusal da reabilitação de 5 ou 6 dentes com 3 ou 4 implantes de diâmetros convencionais bem posicionados................................ 32 Figura 15 – A – Prótese fixa dentogengival ..................................................... 34 Figura 15 - B – Prótese dentogengival vista vestibular e palatina..................... 34 9 SUMÁRIO 1 INTRODUÇÃO ....................................................................................................... 10 2 REVISÃO DE LITERATURA ................................................................................. 12 2.1 REABILITAÇÃO DE UM ELEMENTO DENTÁRIO..............................................20 2.2 REABILITAÇÃO DE 2 ELEMENTOS DENTÁRIOS.............................................24 2.3 REABILITAÇÃO DE 3 ELEMENTOS DENTÁRIOS.............................................28 2.4 REABILITAÇÃO DE 4 ELEMENTOS DENTÁRIOS.............................................29 2.5 REABILITAÇÃO DE 5 OU 6 ELEMENTOS DENTÁRIOS....................................31 2.6 CONEXÃO DENTE IMPLANTE .......................................................................... 32 2.7 PRÓTESE DENTOGENGIVAL ........................................................................... 33 2.8 CARGA IMEDIATA .............................................................................................. 35 3 CONCLUSÃO ........................................................................................................ 41 REFERÊNCIAS ......................................................................................................... 43 10 1 INTRODUÇÃO Diariamente os dentistas enfrentam o desafio de tomar decisões rápidas e difíceis. As dúvidas são geralmente causadas por paradigmas ditados pelos estudos de odontologia e por anos de prática clínica. Ao planejar uma reconstrução fixa, as opções são prótese fixa, ou coroa sobre dente ou implante. Essas opções de tratamento são muito documentadas, e apresentam riscos técnicos que devem ser levados em conta durante o planejamento do tratamento (PJETURSSON; LANG, 2008). No processo diagnóstico e plano de tratamento o fator mais importante a ser considerado é o paciente. Cada técnica protética apresenta características muito individuais. O universo de cada uma parece bastante definido quanto ao alcance benefícios, limitações, riscos e prognóstico de longevidade clínica. Por isso deve-se respeitar as indicações, contra-indicações e o protocolo de conduta (MEZZOMO; SUZUKI, 2008). Atualmente é possível desenvolver procedimentos estéticos de modo ético, comprometido com uma visão de promoção de saúde realmente integral e com previsibilidade de resultados sustentados por evidências científicas em diversos procedimentos diretos e indiretos (CONCEIÇÃO, 2007). Tornou-se obrigatório apresentar e discutir com o paciente as diferentes possibilidades restauradoras que são aplicáveis no seu caso. Ao assumir uma postura essencialmente preventiva pode-se, utilizando os implantes orais, evitar o preparo de elementos naturais garantindo menos dano, menor risco de sobrecarga aos elementos remanescentes e melhor prognóstico a longo prazo. Além disso, devemos sempre optar pelo planejamento de maior longevidade. Com freqüência as soluções com implantes são muito superiores no tocante a função, conforto e estética, quando comparadas a resultados obtidos com próteses convencionais. Cabe ao cirurgião dentista discutir as vantagens e desvantagens de cada alternativa restauradora, orientando o paciente para aquela que levará ao melhor resultado final (DINATO; POLIDO, 2001). O objetivo deste trabalho é avaliar as alternativas de tratamento para reabilitação protética em desdentados na região anterior da maxila identificando as várias técnicas existentes para reabilitação protética em região estética citando 11 vantagens e desvantagens para auxiliar o profissional na definição do planejamento para obter melhores resultados. 12 2 REVISÃO DE LITERATURA Nas décadas de 70 e 80 predominavam aparelhos parciais removíveis e próteses totais, decorrente dos conhecimentos científicos disponíveis para controlar cárie e doença periodontal. Hoje temos um controle mais eficaz, perdas dentárias em menor número e a procura por próteses parciais fixas aumentaram significativamente. Devido às limitações de uma prótese parcial fixa, podemos melhorá-las mudando protocolo de conduta desde o diagnóstico, o planejamento e a realização, otimizando a execução e a longevidade, também conscientizando o paciente da necessidade de cuidados profissionais essenciais pós-tratamento (MEZZOMO; SUZUKI, 2006). A integração da estética facial, gengival e dental é importante para se obter um conjunto harmônico para o paciente. Deve-se fazer a anamnese do sorriso para não criar falsas expectativas em relação ao resultado esperado pelo paciente (PAIVA; ALMEIDA, 2005). Deve-se fazer uma avaliação estética, onde o objetivo é restaurar e repor elementos dentários com características e proporções agradáveis e em harmonia com a gengiva, os lábios e o rosto do paciente. A forma ideal de uma restauração dentária é aquela que imita com exatidão a natureza, em sua forma, tamanho e posição. Podemos nos basear em linhas de referências horizontais para uma avaliação estética ideal, como linha interpupilar, linha do lábio e linha do sorriso, bem como as linhas de referências verticais, como linha média, referências sagitais, suporte do lábio superior, lábio inferior e posição ótima do implante em suas três dimensões (TODESCAN; BECHELLI; ROMANELLI, 2005). Segundo Renouard e Rangert (2008) a estética do sorriso pode apresentar alguns fatores de risco que foram divididos em: dentais, gengivais, ósseos e do paciente. Com dentes de formato quadrado é mais fácil de obter bons resultados estéticos do que com triangulares, pois apresentam uma superfície de contato maior e mais próxima da crista óssea favorecendo o preenchimento do espaço interdentário pela papila. Em relação aos fatores de risco do paciente, o principal a ser analisado é a sua expectativa e exigência estética, seguido da higiene dental. O avanço da Odontologia com o surgimento de implantes osseointegrados baseia-se na possibilidade de se produzir suporte para restaurações protéticas em 13 zonas onde não se encontram dentes ou raízes residuais. Isso melhorou o desempenho estético funcional de pacientes que tinham como única alternativa restauradora próteses parciais removíveis ou próteses totais. Além de eles terem uma alternativa a mais, outros pacientes edêntulos unitários também se beneficiam do implante ósseointegrado, quando se torna desnecessário o uso de dentes remanescentes, muitas vezes hígidos, como suporte de restaurações protéticas. Segundo o autor, que cita Branemark, o termo osseointegração foi definido como “uma conexão estrutural e funcional entre a base óssea e a superfície de um implante sob carga funcional” (TEIXEIRA, 2006). Fradeani e Barducci (2009) diz que a manutenção da osseointegração e da estabilidade do rebordo alveolar marginal ao longo do tempo se deve à formação e conservação da saúde dos tecidos moles peri-implantares. Além de desempenharem um papel fundamental na obtenção de um resultado estético ideal, os tecidos moles representam uma barreira de defesa para preservar a integridade da interface ossoimplante. A mucosa peri-implantar é constituída histologicamente de três componentes que são o epitélio sulcular, o epitélio juncional e o tecido conjuntivo supracristal. O epitélio juncional é capaz de estabelecer adesão com a superfície de titânio ou nas cerâmicas a base de alumina ou zircônia. O tecido conjuntivo supracristal é muito diferente do tecido conjuntivo do complexo dento-gengival devido ao número reduzido de fibroblastos, às fibras colágenas estarem paralelas ou circunferenciais ao eixo do implante e à vascularização pobre. Para se impedir uma possível recessão gengival é necessário pelo menos 2 mm de espessura na tábua óssea vestibular. Ainda deve-se respeitar uma distância mínima de 3 mm entre os implantes e uma distância de 1.5 mm dente-implante. Estes parâmetros impedem a reabsorção da crista marginal interproximal, a recessão das papilas e facilita a higienização. Pela mesma razão, a fase protética, provisória ou definitiva, deve estabelecer contornos que permitam medidas de higiene ideal. A maior revolução na reabilitação de áreas edêntulas seguramente foi estabelecida pelos implantes de titânio. O paciente sabe que com a colocação de um implante ele poderá receber uma prótese dentária que irá resolver o seu problema de ausência dental. Sendo assim, toda e qualquer cirurgia deve ter seu planejamento iniciado pela prótese (BIANCHINI, 2008). O diagnóstico é a síntese de todos os dados coletados durante a história sistêmica e dentária, exames radiográficos e exames clínicos intra e extra-oral. A 14 análise dos modelos de gesso das arcadas dentárias, corretamente montadas em um articulador semi-ajustável é útil na finalização das análises estática e dinâmica. Em uma reabilitação protética em larga escala, é útil conduzir uma análise da oclusão diretamente no paciente. Deve-se verificar a estabilidade oclusal adequada, com contatos posteriores bem distribuídos; medir qualquer discrepância entre a máxima intercuspidação e a relação cêntrica; verificar a dimensão vertical de oclusão; analisar os contatos oclusais tanto na oclusão normal quanto em movimentos protusivos e laterais da mandíbula (FRADEANI; BARDUCCI, 2009). Segundo Fradeani e Barducci (2009) o planejamento reverso parte de um enceramento diagnóstico associado ao diagnóstico por imagem e definido pela equipe de profissionais envolvidos no caso. Para montar corretamente os modelos no articulador é preferível fazer um registro oclusal que seja posicionado exatamente entre os dentes preparados e a área correspondente no arco antagonista, permitindo que as duas arcadas se toquem completamente atingindo a oclusão normal. O planejamento reverso consiste na elaboração de passos prévios ao procedimento cirúrgico, que estão diretamente relacionados com a prótese e irão identificar fatores decisivos nas conclusões quanto ao tamanho, tipo e número de implantes a serem colocados. A seleção do provável tipo de prótese depende deste planejamento reverso. É necessário analisar a disponibilidade óssea e a posição do dente no arco que determinará o tamanho, inclinação e retenção cimentada ou parafusada. Para que a cirurgia de colocação dos implantes seja adequadamente realizada, é importante que o cirurgião já tenha em mente o tipo de prótese que será confeccionada. Um erro de posicionamento do implante extremamente grande inviabiliza a prótese, pois não haverá componentes protéticos para solucionar tais casos (BIANCHINI, 2008). A única maneira de obter informações sobre a futura prótese é através de modelos de estudo e enceramento diagnóstico. Este recurso facilita a visualização do resultado final evidenciando aspectos como número, largura e comprimento dos dentes; a necessidade de agregar “gengiva” na prótese; a relação com o arco antagonista; o número e posição dos implantes. Se o profissional envolvido não for capaz de visualizar o resultado final, o caso será uma aventura, cujo prejudicado em geral é o paciente (DINATO; POLIDO, 2001). A reabsorção óssea após as exodontias pode comprometer o volume do rebordo remanescente impedindo a instalação de implantes em posição 15 proteticamente adequada. O sucesso da enxertia óssea para a implantodontia é um conceito amplo que envolve não apenas uma evolução pós-cirúrgica adequada, mas um resultado satisfatório ao longo do tempo. Isso significa implantes osseointegrados em áreas enxertadas que suportam próteses em plena função. (FRANCISCHONE et al., 2006). Fatores fundamentais como quantidade e qualidade óssea adequadas, a arquitetura gengival, a forma da estrutura óssea subjacente, a presença de cristas ósseas e a relação com os dentes adjacentes devem ser considerados no planejamento. Quando o volume ósseo é insuficiente, procedimentos para aumentálo são necessários para reconstruir a borda alveolar permitindo uma ancoragem óssea eficiente e possibilitando a colocação dos implantes em posição e alinhamento adequados, favorecendo o resultado estético final (DINATO; POLIDO, 2001). Segundo Baccar et al. (2005) a colocação de enxerto é um método de escolha para a reconstrução da maxila anterior. Seu trabalho avaliou o índice de sucesso, o grau de reabsorção óssea e a osseointegração desses enxertos. Foram avaliados 36 casos de enxerto ósseo na região da pré-maxila realizados entre 1998 - 2002 e revisados retrospectivamente. Enxertos autógenos foram usados para todos os pacientes. A zona doadora foi a zona parietal em 24 pacientes, intraoral em 8 e crista ilíaca em 4 pacientes. Em dois destes casos houve falhas. O índice de sucesso foi 94,5%. A reabsorção do enxerto removido da zona parietal com efeito sobre os implantes foi vista em três pacientes. Oitenta implantes foram inseridos com sucesso em 234 sítios enxertados com uma média de 2,4 implantes por enxerto. Três implantes foram removidos. O índice de duração dos implantes foi 96,2%. Conclui-se que a técnica de aposição óssea usando enxerto autógeno na pré- maxila fornece volume ósseo suficiente que permite a inserção e estabilidade ótima de implantes. A posição dentária ótima final (PDOF) expressa o posicionamento tridimensional perfeito do dente e dos tecidos do órgão dental em relação ao processo alveolar e os tecidos moles orofaciais, constitui uma posição anatômica ideal da unidade dentária, compatível com estética, fonética e função do sistema estomatognático. Quando se discute estética em prótese implanto-suportada, tornase fundamental o entendimento exato da existência e da obtenção da posição compatível dente implante (PCDI), particularmente no segmento anterior da arcada, 16 onde variações milimétricas da posição do implante podem se mostrar esteticamente desastrosas. A posição vestíbulo-linguo/palatal ideal do implante em relação aos dentes no sentido antero-posterior, pode variar para o sentido palatino ou vestibular (Figura 1), gerando diferentes sistemas de retenção da prótese. Se for cimentada o longo eixo do implante deve coincidir com o longo eixo do dente e se for parafusada o longo eixo do implante deve coincidir com um ponto imaginário entre o bordo incisal e o cíngulo (Figura 2A-B). A posição mesiodistal ideal do implante é sempre no centro da coroa clínica, não importando o sistema de retenção da prótese. A variação desta posição mesiodistal do implante compromete a região de ameia e da papila gengival (Figura 3A-B). No sentido ápico-coronal, a plataforma do implante deve ser posicionada ao nível do colo cirúrgico do dente adjacente posicionado corretamente (Figura 4), e se não existir dente adjacente a plataforma deve ser posicionada 1 a 1,5 mm apicalmente à crista óssea (SCARSO FILHO; BARRETO; TUNES, 2001). Figura 1A-C - Posição vestíbulo-lingual do implante: vestibularizado (A), PCDI (B), palatinizado (C) (SCARSO FILHO; BARRETO; TUNES, 2001). 17 Figura 2 A – Posição vestíbulo-linguo/palatal para prótese cimentada (SCARSO FILHO; BARRETO; TUNES, 2001). Figura 3 A – Posição mesiodistal do implante incorreto (SCARSO FILHO; BARRETO;TUNES Figura 2 B – Posição vestíbulo-linguo/ palatal para prótese parafusada (SCARSO FILHO; BARRETO;TUNES,2001) Figura 3 B – Posição Correta (SCARSO FILHO; BARRETO; TUNES, 2001). 2001). Figura 4 - Posição ápico-coronal ideal (SCARSO FILHO; BARRETO; TUNES, 2001). 18 Juodzbalys e Wang (2010) desenvolveram um índice estético complexo (CEI) para restaurações implantossuportadas na região anterior da maxila com relação aos tecidos moles e duros que circundam o implante. Para assegurar que a ótima estética possa ser alcançada durante a reabilitação com implantes, são considerados pré-requisitos como ótima posição do implante, estabilidade e saúde dos tecidos periimplantares e contorno estético dos tecidos moles. Cinqüenta pacientes (31 homens e 19 mulheres; idade 18 a 50 anos) previamente tratados com implantes foram avaliados em relação aos resultados estéticos de suas restaurações usando CEI proposto. Dois dentistas realizaram a avaliação e o registro. A avaliação foi feita duas vezes por cada examinador com duas semanas de diferença. O teste Cohen’s foi usado para calcular a concordância entre os dois observadores e entre o mesmo observador nas semanas diferentes. O resultado estético tem se tornado uma área de grande importância na odontologia. Para sustentar a aparência estética, é essencial considerar os tecidos duros e moles circundantes e sua relação com estruturas adjacente porque todos estes fatores são importantes para estabilidade estética. Uma análise de CEI em 50 próteses implantossuportadas na região anterior da maxila mostrou boa concordância entre os observadores no índice de tecidos moles e no índice de restaurações implantossuportadas. Somente a concordância entre os observadores para as próteses foi considerada como moderada. A menor concordância entre os observadores foi para os parâmetros subjetivos de tecidos moles (variações de coloração e textura do tecido mole). Este estudo apresentou evidências de que este novo índice CEI, que incorpora a restauração sobre o implante e os parâmetros dos tecidos adjacentes, é uma ferramenta reproduzível para classificar a estética de um implante na região anterior. Entretanto, ensaios clínicos prospectivos envolvendo examinadores com diferentes treinamentos são necessários para validar a estabilidade deste índice. Atualmente, existem implantes com desenhos, dimensões e superfícies muito variados, cabendo ao profissional escolher aquele que mais se adequará às suas necessidades. Nas reabilitações parciais, como na região anterior da maxila, não há um padrão relativo ao número de implantes a serem colocados. Algumas das variáveis que impossibilitam a elaboração deste padrão é o relacionamento interoclusal das arcadas, a distância mesiodistal do espaço edêntulo, a disposição do tecido ósseo, o tipo de antagonista e a potência muscular. Após avaliarmos estes dados, saberemos o tamanho das coroas protéticas, o número de elementos dentais 19 a serem reabilitados, o tipo e dimensões dos implantes a serem utilizados e a quantidade de carga que será exercida sobre os implantes. Na década de 80 os implantes desenvolvidos por Branemark possuíam um diâmetro padrão de 3,75mm e hoje, possuem vários diâmetros, comprimentos e formatos alternativos que auxiliam os profissionais na resolução dos casos. Porém, o mais importante, não é a forma do implante e sim a colocação do cilindro em posição protética favorável. No sistema Branemark, os sistemas de implante têm suas dimensões de plataforma estreita (NP – Narrow Plataform), de 2,4 mm X 3,5 mm e largura intra-óssea de 3,3 mm, implantes de plataforma regular (RP – Regular Plataform) 2,7 mm X 4,1 mm e largura intra-óssea de 3,75 mm e implantes de plataforma larga (WP – Wide Plataform), de 3,4 mm x 5,1 mm e largura intra-óssea de 5,1 mm. O comprimento do implante pode variar de 7 mm a 18 mm. Inicialmente, os implantes tinham formato cilíndrico, depois com a evolução da osseointegração e o aumento das necessidades estéticas, os fabricantes desenvolveram implantes com desenhos variados. Os implantes cônicos são bastante utilizados em alvéolos de dentes recém extraídos por se aproximar da forma radicular dos dentes naturais (Figura 5) (BIANCHINI, 2008). Figura 5 - Semelhança do implante cônico com as raízes dos dentes (BIANCHINI, 2001). Para definir o planejamento e permitir que o paciente se torne ativo nas decisões clínicas, deve-se confeccionar guias estéticos e radiográficos, assim teremos a real possibilidade estética da prótese sobre implantes a ser realizada. Do 20 ponto de vista prático, o guia radiográfico é o próprio guia cirúrgico esterilizado quimicamente. O guia cirúrgico visa possibilitar a instalação de implantes em posição ótima por meio de referências obtidas com o guia radiográfico. Este guia será realizado a partir da duplicação em acrílico incolor do enceramento e posicionamento de marcadores radiopacos. A utilização de cones e tubos metálicos no guia radiográfico tem por finalidade obter uma referência passível de visualização em exames radiográficos que possa projetar a futura posição do implante, considerando-se a posição dentária ótima final (PDOF). A determinação do tipo, quantidade e disposição dos implantes é uma questão multifatorial por excelência. Sempre se deve instalar o maior número possível de implantes; devem ser tão longos quanto possível; se estiverem em osso de baixa qualidade deve-se preferir implantes de superfície rugosa e serem unidos (SCARSO FILHO; BARRETO; TUNES, 2001). Renouard e Rangert (2009) afirmam que o guia cirúrgico sempre deve ser preciso para diminuirmos riscos de insucesso. O guia cirúrgico é uma ferramenta indispensável durante o tratamento com implante. Ele serve como ligação entre as equipes protética e cirúrgica. O guia cirúrgico não deve ser considerado como uma ajuda durante a cirurgia e deve-se saber que ele se isenta quando uma dúvida surge durante a intervenção. Respeitar de forma meticulosa alguns guias pode levar a contatos com as raízes dos dentes ou a proximidade implante/ implante ou implante/ dente. Deve-se sempre validar durante a intervenção as posições e eixos sugeridos pelo guia. O melhor guia cirúrgico permanece em oclusão e auxilia no uso dos indicadores de direção curtos para controlar a direção adequada da preparação óssea. 2.1 REABILITAÇÀO DE UM ELEMENTO DENTÁRIO Em áreas de prioridade estética, a substituição de dentes apresenta o desafio de se chegar o mais próximo do dente natural. Dessa forma, é importante identificar parâmetros estéticos tais como altura e extensão da linha do sorriso, biótipo do tecido, características do dente, etc. Considerando dentes adjacentes íntegros, baseado nas evidências de revisões sistemáticas, um elemento perdido deve preferencialmente ser substituído por uma coroa sobre implante (PJETURSSON; LANG, 2008). 21 A plataforma do implante deve se aproximar do colo cirúrgico do dente natural adjacente. Em casos de incisivos centrais e caninos utiliza-se plataforma regular e nos incisivos laterais prefere-se a plataforma estreita ou regular. A superfície é estabelecida pelo comprimento efetivo do implante e convenciona-se utilizar superfície rugosa se o implante for menor de 10 mm e superfície lisa acima desta medida. Segundo o autor, não se deve unir implantes a dentes naturais, e sempre confeccionar próteses cimentadas exceto quando o sulco periimplantar for superior a 3 mm, neste caso, confecciona-se prótese parafusada (SCARSO FILHO; BARRETO; TUNES, 2001). Nos casos de reabilitação unitária, o espaço protético mínimo para se colocar um implante padrão de 3,75 mm de diâmetro com plataforma de 4,1 mm é de 7 mm. (Figura 6-A). Este espaço deve considerar a distância entre as coroas adjacentes e entre as raízes. (Figura 6-B). Existem variações quanto à plataforma que nos permitem a utilização de implantes com dimensões mais estreitas (3,5 mm) para regiões com menos de 7 mm de espaço, e implantes mais largos (5,1 mm) para regiões com medidas superiores a 7 mm. É necessário cautela na alteração na dimensão do implante porque também serão alteradas as medidas dos componentes protéticos, podendo comprometer o resultado final do caso. Além disso, deve-se levar em consideração o espaço para que o tecido mole forme uma papila interdental adequada (BIANCHINI, 2008). Figura 6A – Espaço protético necessário (BIANCHINI, 2008). Figura 6B – Proximidade radicular (BIANCHINI, 2008). Segundo Renouard e Ranger (2009), o implante deve ser posicionado idealmente nos três planos do espaço existente, ficando a plataforma no perímetro 22 da coroa e 2 a 3 milímetros abaixo da junção cemento-esmalte (Figura 7 A - B). Opta-se por uma prótese parafusada se o eixo do implante estiver palatinizado em relação à borda incisal e se estiver vestibularizado deve-se considerar o uso de um abutment personalizado. Para aumentar a qualidade e a estabilidade do resultado estético pode-se utilizar um abutment Procera, nestes casos se consegue melhores adaptações do contorno gengival ao perfil protético. Quando o implante for colocado muito vestibularizado poderá haver recessão gengival, nestes casos deve-se fazer um enxerto de tecido conjuntivo subjacente antes ou durante a colocação do implante. Ainda pode-se confeccionar a prótese com abutment Procera®. Por razões estéticas é melhor preferir uma posição do implante ligeiramente mais para palatino do que para vestibular. Ao planejar uma reabilitação, devemos observar fatores que podem nos conduzir ao fracasso estético como diferença do nível ósseo entre dentes adjacentes e o nível do osso da crista que receberá o implante, reabsorção óssea vertical, canal nasopalatino amplo, espessura da mucosa, concavidade vestibular, linha do sorriso gengival, contexto oclusal e exigência estética irreal. Em casos de bruxismo e ou parafunção não devemos utilizar implantes de diâmetro pequeno. Figura 7-A - Cabeça do implante colocada 2 a 3 mm abaixo da junção cemento-esmalte (RENOUARD; RANGERT, 2009). Figura 7-B - Implante no perímetro da coroa (RENOUARD; RANGERT, 2009). Levin, Sadet e Grossmann em 2006, avaliaram o índice total de duração e os fatores que afetam o resultado clínico de 1387 implantes unitários colocados consecutivamente por um período de seis anos. Resultados: o total de implantes que falharam foi 96, resultando em um índice total de duração de 93,1%. A grande maioria das falhas (94,8%) ocorreu durante o primeiro ano após a instalação do 23 implante. O aumento ósseo foi realizado em 9,7% os casos com 92,5% de índice de duração, índice similar ao das áreas não-enxertadas (93,1%). A média do comprimento dos implantes foi 13,3mm, variando entre 8 e 16 mm. Implantes mais longos (>11 mm) mostraram índices similares aos dos implantes <11 mm (93,2% versus 90,2%, respectivamente). A largura do implante variou entre 3,25 a 5 mm sem algum efeito no índice de duração dos implantes. Houve uma diferença significante no índice de duração do implante de acordo com a zona anatômica de instalação. A área maxilar do pré-molar mostrou o índice de duração mais alto que as demais regiões (96,2%). O índice de falha relativamente baixo neste estudo mostrou que a colocação de implantes para substituir dentes unitários foi uma modalidade de tratamento previsível e com sucesso ao longo do tempo. As próteses unitárias sobre implantes são alternativas restauradoras previsíveis com alto índice de duração durante o período de seis anos. Jemt em 2008 apresentou dados longitudinais clínicos e radiográficos de implantes unitários na região anterior da maxila e comparou esses resultados com dados de implantes centrais suportando prótese fixa na maxila edêntula. Foram analisados 38 pacientes que receberam 47 coroas sobre implantes unitários na região anterior da maxila e 76 pacientes edêntulos tratados. A média de idade foi 25,4 anos e 60,1 anos na inclusão para o grupo de estudo (pacientes com implantes unitários) e o de controle (pacientes edêntulos reabilitados), respectivamente. Nenhum implante no grupo de estudo foi perdido (índice cumulativo, de sucesso: 100%), enquanto três implantes no grupo controle foram perdidos (índice cumulativo de sucesso: 95,4%). Dez coroas unitárias foram substituídas (sucesso 77%) e o grupo de estudo mostrou mais problemas na mucosa e fistulas quando comparado com o grupo controle. As trocas de coroas também ocorreram por fratura da porcelana após trauma, infraposição da coroa do implante em relação aos dentes adjacentes. A perda do parafuso foi um problema comum no grupo do implante unitário durante os primeiros cinco anos de função, mas a perda óssea não foi significantemente diferente entre os pacientes com parafusos estáveis ou perdidos e com fístula, ou entre os implantes do grupo controle e os do grupo de estudo após 15 anos. Há uma óbvia diferença entre a sobrevivência dos implantes (100%) e das coroas sobre implantes originais (77%) no grupo de estudo. A restauração unitária apresentou mais problemas mecânicos e fístulas quando comparadas com implantes centrais na maxila edêntula, mas a resposta óssea foi similar em ambos os grupos 24 durante os 15 anos de acompanhamento. A perda óssea não foi afetada no nível da cabeça do implante em relação à junção cimento-esmalte do dente adjacente, também não foi afetada por problemas mecânicos ou de mucosa ou fistulas persistentes nos implantes unitários durante todo período de acompanhamento. O índice cumulativo de sucesso em 15 anos é comparável para implantes unitários e implantes centrais suportando próteses fixas na maxila edenta. 2.2 REABILITAÇÃO DE 2 ELEMENTOS DENTÁRIOS O diâmetro médio dos dentes na região cervical é um fator importante no planejamento do tamanho e do número de implantes a colocar. Quando há necessidade de reabilitar dois ou mais elementos, o espaço cirúrgico poderá não proporcionar dimensões suficientes para a inserção do mesmo número de dentes. Deverá ser feita uma avaliação criteriosa tanto das medidas dos implantes quanto do espaço-protético cirúrgico para definir os componentes protéticos e, se necessário, usar dimensões combinadas para a solução do caso (BIANCHINI, 2008). Dinato e Polido (2001) afirmam ser necessário um espaço protético de 14,0 a 17,0 mm para dois elementos de diâmetro convencional. Se o espaço for de 18,0 a 20,0 mm, o indicado é dois implantes de diâmetro maior. Bianchini, em 2008, reafirma que as medidas do espaço protético devem ser distribuídas entre os implantes considerando os componentes protéticos e as papilas. Para a utilização de dois implantes, é necessário que se tenha um espaço protético de 14,0 a 17,0 mm. Esta medida vai depender da característica individual da arcada de cada paciente. Se tiver um espaço de 20,0mm para dois incisivos grandes, pode-se usar dois implantes de plataforma larga (Figura 8). Esse espaço deve ser respeitado, mesmo que tenha que se fazer uso de aparelho ortodôntico prévio para a colocação dos implantes. O uso de um elemento apenas para substituir dois elementos protéticos está contra-indicado, com exceção dos incisivos inferiores. 25 Figura 8 14 a 17 mm - dois implantes com diâmetros convencionais 18 a 20 mm - dois implantes com diâmetros maiores (BIANCHINI, 2001). Segundo Renouard e Rangert em 2009, a distância mesiodistal para dois dentes anteriores superiores ausentes de 15,0 mm é aceitável se houver espessura de crista óssea de 7,0 mm. Ainda deve-se observar a altura mínima interoclusal de 7,0 mm. Em espaços reduzidos pode-se utilizar um implante convencional e um de diâmetro pequeno ou dois de diâmetro pequeno. A substituição de um incisivo central e um lateral por prótese implantossuportada apresenta dificuldades de resolução estética como a regeneração da papila, que pode ser um problema em casos de sorriso gengival. Outros fatores de risco à integridade dos tecidos periodontais e periimplantares é a reabsorção óssea vertical e a discrepância entre o nível do osso marginal dos dentes adjacentes e o nível de osso da crista que deve receber o implante. Nos casos de edentulismo parcial superior anterior, o autor indica confecção de prótese parcial fixa implantossuportada e parafusadas. Seleciona-se implantes de superfície lisa, se os implantes forem maior ou igual a 10 mm e o osso for de qualidade boa (tipo 1 ou 2) e se forem menores que 10 mm ou o osso for de baixa qualidade (tipo 3 ou 4), seleciona-se implantes de superfície rugosa. Para substituir incisivos centrais e caninos usa-se implantes de plataforma regular e plataforma estreita para incisivos laterais; a solução ideal seria um implante por dente perdido e nunca unindo dentes a implantes (Figura 9) (SCARSO FILHO; BARRETO; TUNES, 2001). 26 Figura 9 - Disposição dos implantes na ausência de dois elementos (SCARSO FILHO; BARRETO; TUNES, 2001). Barreto, Francischone e Nary Filho (2008) sugere o uso de um único implante para substituir dois dentes adjacentes nesta região de maxila anterior. Muitos autores recomendam que a distância entre dois implantes adjacentes e entre o dente e o implante deve ser 3,0 e 2,0 respectivamente. O objetivo desta recomendação é manter a crista óssea entre implantes e consequente suporte ósseo para a papila interproximal. Tarnow, Emtiaz e Classi (1997), demonstraram que a perda óssea na crista para implantes com distância maior que 3,0 mm entre eles foi 0,65 mm, enquanto nos implantes que tinham uma distância de 3,0 mm ou menos teve uma perda óssea de 1,04 mm. Assim, o espaço mesiodistal necessário para inserir dois implantes de diâmetro padrão é de aproximadamente 15,2 mm. Espaços menores do que 15,0 mm são encontrados entre o incisivo central e o incisivo lateral devido à migração dentária ou distância mesiodistal reduzida. Assim, para um espaço igual ou menor do que 15,2 mm, o uso de um único implante para substituir dois dentes adjacentes perdidos na maxila anterior, de um ponto de vista estético, é uma sugestão terapêutica a ser considerada, porém apresenta riscos biomecânicos que dependem do comprimento do implante instalado, da qualidade óssea, do padrão oclusal e do desenho da prótese. Estes serão fundamentais para a integridade biomecânica de uma prótese sobre implante. Mesmo com a falta de evidências científicas, alguns fatores podem determinar a longevidade biomecânica das próteses implantossuportada com cantilever: as forças oclusais na região anterior são menores que a metade do valor observado na região posterior; os fabricantes constantemente procuram desenvolver implantes que ficam em contato maior com o osso, o que poderia aumentar a ancoragem; manter ajuste oclusal em contato leve na máxima intercuspidação, com movimentos excursivos ajustados; e a exclusão de 27 pacientes com hábitos parafuncionais e classe II e III nesse tipo de tratamento. A inserção de um único implante para substituir 2 dentes na região anterior da maxila pode fornecer uma aparência estética mais aceitável dos tecidos periimplantar. Entretanto, estudos clínicos mais controlados são necessários para avaliar o desempenho mecânico desse tipo de prótese. 2.3 REABILITAÇÃO DE 3 ELEMENTOS DENTÁRIOS Para indicar uma restauração implantossuportada na região anterior de maxila, é necessário avaliar as limitações e os fatores de risco deste caso. Neste momento também será definido se poderá ser utilizada carga imediata ou tardia (RENOUARD; RANGERT, 2009). A ausência de três elementos na região anterior da maxila nos leva a restabelecer não somente a função mastigatória como também a estética e a fonética. Para isso precisamos saber quais estruturas do sistema estomatognático foram perdidas ou modificadas e então determinar a posição dental ótima final (PDOF) e a zona do sorriso. O suporte labial e a linha de sorriso, ambos de extrema importância estética, fonética e funcional são influenciados fortemente pelo posicionamento espacial do dente e do processo alveolar. Com técnicas de enceramento diagnóstico, confecção de guias e recursos de imagens teremos definida a discrepância entre a PDOF e o defeito do rebordo subjacente. Para satisfazer a expectativa estética do paciente devemos indicar procedimentos de reconstrução das deformidades antes e/ou durante o tratamento com implantes (SCARSO FILHO; BARRETO; TUNES, 2001). É preciso não esquecer que as variáveis comprimento e qualidade do osso receptor devem ser observadas e que as técnicas de enxertos ósseos podem criar condições ideais para resoluções com implantes. Portanto, na insuficiência de espessura e/ou altura, o caso poderá ser previamente tratado para obtenção de condições ideais para colocação dos implantes (DINATO; POLIDO, 2001). Na ausência de 3 elementos podem ser usados 2 ou 3 implantes. Nos espaços edêntulos até 20,0 mm deve-se usar dois implantes e espaços superiores a 20,0 mm deve-se usar três implantes (Figura 10) (DINATO; POLIDO, 2001; BIANCHINI, 2008). 28 Figura 10 - Espaços maiores que 20,0 mm usar 3 implantes de diâmetro Convencional (BIANCHINI, 2008). Segundo Scarso Filho, Barreto e Tunes (2001) no edentulismo parcial superior anterior deve-se confeccionar próteses parciais fixas implantossuportadas parafusadas com plataforma regular para incisivos e caninos e plataforma estreita para laterais (Figura 11). Figura 11 - Ausência de 3 elementos (SCARSO FILHO; BARRETO; TUNES, 2001). Segundo Renouard e Rangert (2009), na ausência de três elementos poderão ser usados três implantes de diâmetro convencional ou, se o espaço estiver reduzido, três implantes de diâmetro pequeno com dentes unitários. Para evitar a proximidade acentuada entre os implantes, é preferível utilizar dois implantes de diâmetro convencional nos extremos e uma ponte fixa sobre implantes ou dois implantes com diâmetro convencional com uma reconstrução protética de dois 29 elementos sobre abutment e um cantilever. É importante evitar todos os contatos oclusais durante os movimentos excursivos da mandíbula sobre o cantilever. O mesmo autor alerta para as limitações como a distância mesiodistal menor que 18,0mm, a espessura da crista menor que 5,0mm e a altura entre a crista óssea e o dente antagonista menor que 5,0mm. Se a crista é muito fina, é possível ampliála graças às técnicas de regeneração óssea ou enxerto ósseo. A altura entre a crista óssea e o dente antagonista deve ser medida entre a altura da crista óssea e a borda oclusal dos dentes antagonistas. Quanto aos fatores de risco específicos à ausência de três elementos, deve-se dar maior atenção à exigência estética irreal, com sorriso gengival, reabsorção óssea vertical importante com discrepância entre o nível de osso marginal dos dentes adjacentes e o nível do osso da crista que deve receber o implante, à espessura da mucosa menor que 3,0mm, à presença do canal nasopalatino largo e a um contexto oclusal desfavorável. Souza et al.(2008) percebeu que a excelência estética cada vez mais é um requisito necessário na prótese, e a solicitação dos pacientes de restaurações sem metal tem crescido consideravelmente; desenvolveu um trabalho com o objetivo de otimizar o resultado estético e funcional através do sistema Procera. Uma jovem de 19 anos foi reabilitada com três implantes na região de 11, 21 e 22. O elemento 21 apresentava pequena vestibularização que inviabilizou a opção de pilar angulado pré-fabricado metálico. Assim, planejou um sistema Procera Abutment ou pilares personalizados em alumina, coping Procera de alumina sinterizados (sistema CAD/CAM) e sobre eles porcelana de baixa fusão. Concluiu que com o sistema Procera All Ceram e Procera Pilar personalizado foi proporcionado ao paciente um resultado estético e funcional favorável sem exposição da cinta metálica. 2.4 REABILITAÇÃO DE 4 ELEMENTOS DENTÁRIOS Na ausência de 4 incisivos superiores o ideal seria instalar 4 implantes de plataforma regular. Para isso é necessário ter distância mesiodistal mínima de 28,0 mm, espessura da crista de 7,0 mm, espaço interoclusal de 7,0 mm. Se a crista óssea estiver muito fina, pode-se ampliar sua espessura com técnicas de regeneração óssea ou enxerto ósseo. Ainda assim, os fatores de risco, específicos desta área, devem ser observados para obtermos um bom resultado estético (RENOUARD; RANGERT, 2009). 30 Se o espaço protético for de até 28,0 mm pode-se usar 3 implantes para repor 4 elementos. Nos espaços maiores do que 28,0 mm, pode-se usar 3 implantes de plataforma larga ou 4 de plataforma regular. Entretanto, em espaços menores do que 28,0 mm, pode-se reabilitar 4 elementos até com dois implantes (Figura 12) (BIANCHINI, 2008). Figura 12A – Espaço maior/igual que 28 mm com 4 implantes de diâmetros combinados (3,5mm e 4,1mm) (BIANCHINI, 2008). Figura 12C – Espaço menor/igual a 20 mm com 2 implantes de diâmetro convencional (BIANCHINI, 2008). Figura 13 - Ausência de 4 elementos vista oclusal 2001) Figura 12B – Espaço menor que 28 mm com 3 implantes de diâmetro convencional (4,1mm) (BIANCHINI, 2008). Figura 12D – Espaço menor que 20 mm com 2 implantes de diâmetro convencional (BIANCHINI, 2008). (SCARSO FILHO; BARRETO; TUNES, 31 Como solução alternativa para reabilitar 4 incisivos superiores com implantes onde não tenha espaço mesiodistal ou disponibilidade óssea pode-se usar dois implantes de diâmetro convencional com 2 cantiléveres.(Figura 12-D). Estes não devem ter contatos oclusais durante os movimentos de excursão da mandíbula. Ou ainda, dois implantes de diâmetro convencional com uma restauração protética múltipla (Figura 12-C)(RENOUARD; RANGERT, 2009). Segundo Pjetursson e Lang (2008), considerando os aspectos funcionais e estéticos e analisando o volume dos tecidos moles e ósseo, na ausência de 4 incisivos na maxila, a colocação de dois implantes não adjacentes deve ser a primeira opção de tratamento. Do ponto de vista da longevidade, a prótese fixa sobre implante apresenta uma taxa de falha anual de 1,43%, e a sobrevivência para 10 anos é de 86,7% (taxas menores que a prótese fixa convencional). 2.5 REABILITAÇÃO DE 5 OU 6 ELEMENTOS DENTÁRIOS Espaços protéticos com até 30,0 mm soluciona-se com 3 implantes de plataforma regular. Se houver 35,0 mm de espaço, podem ser utilizados 4 implantes de plataforma regular ou diâmetros combinados. Em espaços superiores a 35,0 mm, poderão ser utilizados implantes de plataforma larga, desde que a estética não fique comprometida devido ao tamanho das coroas (Figura 13) (BIANCHINI, 2008). Figura 14 – Vista oclusal da reabilitação de 5 ou 6 dentes com 3 ou 4 implantes de diâmetros convencionais bem posicionados (SCARSO FILHO; BARRETO; TUNES, 2001). 32 2.6 CONEXÃO DENTE IMPLANTE Desde que se iniciou o uso de implantes para próteses parciais a união com dentes naturais tornou-se um objetivo, tanto por razões econômicas quanto ainda mais relevantes de disponibilidade óssea e condições cirúrgicas para colocação de implantes. Várias tentativas foram feitas utilizando conexões rígidas e encaixes de precisão ou semi-precisão no intuito de viabilizar a confecção destes trabalhos. O principal obstáculo é o fato de que a resiliência do tecido periodontal é completamente diferente da resiliência do tecido ósseo o que provoca a intrusão do retentor natural. O requisito principal para união dente-implante é que o dente natural possua o mínimo grau clínico de mobilidade e a condição periodontal seja mais próxima possível da higidez. Porém, é sempre preferível um implante adicional que viabiliza a prótese suportada por implantes (DINATO; POLIDO, 2001). A união de implantes a dentes naturais, na confecção de dentes de próteses parciais fixas, suscita dúvidas quanto ao prognóstico do trabalho protético, uma vez que a prótese poderia atuar como um cantilever sobrecarregando o implante, já que esse último não tem nenhum tipo de amortecimento de cargas, como possui o dente natural (McGLUMPHY; CAMPAGNI; PETERSON, 1989). Além das limitações anatômicas e financeiras citadas como indicações para a união de dentes naturais a implantes, Naert et al. (2001) afirmou que esse procedimento vai depender também da necessidade de distribuir as forças sobre dentes e implantes, porém adverte que sempre que possível a união não deve ser realizada, devido à diferença de mobilidade entre dentes e implante. O autor realizou dois trabalhos de avaliação longitudinal de próteses fixas implantossuportadas comparadas com próteses dento-implantossuportadas e relataram que após 15 anos estas provocaram maior perda óssea do que as que utilizaram cantilever. Além disso, a conexão rígida resultou em maior perda do que a não rígida. Porém deve se planejar com cuidado o tipo de conexão a fim de se evitar a intrusão dos dentes naturais. A união entre dentes naturais e implantes osseointegrados deve ser bem planejada e executada criteriosamente, quando não, evitada. Existem possíveis vantagens como suporte adicional para transformar uma prótese em cantilever em uma prótese fixa com um pilar distal ou ainda a propriocepção natural dos dentes que limita a carga aplicada sobre a prótese e os implantes. Sempre que possível os 33 dentes naturais e os implantes deveriam ser independentes uns dos outros, quando for necessária a união entre dentes e implantes deve se considerar a possibilidade da inclusão de algum mecanismo de absorção de energia na prótese, tipo conexão semi-rigida (SCOLARO et. al., 2005). Schlumberger, Bowley e Maze (1998) em revisão de literatura avaliaram a intrusão do dente natural quando usado junto com implantes no suporte de próteses parciais fixas. O estudo mostrou que a intrusão pode ocorrer tanto em conexões rígidas como não rígidas sendo mais prevalente nos casos onde a conexão não rígida foi utilizada. 2.7 PRÓTESE DENTOGENGIVAL As reabilitações protéticas orais visam recuperação funcional e estética dos defeitos das estruturas orais causados pela perda dentária. Algumas vezes não é possível recuperar a anatomia do rebordo alveolar, remanescendo algum defeito, como por exemplo, em pacientes portadores de fissura lábio-palatal ou em pacientes que simplesmente não desejam se submeter a procedimentos cirúrgicos. Para estas situações existem alternativas de tratamento para restaurações protéticas através de gengiva artificial, que são denominadas próteses dentogengivais fixas ou removíveis. Atualmente os recursos no tratamento do edentulismo parcial e total viabilizam a reabilitação cosmética, tornando-se mais efetiva quando as estruturas de suporte do órgão dental (osso e gengiva) mantiverem sua forma e dimensão. Sabe-se, no entanto, que a reabsorção contínua e irreversível do tecido ósseo pode, com o passar do tempo, prejudicar a estética da prótese, promovendo clinicamente dentes longos pela perda vertical. Como alternativa desse tratamento, o cirurgião dentista tem basicamente três opções: reconstrução cirúrgica com técnicas de enxerto ósseo e /ou gengival; reconstrução protética com gengiva artificial removível em resina acrílica; ou reconstrução protética com gengiva artificial fixa em cerâmica. A prótese fixa dentogengival é o resultado obtido na incorporação de cerâmica rosa a prótese fixa convencional. É indicada nos casos de edentulismo na região anterior em que se necessita de maior exigência estética, casos de limitação da técnica cirúrgica de enxerto, pacientes que não podem ou não aceitam se submeter a cirurgias, reabilitações sobre implantes, pacientes submetidos a cirurgias periodontais em que os dentes retentores apresentam coroas clínicas longas. É uma alternativa de 34 tratamento que, se bem executada, devolve todas as estruturas perdidas pela ausência das peças dentárias, obtendo como resultado final a estética do sorriso pela presença de papilas interdentais; redução da coroa clinica; devolução da arquitetura gengival e conseqüentemente dando suporte labial; melhora a fonética pelo fechamento dos espaços interdentais; possibilita uma função mastigatória adequada; proporciona conforto e segurança por ser uma prótese fixa e melhora a auto-estima e auto-imagem, permitindo ao paciente um convívio social agradável. Caso clínico com ausência de quatro incisivos superiores, com atresia da maxila, espaço protético reduzido e insatisfação estética. Resolução com instalação de dois implantes na região dos incisivos laterais e prótese fixa dentogengival na maxila. (Figura 15). (ROSA; ZARDO; SOUZA NETO, 2003). Figura 15 - A Prótese fixa dentogengival (ROSA; ZARDO; SOUZA NETO, 2003). Figura 15 - B - Prótese dentogengival vista vestibular e palatina (ROSA; ZARDO; SOUZA NETO, 2003). 35 2.8 CARGA IMEDIATA Inicialmente a carga imediata era utilizada apenas na reabilitação de mandíbulas totalmente desdentadas. Posteriormente iniciou-se sua aplicação nas maxilas, sendo esta indicação mais complexa, pois apresenta anatomia mais complexa, osso geralmente menos denso e envolvimento com estética e fonética. Tornou-se, assim, uma alternativa de tratamento diante de um grande índice de sucesso. Isso tem gerado outras linhas de pesquisa visando reabilitação de áreas parcialmente edêntulas e de perdas unitárias. Esses casos são considerados de maior complexidade ainda, pois a prótese instalada deve apresentar contornos similares aos dentes adjacentes, restabelecendo de maneira eficaz a estética, a fonética e a função (FRANCISCHONE et. al., 2006). Os tratamentos imediatos são previsíveis desde que se estabeleça critérios para correta indicação destes, garantindo resultados eficientes a longo prazo. Histologicamente a cicatrização do alvéolo após a exodontia ocorre em 16 semanas. Entre 6 e 12 meses após a extração ocorre uma redução vestíbulo lingual de aproximadamente 5,0 a 7,0mm. No sentido ápico coronal essa redução varia entre 2,0 e 4,5 mm, ou seja, 50% das dimensões originais dos alvéolos. A mucosa segue as alterações do osso subjacente: se houve uma grande perda óssea também houve perda da mucosa. Essas alterações de tecido mole constituem-se em um dos principais desafios na realização dos implantes imediatos, principalmente em regiões estéticas. A principal observação clínica a ser realizada antes de se optar por um implante imediato é se existe osso remanescente além do alvéolo de extração. A falta de tecido ósseo na direção apical ou nas proximais irá restringir a colocação do implante e prejudicar o travamento. Septos ósseos muito finos também são contra indicados. Para um travamento adequado, o ideal é que se tenha 3 a 5 mm de osso além do ápice radicular. A melhor indicação para implante imediatos em alvéolos de extração é o de forma cônica, pois seu desenho é o que mais se aproxima da forma do alvéolo. Porém, se for possível uma boa ancoragem além dos limites do alvéolo, sem por em risco as estruturas anatômicas adjacentes, pode-se optar por qualquer desenho de implante. A posição intra-alveolar dos implantes é objeto de discussão entre os autores, mas a maioria dos autores concorda que se respeite o espaço 36 biológico de 3 milímetros abaixo da junção cemento e esmalte do dente adjacente ou um milímetro além do nível da crista óssea para evitar reabsorções indesejáveis e facilitar a adaptação dos tecidos moles que irão preservar a estética. Os incisivos centrais superiores são os dentes em que se realiza a maioria dos implantes imediatos, por sofrerem traumas frequentemente. O objetivo da carga imediata foi fornecer ao paciente uma restauração rápida em função, que pode ser a mastigação, mas também a estética. Se a estabilidade dos implantes é satisfatória (torque de inserção final maior que 32N/cm), é possível colocar uma prótese provisória imediatamente, desde que as forças aplicadas sobre a prótese estejam controladas em intensidade e direção. Um dos pré-requisitos fundamentais para a realização da técnica imediata é a espessura de mucosa ceratinizada, principalmente na região de anteriores da maxila. Se esta gengiva for fina deve-se optar por enxerto de tecido mole concomitante à instalação do implante se a cortical óssea estiver intacta, e regeneração tecidual anterior à colocação do implante se a cortical vestibular estiver perdida (BIANCHINI, 2008). Grutter e Belser, em 2009, observaram que os pacientes parecem estar cada vez mais interessados em reduzir o tempo de tratamento entre a remoção do dente e a entrega final da prótese sobre implante, devido ao nível de previsibilidade estabelecido nas últimas décadas. A isto associa-se a redução de custos e de procedimentos cirúrgicos e pode preservar mais eficientemente o osso e os tecidos moles no local do implante. Uma alternativa à colocação de implantes imediatos é a espera de entre 4 a 8 semanas, que permita uma cicatrização adequada do tecido mole sem a perda indevida de volume ósseo (BIANCHINI, 2008). Implante prematuro é denominado quando instalado 6 a 8 semanas após a extração (GRUTTER, 2009). O tratamento com implante imediato tem como vantagens: o tempo de tratamento reduzido com a diminuição do número de cirurgias; a menor quantidade de brocas utilizadas, reduzindo o trauma; maior aceitação do tratamento por parte do paciente e preservação, geralmente, da altura e da espessura óssea. Como desvantagens para esse tipo de tratamento, destacam-se: a dificuldade de fechamento primário devido à ausência de tecido mole; comprometimento estético em biótipos finos; necessidade da presença abundante de mucosa ceratinizada em regiões estéticas; necessidade de osso além do ápice para correta ancoragem e a 37 localização adequada do dente, que pode induzir a erros de posicionamento do implante (BIANCHINI, 2008). Camargo et. al.(2005) demonstrou uma técnica de planejamento para diagnosticar e solucionar problemas estéticos cargas imediatas para otimizar resultados. Um paciente de 28 anos apresentava ausência de 12, 11, 21, 22 e 23 e possuía volume ósseo favorável. O planejamento iniciado por um enceramento diagnóstico sob uma chapa de prova demonstrou; quando levado a boca; que haveria ausência de papilas entre dentes no final da reabilitação. Assim, foi planejada uma osteotomia em forma de arco associada a implantes de carga imediata, ambos orientados pelo guia cirúrgico confeccionado anteriormente. A prótese provisória foi adaptada e o retalho foi suturado ao redor desta, já assumindo contorno dado pelo perfil de emergência. Em duas semanas a prótese definitiva foi instalada, com presença de papilas interproximais e zenit harmônico com os dentes vizinhos. Dinse e Burnett (2008) relataram um caso clínico de implantes na região anterior da maxila usando distração osteogênica (DO), que é um processo biológico de nova formação óssea entre as superfícies dos segmentos ósseos que são gradualmente separados por tração. Neste caso clínico usou-se a distração osteogênica e uma prótese fixa implantossuportada para o tratamento de um defeito na pré-maxila. Uma grande preocupação estética com a distração osteogênica é a obtenção de uma posição previsível do implante em relação à nova crista óssea formada. A regeneração óssea suporta as exigências funcionais da carga do implante, e o índice de duração dos implantes colocados em áreas que sofreram DO são consistentes como os implantes colocados em osso sem enxerto. As vantagens da DO são a habilidade de gerar osso e expandir tecido mole em um período de tempo relativamente curto. Há menor possibilidade de exposição de tecido duro e reabsorção do enxerto. Como desvantagem há o custo e a aparência do aparelho na pré-maxila. A DO é contra-indicada em pacientes irradiados, com osteoporose e doenças sistêmicas gerais. A distração osteogênica é um bom método de aumento de tecido duro e tecido mole em sítios que requerem os implantes dentários, porém, estudos clínicos adicionais são necessários para fornecer guias para resultados previsíveis. Tomasi (2008) descreveu a incidência de perda de dentes ou implantes em estudos longitudinais com acompanhamento de pelo menos 10 anos. Para dentes 38 foram escolhidas 37 publicações e apenas 11 se adequaram aos critérios de inclusão, que somaram 3015 pacientes. Para próteses sobre implante 52 publicações foram analisadas e apenas nove preencheram os critérios de inclusão, somando 476 pacientes, e 1460 implantes. A porcentagem de perda de implantes durante o período de acompanhamento variou entre 1% e 18%. Entre 9% e 10% das perdas de implantes nos vários estudos relataram perda antes da conexão da reconstrução protética. A perda óssea calculada em 10 anos variou de 0.7 a 1.3mm nos estudos. Comparações entre a longevidade de dentes e implantes são difíceis devido à grande heterogeneidade entre os estudos. Pjetursson e Lang (2008) desenvolveram estudos para apresentar as taxas de sobrevivência e complicações de diferentes próteses fixas em revisões sistemáticas utilizando diferentes parâmetros para avaliar a sobrevivência e o risco de realizar um planejamento de tratamento baseado em evidências científicas. Três buscas eletrônicas foram conduzidas para identificar estudos de grupos prospectivos e retrospectivos sobre prótese fixas e coroas sobre implantes com pelo menos a 5 anos de acompanhamento. Pacientes foram examinados clinicamente nas visitas de acompanhamento. As complicações mais freqüentes para as próteses fixas convencionais foram biológicas, como cáries e perda da vitalidade pulpar. Comparando com próteses fixas convencionais, a incidência de complicações técnicas foi significativamente maior para as próteses fixas sobre implante como fratura do material de cobertura, afrouxamento do abutment ou do parafuso e perda de retenção. Análises dos estudos indicaram uma estimativa de 5 anos de sobrevivência para prótese fixa sobre dente de 93.8%, prótese fixa em cantiléver de 91,4%, prótese fixa sobre implante de 95,2%,prótese fixa sobre dente-implante de 95,5%, coroa sobre implante de 94,5%, e próteses adesivas de 87,7%. Além disso, depois de 10 anos de uso a estimativa de sobrevivência cai para 89,2% para próteses fixas convencionais, 80,3% para prótese fixa em cantiléver, 86,7% para próteses fixas sobre implante, 77,8% para próteses fixas sobre dente-implante, 89,4% para coroa sobre implante e 65% para próteses adesivas. Ao planejar reabilitações protéticas, próteses fixas sobre dente, próteses fixas sobre implante, ou coroa sobre implante devem ser as primeiras opções de tratamento. Como segunda opção, por motivos como aspectos financeiros ou estrutura anatômica, devem ser escolhidos prótese fixa em cantiléver, prótese fixa sobre dente-implante ou próteses adesivas. 39 Grutter e Belser (2009) revisaram as evidências científicas relacionadas a protocolos para carga sobre implante e diretamente associada com a colocação do implante na região anterior da maxila em pacientes parcialmente edentos. Uma busca em banco de dados eletrônicos e periódicos foi realizada e, entre 107 artigos apenas 29 preencheram os critérios de inclusão. Como a carga e a colocação de implantes tradicionais (tardia) são bem documentadas na literatura, esta revisão se focou em estudos recentes relatando dados associados com carga e restauração imediata ou prematura. Os termos imediato, prematuro e tardio (convencional) foram estabelecidos na 3ª Conferência Consensual do Internation Team of Implantology, em 2003. As principais variáveis do resultado foram a duração do implante, sucesso e aparência estética. Em relação aos resultados do tratamento estético, os artigos não apontaram a presença de parâmetros objetivos de avaliação, tais como o Índice de Papila descrito por Jemt, o índice estético rosa e branco e avaliação da satisfação do paciente baseado em uma escala visual de escala análoga. A análise da literatura sobre implantes com carga imediata ou tardia revelou um índice inicial de duração de 97,3% após um ano. Para períodos de 1 a 5 anos, o índice foi de 96,7%. Estes índices estão de acordo com outros relatos sobre modalidades mais convencionais de carga. Entretanto, para implantes com carga imediata e carga oclusal, o índice diminuiu aproximadamente 10%. Os critérios de sucesso como nível estável da crista, recessão de tecido mole e profundidade de sondagem não puderam ser avaliados com base na literatura. Há uma escassez de estudos de coorte prospectivos em relação aos resultados com pacientes. Nenhum parâmetro específico em relação aos protocolos de carga imediata estava disponível para avaliação. Para validar ou rejeitar tais protocolos para o uso na região anterior da maxila, ensaios clínicos de longa duração deveriam rotineiramente incluir critério estético que compreende os elementos da “estética rosa e branca” como índice. Segundo Goiato et al. (2009), o protocolo de carga imediata foi sugerido para submeter os implantes à função oclusal após a instalação. Nos procedimentos de dois estágios o implante é mantido sem carga durante 4 a 6 meses, o que é considerado um requisito para a osseointegração. Entretanto, esse período está baseado em princípios empíricos e é desconfortável para o paciente. O protocolo de carga imediata tem sido aplicado em vários casos de edentulismo. A região anterior da maxila também oferece condições favoráveis para a carga imediata em próteses 40 múltiplas. A esplintagem dos implantes é importante para aumentar a estabilidade e o controle dos micromovimentos. Salama et al. (1998) relataram que os implantes com carga imediata que apresentam adequada esplintagem e são colocados em osso de boa qualidade podem osseointegrar de maneira similar aos implantes que são submetidos a uma carga tardia. Além disso, a cicatrização óssea com carga imediata associada a uma estrutura fixa rígida parece ser mais intensa do que associada a uma prótese removível provisória. Degidi e Piattelli (2003) descreveram as diferenças entre carga imediata funcional e não funcional na região anterior. A carga imediata funcional ocorreu em pacientes que apresentavam próteses em oclusão no mesmo dia da colocação dos implantes, enquanto a carga imediata não funcional representou a prótese 1 a 2 mm mais curta do que o contato oclusal. Neste estudo, 646 implantes foram imediatamente posicionados, 422 receberam carga funcional e 224 receberam carga não funcional. O grupo da carga funcional exibiu índice de duração de implante e prótese de 98,6% e 98,5%, respectivamente. O grupo da carga não funcional apresentou índice de duração de 99,1% para implante e 98,3% para prótese. Conforme Goiato et al. (2009) a altura óssea interproximal é um fator determinante para a manutenção do contorno dos tecidos moles na região estética. Implantes com carga imediata associados com coroas provisórias feitas para restabelecer o suporte do tecido marginal após exodontias é uma alternativa de minimizar as deficiências do contorno gengival responsável pela aparência artificial de uma prótese implatossuportada. Evidências científicas demonstram que a implantação imediata preserva a anatomia alveolar e mantém a altura da crista óssea. Este autor afirma que, de acordo com os princípios protéticos, a esplintagem, rigidez e passividade de próteses múltiplas na região anterior e posterior são requisitos importantes para evitar forças flexoras e tensões negativas. O cantilever distal deve ser eliminado e a placa oclusal deve ser usada para dormir. As restaurações provisórias são importantes, durante o reparo do osso, em tecidos moles para se alcançar adequada adaptação tecidual. Este estudo avaliou as alternativas de tratamento para carga imediata de pacientes desdentados parciais e totais e concluiu que a carga imediata para reabilitação de desdentados parciais e totais tem sido uma alternativa previsível. Os estudos exigem elevados índices de 41 sucesso para implantes colocados na região anterior da maxila e mandíbula de pacientes edêntulos. Reshad, Cascione e Kim, em 2010, propuseram uma técnica para a restauração de um grande e visível defeito anterior maxilar. A importância de um diagnóstico correto, plano de tratamento e comunicação é enfatizada. As técnicas apresentadas nesse artigo usam uma combinação de sistemas cerâmicos disponíveis para satisfazer as exigências funcionais e estéticas. Uma série controlada de passos, aonde a restauração provisória vai sendo substituída pela prótese definitiva é planejada. A única diferença entre a restauração provisória e a definitiva é o material usado. A restauração definitiva consistiu de uma estrutura implantossuportada de óxido de zircônia. Restaurações cerâmicas são cimentadas nas estruturas. As restaurações provisórias permitem uma forma objetiva de comunicação. As novas cerâmicas oferecem alguns benefícios. Elas possuem uma estrutura cristalina mais organizada do que a tradicional cerâmica feldspática. Adicionalmente, restaurações de cobertura total na região anterior feitas com estes materiais mostraram excelente índice de sucesso. Na opinião dos autores, há muitas técnicas que são válidas para a restauração da harmonia e equilíbrio na região anterior. Somente com uma avaliação inicial cuidadosa do paciente e uma atenção meticulosa dos detalhes durante o tratamento pode-se obter resultados satisfatórios e previsíveis. Um entendimento aprofundado dos materiais e técnicas usadas provavelmente irá resultar na produção de restaurações estéticas, funcionais e duradouras. Obtenção de resultados desejáveis em uma situação severamente comprometida é extremamente gratificante. A qualidade de vida do paciente pode ser realmente melhorada. 42 3 CONCLUSÃO Após análise da revisão de literatura, pode-se concluir que: para reabilitar a região anterior da maxila é necessário um protocolo de conduta partindo do diagnóstico e plano de tratamento, respeitando indicações, contra-indicações, expectativa do paciente e planejamento reverso para chegar a um prognóstico de longevidade clínica; é necessário analisar a disponibilidade óssea e a posição do futuro dente no arco para determinar o provável tipo de prótese. Quando a quantidade e qualidade óssea forem insuficientes será necessária a indicação de enxertos ósseos e gengivais; implantes de carga imediata é uma alternativa com grande índice de sucesso, desde que se obtenha um travamento adequado, com a vantagem de menor tempo de tratamento e preservação do osso e tecidos moles adjacentes; a prótese dentogengival é indicada nos casos de edentulismo na região anterior em que se necessita de maior exigência estética, casos de limitação da técnica cirúrgica de enxerto ósseo e pacientes que não podem ou não aceitam se submeter a cirurgias; autores concordam que as conexões dente implante somente deveriam ser usadas nos casos impossibilidade de enxerto ósseo ou motivo econômico, pois a resiliência de tecido periodontal é diferente da resiliência do tecido ósseo, o que provoca a intrusão do retentor natural; na ausência de dentes na região anterior da maxila o ideal seria instalar um implante por elemento faltante, respeitando os espaços mesiodistais a espessura da crista óssea e altura interoclusal. Se não houver espaço mesiodistal suficiente implantossuportada. a melhor opção é a prótese fixa 43 REFERÊNCIAS BACCAR, M. N. et.al. La greffe d´aposition à vise pré-impllantaire pour édentation maxillaire antérieure. Étude rétrospective de 36cas. Revue de Stomatologie et de Chirurgie Maxillo-faciale, Paris, v. 106, n. 3, p. 149 – 151, 2005. BARRETO, M.; FRANCISCHONE,C.E.; NARY FILHO, H. Two prosthetic crows supported by a single implant – An esthetic alternative for restoring the anterior maxilla. Quintessence International, Berlin, v. 39, n. 9, p. 717 – 725, Oct. 2008. BIANCHINI, M. A. O passo-a-passo Cirúrgico na Implantodontia da Instalação à prótese. São Paulo: Santos, 2008. CAMARGO, L. O. A.; TORTAMANO, P.; MISSAKA, R. Conduta de planejamento em setores estéticos associados à carga imediata – Descrição de caso clínico. ImplantNews, São Paulo, v. 2, n. 2, p. 132-136, mar./abr. 2005. CONCEIÇÃO, E. N. Dentística: Saúde e Estética. São Paulo: Artmed, 2007. DEGIDI, M.; PIATELLI, A. Immediate functional and non-functional loading of dental implants: a 2- to 60-month follow-up study of 646 titanium implants. Journal of Periodontology, Indianapolis, v. 74, n. 2, p. 225-241, Feb. 2003. DINATO,J. C.; POLIDO, W. D. Implantes Osseointegrados Cirurgia e Prótese. São Paulo: Artes Médicas, 2001. DINSE, E. W.; BURNETT, R. R. Anterior maxillary restoration using distraction osteogenesis and implants: A clinical report. Journal of Prosthetic Dentistry, St. Louis, v.100, n. 110, p. 250 – 253, Oct. 2008. FRADEANI, M.; BARDUCCI, G. Tratamento protético: Uma abordagem sistemática à integração estética, biológica e funcional. São Paulo: Quintessence, 2009. FRANCISCHONE, C. E. et al. Osseointegração e o Tratamento Multidisciplinar. São Paulo: Quintessence, 2006. GOIATO, M. C.; et al. Clinical Viability for Immediate Loading of Dental Implants: Part II – Treatment Alternatives. The Journal of Craniofacial Surgery . Philadelphia, v.20, n. 6, p. 2143 – 2149, Nov. 2009. GRUTTER, L.; BELSER, C. Implant Loading Protocols for the Partially Edentulous Esthetic Zone. The International Journal of Oral & Maxillofacial Implants, Berlin, v. 24, n. 7, 2009. JEMT, T. Single implans in the Anterior Maxilla After 15 Years of Follow-up: Comparison with Central Implants in the Edentulous Maxilla. The International Journal of Prosthodontics, Lombard, v. 21, n. 5, p. 400 – 401, 2008. 44 JUODZBALYS, G.; WANG, H. L. Esthetic Index for Anterior Maxillary ImplantSupported Restorations. Journal of Periodontology, Indianapolis, v. 81, n. 1, p. 3442, Jan. 2010. LEVIN, L.; SADET, P.; GROSSMANN, Y. A retrospective evaluation of 1,387 SingleT Implants: A 6 – Year Follow-up. Journal of Periodontology, Indianapolis, v. 77. n. 12, p. 2080 – 2083, Nov. 2006. McGLUMPHY, E.A.;CAMPAGNI , W.V.; PETERSON, L.J. A comparison of the stress transfers characteristics of a dental implant with a rigid or a resilient internal element. Journal of Prosthetic Dentistry, St. Louis, v.62, n.5, p.586-593, 1989. MEZZOMO, E.; SUZUKI, R. M. et al. Reabilitação Oral Contemporânea. São Paulo: Santos, 2006. NAERT, I.E.; DUYCK, J.A.J.; HOSNY, M.M.F.; VAN STEENBERGHE, D. Freestanding and tooth-implant connected prostheses in the treatment of partially edentulous patients. Part I: Part I: An up to 15-years clinical evaluation. ImplantNews, São Paulo, v.12, n.3, p.237-244, June, 2001. PAIVA, J. S.; ALMEIDA, R. V. Implantodontia - A Atuação clínica baseada em Evidências Científicas. São Paulo: Artes Médicas, 2005. PJETURSSON, B. E.; LANG, N. P. Prosthetic treatment planning on the basis of scientific evidence. Journal of Oral Rehabilitation, Oxford, v. 35, n. 1, p. 72-79, Jan. 2008. RENOUARD, F.; RANGERT, B. Fatores de Risco em Implantologia. 1ª. reimpressão. São Paulo: Quintessence, 2009. RESHAD; CASCIONE; KIM. Anterior Provisional Restorations Used to Determine Form, Function, and Esthetics for Complex Restorative Situations, Using All-Ceramic Restorative Sistems. Journal Compilation. v. 22, n. 1, p. 7-15, 2010. ROSA, D. M.; ZARDO, C. M.; SOUZA NETO, J. Odontologia Estética e a Prótese Fixa Dentogengival. São Paulo: Artes Médicas, 2003. SALAMA, H. et al. The interproximal heigth of bone: a guidepost to predictable aestetic strategics and soft tissue contours in anterior tooth replacement. Practical Periodontics Aesthetic Dentistry, New York, v. 10, n. 9, p. 1131 – 1141, 1998. SCARSO FILHO, J.; BARRETO, M. A.; TUNES, U. R. Planejamento Estético Cirúrgico e Protético em Implantodontia. São Paulo: Artes Médicas, 2001. SCHLUMBERGER, T.L.; BOWLEY, J.F.; MAZE, G.I. Intrusion phenomenon in combination tooth-implant restorations: A review of the literature, Journal of Prosthetic Dentistry, St. Louis, v.80, n.2, p.199-203, Aug.1998. SCOLARO, J. M. et al. Conexão entre dentes e implantes. Revista Brasileira de Implantodontia e Prótese sobre Implante, Curitiba, v.12, n.45, p.75-81, 2005. 45 SOUZA, S. A. et al., Excelência estética na região anterior em prótese sobreimplante através do sistema Procera. ImplantNews, São Paulo, v. 5, n. 6, p. 671-674, set. 2008. TEIXEIRA, E. R. Implantes Dentários na reabilitação Oral. In: MEZZOMO, E. SUZUKI, R. M. et al. Reabilitação Oral Contemporânea. São Paulo: Santos, 2006. P. 401-410. TODESCAN, F. F.; BECHELLI, A.; ROMANELLI, H. Implantodontia Contemporânea – Cirurgia e Prótese. São Paulo: Artes Médias, 2005. TOMASI, C.; WENNSTROM, J. L.; BERGLUNDH, T. Longevity of teeth and implants – a systematic review. Journal of Oral Rehabilitation, Oxford, v. 35, n. 1, p. 23 -32, Jan. 2008. TARNOW, D. P.; EMTIAZ S.; CLASSI, A. Immediate loading of threaded implants at stage 1 surgery in edentulous arches: tem consecutive case reports with 1 – to 5 – year data. International Journal Oral Maxillofacial Implants. Berlin, v. 12, n. 3, p. 319 – 324, June.1997.
Download